无痛胃镜中右美托咪定的麻醉治疗效果及价值体会
2022-09-06陈晓
陈 晓
(莆田学院附属医院麻醉科,福建 莆田 351100)
无痛胃镜检查操作简便、价格低廉,医生可以通过胃镜显示的图像准确判断患者的病变情况,进而为患者提供及时有效的治疗[1]。与传统检查手段相比,无痛胃镜检查既不会如病理活检一样给患者带来创伤,又不会如影像学一样容易受到其他因素的干扰,因此准确性和安全性都非常高[2]。但需要注意的是,无痛胃镜检查属于侵入性操作,不仅会刺激咽喉和食道,引发恶心呕吐等反应,也会引发不适[3]。对此,临床可以通过使用麻醉药物减轻疼痛,提高患者的耐受性,从而确保无痛胃镜检查的顺利进行。本文选择2020年6月-2021年12月期间在本院接受无痛胃镜检查的240例患者,试评价在无痛胃镜检查中应用右美托咪定的安全性和有效性。
1 资料及方法
1.1 研究对象
选择2020年6月-2021年12月期间在本院接受无痛胃镜检查的240例患者,开展回顾性研究,将采取不同麻醉方案的各120例患者设为对照组及研究组。研究组:男64例,女56例;年龄23~69岁,均值(46.08±12.24)岁;体质量17~27kg/m2,均值(22.68±1.17)kg/m2;麻醉分级:ASA I级有42例,ASA II级有18例。对照组:男71例,女49例;年龄25~67岁,均值(46.87±12.11)岁;体质量18~26kg/m2,均值(22.77±1.12)kg/m2;麻醉分级:ASA I级有44例,ASA II级有16例。两组患者一般资料无统计学差异,P>0.05,可对比。
入选标准:(1)符合《中国消化内镜诊疗镇静/麻醉的专家共识》[4]及《中国消化内镜诊疗镇静/麻醉操作技术规范》[5]中的相关要求;(2)对麻醉药物无过敏史,对无痛胃镜检查无禁忌症;(3)近期未接受治疗;(4)ASA麻醉分级在I到II级之间;(5)对研究内容知情。
排除标准:(1)有镇静镇痛药长期服用史;(2)心、肝、肾、肺患有严重病变;(3)妊娠哺乳期女性;(4)临床资料不全;(5)患有脑梗死、颅脑外伤、严重心脑血管疾病、咽喉病变、上消化道出血、严重鼾症等疾病;(6)重度肥胖者;(7)因各种原因中途退出研究或不配合完成研究者。
1.2 方法
1.2.1 麻醉方法
检查前4小时开始为患者禁食禁水,借助鼻导管给予氧气支持,氧流量为2.5L/分钟。在患者右上肢建立静脉通路,使用乳酸钠林格氏液,监测患者血压、心率、血氧饱和度、呼吸频率等生命体征,以便出现意外时能够及时进行处理。对照组单用丙泊酚(生产单位:扬子江药业集团江苏海慈生物药业有限公司;国药准字:H20073642),静脉推注,1mg/kg,待睫毛反射消失后置入胃镜,整个检查过程仍需持续泵注丙泊酚,剂量100mg/h。研究组联用丙泊酚、右美托咪定:先静脉注射0.8μg/kg右美托咪定(生产单位:扬子江药业集团有限公司;国药准字:H20183220),若检查期间研究对象苏醒,则追加丙泊酚,1mg/kg。
1.2.2 胃镜检查方法
首先,应为患者取左侧卧体位,引导患者双腿保持屈曲状态,将患者领口、裤袋松开,以使其感到舒适,确保其呼吸通畅。使患者头部略向后仰,确保患者咽部、食管处于同一条直线。随后,在患者口旁铺巾,对患者口腔进行消毒,在患者口旁的无菌巾上放置弯盘,以作承接呕吐物或唾液。医生要求患者咬紧牙垫,随后手持胃镜可持部位,经口在医生的直视下将胃镜置入患者咽部,并沿着舌背和咽喉壁缓慢插入,待胃镜进入食管后,向其中注入适量的空气,并指导患者以鼻部进行深呼吸,并配合采取吞咽动作,以减轻患者的不适感,避免患者因感到恶心而出现呕吐症状。待胃镜进入患者胃肠,医生不断旋转胃镜可持部位,以便对胃肠急进性全方位观察。检查完毕,医生将胃镜退出,但退出时需注意尽量不损伤胃壁、食管、咽喉壁,同时还应在退镜的同时抽气,以免患者腹胀。待胃镜完全退出,患者可在医护人员的协助下坐起,将口中的唾液吐出。
1.3 观察指标
对比两组的麻醉诱导时间、胃镜检查时间、意识苏醒时间、定向力恢复时间、不良反应率、患者满意度、麻醉效果以及麻醉前后的收缩压、舒张压和心率。患者满意度使用科室自制问卷进行调查,满意度可分为三个等级,依次为满意度较高、满意度尚可、满意度较低,患者出院前医护人员将问卷发放到患者手中,由其给出满意度评价,三选一,填写完毕后,问卷全部回收,进行专人统计,按照“总满意率=(满意度较高例数+满意度尚可例数)/总例数×100%”的公式进行计算。麻醉效果的评估标准为:(1)麻醉效果优秀:检查过程中患者表情安详平静,未出现明显体动;(2)麻醉效果良好:检查过程中患者表情稍有痛苦但不明显,出现轻微体动,但对胃镜检查的相关操作无影响;(3)麻醉效果较差:检查过程中患者表情痛苦,且出现明显体动,体动幅度较大,对胃镜检查造成了明显影响,需要继续加用麻醉药物。总有效率=(麻醉效果良好例数+麻醉效果优秀例数)/总例数×100%。
1.4 数据分析方法
本研究资料均录入到SPSS 21.0的统计学软件中开展处理,其中研究所牵涉定量资料均用t验证、用均数±标准差表示,所牵涉的计数资料,均选用χ2检验,用(n,%)表示,P<0.05为具有统计学差异。
2 结果
2.1 麻醉诱导时间、胃镜检查时间、意识苏醒时间、定向力恢复时间
见表1,研究组的麻醉诱导时间、胃镜检查时间、意识苏醒时间、定向力恢复时间均短于对照组,统计学对比有差异(P<0.05)。

表1 麻醉诱导时间、胃镜检查时间、意识苏醒时间、定向力恢复时间的对比
2.2 不良反应
见表2,研究组的不良反应率(10.00%)低于对照组(20.00%),统计学对比有差异(P<0.05)。

表2 不良反应对比[n(%)]
2.3 麻醉前后的血压和心率
见表3,对比麻醉前两组的舒张压、收缩压、心率,统计学对比无差异(P>0.05);麻醉后,两组的舒张压、收缩压、心率均发生一定变化,但研究组的变化程度小,统计学对比无差异(P>0.05);对照组的变化幅度大,统计学对比有差异(P<0.05)。
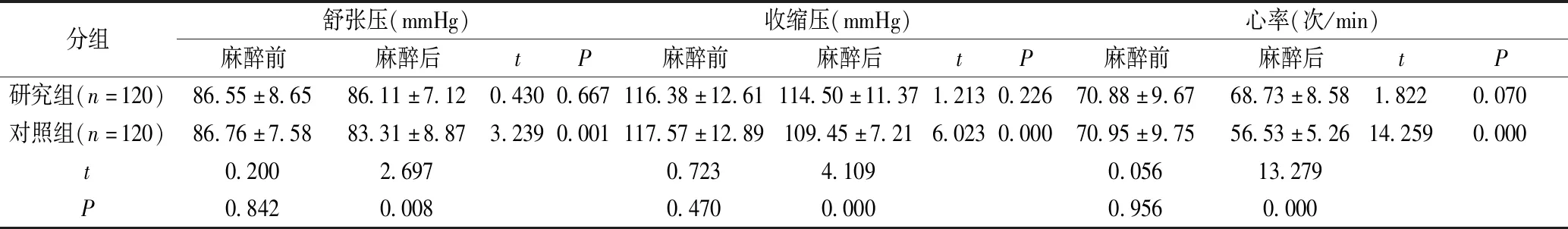
表3 麻醉前后两组患者血压、心率变化的比较
2.4 麻醉效果
见表4,研究组的麻醉总有效率(98.13%)高于对照组(83.33%),统计学对比有差异(P<0.05)。

表4 麻醉效果的对比[n(%)]
2.5 患者满意度
见表5,研究组的患者满意率(96.67%)高于对照组(73.33%),统计学对比有差异(P<0.05)。

表5 患者满意度的对比[n(%)]
3 讨论
胃镜检查是临床诊断胃十二指肠病变等消化道疾病的金标准方法,传统胃镜检查会给患者造成较大的刺激,影响其治疗依从性,进而干扰检查的准确性,而无痛胃镜可以弥补以上不足,通过使用麻醉药物来减轻受检者的不适,从而确保检查的顺利进行[6]。无痛胃镜检查要求耗时短、操作便捷、检查后苏醒快,这意味着对麻醉药物的要求比较高,而右美托咪定、舒芬太尼、丙泊酚正可以满足以上要求。本文中对照组单用丙泊酚,这种麻醉药见效快、苏醒时间短,但检查过程中患者可能出现肢体活动,干扰到检查的进行;并且单一用药时麻醉作用时间有限,若追加则容易引发呼吸抑制等不良反应[7]。对此本文中研究组选择加用右美托咪定,一种新型的α肾上腺素受体激动剂,其可以作用于脊髓与蓝斑内的中的α2受体,对交感神经活动进行有效的抑制,从而达到强效镇静和镇痛的目的,为患者使用后不仅可以减少体动,缓解不适,还不会对血流动力学造成较大的影响,故可谓是既安全又有效[8]。结果中研究组的麻醉诱导时间、胃镜检查时间、意识苏醒时间、定向力恢复时间均短于对照组(P<0.05),不良反应率(10.00%)低于对照组(20.00%),麻醉前后的血压和心率变化不明显(P>0.05),患者满意度(96.67%)高于对照组(73.33%),麻醉总有效率(98.13%)高于对照组(83.33%),证明右美托咪定具有显著安全性和有效性。高素琴[9]研究中,观察组麻醉前后的血压和心率未发生明显变化(P>0.05);在范素贞[10]的研究中,观察组不良反应率为6.67%,麻醉诱导时间、胃镜检查时间、意识苏醒时间、定向力恢复时间均短于对照组(P<0.05),与本研究结果相似。
综上,临床应在无痛胃镜检查中使用右美托咪定,不仅可以获得理想的麻醉效果,还能减轻给血流动力学造成的影响,缩短麻醉诱导时间、胃镜检查时间、意识苏醒时间、定向力恢复时间,减少不良反应的发生。
