小组式盆底肌肉锻炼结合同伴支持干预对初产妇分娩后盆底功能障碍的研究
2022-08-17穆晓文邱士瑜
穆晓文,邱士瑜
山东省德州市陵城区人民医院产科,山东德州 253500
初产妇分娩后会出现盆底肌收缩力量减弱及阴道壁松弛,易出现盆底功能障碍,临床主要表现为压力性尿失禁(stress urinary incontinence,SUI)、慢性盆腔疼痛、盆腔器官脱垂(pelvic organ prolapse,POP)及性功能障碍等,严重影响患者生活质量[1]。既往文献显示,产后早期进行盆底康复训练可增强初产妇产后盆底支持组织的强度,促进其盆底康复[2-3]。但临床实践表明,由于初产妇对盆底康复训练的认知程度和重视程度较低,故而盆底康复训练效果不佳[4]。小组式盆底肌肉锻炼结合同伴支持有利于产妇之间进行沟通和交流,对提高盆底康复训练效果具有积极的作用。临床有关小组式盆底肌肉锻炼结合同伴支持方面的研究报告较少。基于此,该次研究选取本院2017年2月—2019年3月收治的104例初产妇,旨在探讨小组式盆底肌肉锻炼结合同伴支持干预对初产妇分娩后盆底功能障碍的影响,现报道如下。
1 资料与方法
1.1 一般资料
选取本院妇产科收治的分娩后发生盆底功能性障碍的104例女性患者,根据数表法随机分为观察组52例和对照组52例。经比较两组性别、年龄、孕周和病程等基本资料,差异无统计学意义(P>0.05),具有可比性,见表1。该研究已通过该院医院伦理委员会批准。
表1 两组患者临床资料的比较(±s)
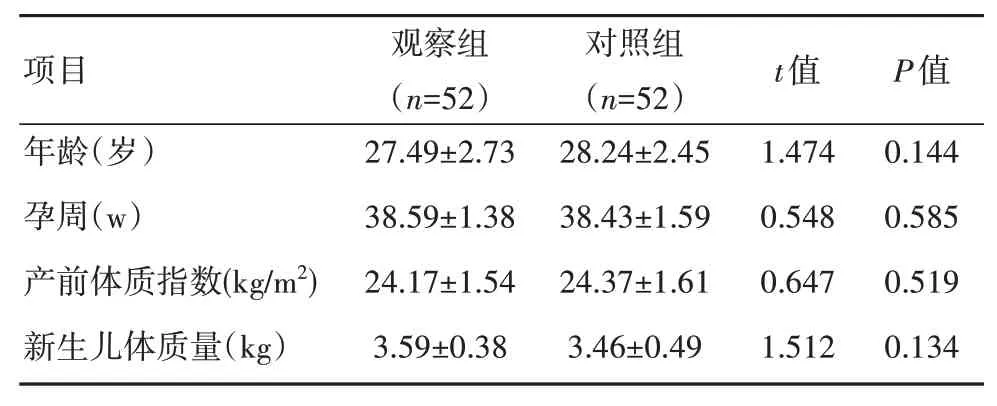
表1 两组患者临床资料的比较(±s)
项目年龄(岁)孕周(w)产前体质指数(kg/m2)新生儿体质量(kg)观察组(n=52)27.49±2.73 38.59±1.38 24.17±1.54 3.59±0.38对照组(n=52)28.24±2.45 38.43±1.59 24.37±1.61 3.46±0.49 t值1.474 0.548 0.647 1.512 P值0.144 0.585 0.519 0.134
1.2 纳入与排除标准
纳入标准:①符合2017版《美国妇产科医师会“盆腔器官脱垂临床实践指南”》标准[5];②神志清楚,无明显意识障碍,均为足月分娩单胎初产妇;③患者依从性良好,能主动配合治疗;④患者及其家属均已知晓并签署知情同意书。排除标准:①延期妊娠或发生早产及多胎妊娠患者;②合并妊娠期高危疾病患者;③伴有泌尿系和生殖道感染患者;④合并生殖系统肿瘤患者;⑤伴精神疾病患者;⑥脏器出现器质性病变患者。
1.3 方法
对照组采用常规产后干预措施。嘱产妇多休息,腹部予以专业收缩腹带,并由责任医师指导产妇进行进行盆底肌收缩、舒张运动,如吸气时引导其肛门收缩运动,维持时间≥8 s,呼气时放松,30 min/次,3次/d。产后42 d时,观察组在对照组基础上采用小组式盆底肌肉锻炼结合同伴支持干预。①成立小组,将产妇根据责任组划分为多个小组,选择主观能动性较强、具有较好的理解能力和语言表达能力、人际交流良好的产妇作为小组负责人员,建立微信群并制定相关管理规范;②由责任医师向小组负责人员发放盆底肌锻炼相关知识手册,并组织健康大讲堂加强产妇对盆底肌锻炼的认知程度与重视程度;③在小组微信群中定期推送盆底肌训练视频,由小组负责人员监督小组成员盆底肌锻炼过程中换动作的标准性,并将问题及时反馈给责任护士,由责任医师再行沟通指导;④鼓励小组成员之间互相激励、互相扶持,相互交流经验,分享锻炼成果,进而提高盆底肌肉锻炼依从性;⑤出院产妇要求其每天进行盆底肌锻炼并在微信群中打卡,有不适症状及时就诊。治疗6周后比较两组治疗效果。
1.4 观察指标
观察两组产后6个月时得到盆底肌功能障碍、尿失禁次数、盆腔器官脱垂、性生活质量和心理状况等。①根据盆底肌功能障碍量表(Pelvic Floor Dis‐tress Inventory-20,PFDI-20)[6]及盆底肌功能影响量表(Pelvic Floor Impact Questionnaire Short Form,PFIQ-7)评定盆底肌功能,总分300分,分数均与盆底肌功能呈反比[7]。②依据纳入者尿失禁次数进行评价:总分1~5分,分数越高表明尿失禁次数越多[8]。③采用盆腔器官脱垂(pelvicorgan prolapse,POP)进行分度,0~Ⅳ度,0度为无脱垂,Ⅳ度为脱垂严重程度最高[9]。④采用汉密尔顿抑郁量表(Hamilton's De‐pression Scale,HAMD)[10]和汉密尔顿焦虑量表(Ham‐ilton anxiety Scale,HAMA)[11]评价产妇负性情绪,得分越高表明负性情绪越强烈。⑤应用性生活质量量表评价纳入者日常性生活情况,量表包括疾病的影响、性关系、性困难、性高潮及性满意度5个维度,总分100分,分数与性生活质量成正比[12]。
1.5 统计方法
采用SPSS 20.0统计学软件处理数据。符合正态分布的计量资料以(±s)表示,组间差异比较进行t检验,计数资料以频数及百分比表示,组间差异比较进行χ2检验,P<0.05为差异有统计学意义。
2 结果
2.1 两组PFDI-20、PFIQ-7、尿失禁评分比较
观察组干预后PFDI-20、PFIQ-7、尿失禁评分均明显低于对照组,差异有统计学意义(P<0.05)。见表2。
表2 两组PFDI-20、PFIQ-7、尿失禁评分的比较[(±s),分]

表2 两组PFDI-20、PFIQ-7、尿失禁评分的比较[(±s),分]
组别观察组(n=52)对照组(n=52)t值P值PFDI-20评分干预前91.58±7.22 90.85±8.74 0.464 0.643干预后12.63±2.19 17.28±2.63 9.798<0.001 PFIQ-7评分干预前176.39±25.26 170.15±28.13 1.190 0.237干预后16.76±2.74 20.48±4.53 5.067<0.001尿失禁评分干预前3.14±0.87 3.11±0.74 0.189 0.850干预后1.34±0.13 2.07±0.26 18.109<0.001
2.2 两组POP-Q分度比较
观察组干预前Ⅰ度为40.38%,Ⅱ度为7.69%,干预后Ⅰ度为15.38%,Ⅱ度为1.92%,对照组干预前Ⅰ度为44.23%,Ⅱ度为5.77%,干预后Ⅰ度为36.54%,Ⅱ度为3.85%,差异有统计学意义(P<0.05)。见表3。

表3 两组POP-Q分度比较[n(%)]
2.3 两组患者HAMD、HAMA评分比较
观察组干预后HAMA、HAMD评分均明显低于对照组,差异有统计学意义(P<0.05)。见表4。
表4 两组患者HAMD、HAMA评分的比较[(±s),分]

表4 两组患者HAMD、HAMA评分的比较[(±s),分]
组别观察组(n=52)对照组(n=52)t值P值HAMD干预前16.47±3.83 15.81±3.64 0.901 0.370干预后6.67±2.09 9.86±3.31 5.876<0.001 HAMA干预前12.37±2.27 12.12±2.31 0.557 0.579干预后6.14±1.21 8.08±1.72 6.652<0.001
2.4 两组性生活质量评分比较
观察组干预后性生活质量评分显著高于对照组,差异有统计学意义(P<0.05)。见表5。
表5 两组性生活质量评分的比较[(±s),分]
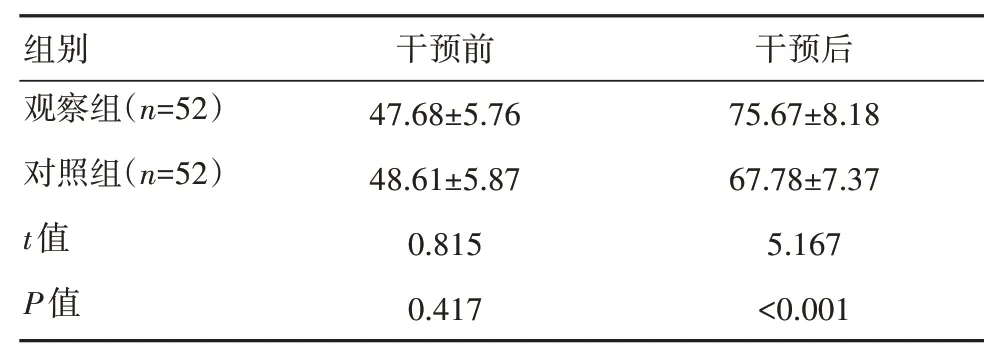
表5 两组性生活质量评分的比较[(±s),分]
组别观察组(n=52)对照组(n=52)t值P值干预前47.68±5.76 48.61±5.87 0.815 0.417干预后75.67±8.18 67.78±7.37 5.167<0.001
3 讨论
盆底功能障碍性疾病(pelvic floor dysfunction,PFD)是由于患者受到多种因素如妊娠、阴道分娩的影响,盆底支持降低或盆底组织受损,进而导致盆腔脏器生理功能发生病理性变化[13-14]。近年来产后盆底功能障碍发病率呈现上升趋势,对产妇的生活质量造成严重影响。研究证实,分娩与妊娠是盆底功能障碍性疾病发生的独立危险因素之一,因此,加强围生期的盆底肌肉功能锻炼对盆底肌肉功能的恢复具有重要意义[15]。盆底肌功能恢复锻炼以锻炼盆底肌舒张与收缩为主,能够有效促使损伤的肌肉、神经恢复正常,从而达到改善盆底功能障碍的目的。研究发现,电刺激联合盆底肌肉锻练治疗的产后6个月盆底功能障碍产妇的PFIQ-7评分为(15.49±6.27)分、PFDI-20评分为(6.13±1.34)分,显著低于单纯盆底肌肉锻练治疗PFIQ-7评分(21.42±6.51)分、PFDI-20评分(9.37±2.64)分(P<0.05),临床实践表明,单纯进行盆底肌肉锻炼不足以改善盆底功能障碍[16]。该研究患者治疗6周后,观察组PFIQ-7评分(16.76±2.74)分和PFDI-20评分(12.63±2.19)分,与对照组单纯盆底锻炼患者的PFIQ-7评分(20.48±4.53)分、PFDI-20评分(17.28±2.63)分相比显著较低(P<0.05)。而该研究中PFDI-20评分较上述研究高,这可能是由于该研究治疗时间(6周)偏短,盆底肌功能恢复时间不足。本研究结果也证实盆底肌肉锻练需要结合其他辅助治疗方法才能有效恢复盆底功能。
同伴支持即患有相同或类似疾病的人,相互提供信息支持或情感支持,共同分享疾病应对经验,以期恢复健康。既往研究表明,同伴支持干预对改善住院患者身心健康具有重要的作用[17]。本研究采用小组式盆底肌肉锻炼将产妇根据责任组划分为多个小组,结合同伴支持干预对盆底肌肉锻炼效果、患者盆底肌功能恢复的影响进行研究。结果显示,观察组产后42 d进行干预后PFDI-20、PFIQ-7评分低于对照组(P<0.05),表明小组式盆底肌肉锻炼结合同伴支持干预可以有效提高盆底肌肉锻炼效果,改善盆底肌的活动状态。盆底功能障碍临床主要表现为SUI和POP。本研究结果表明,观察组产后42 d进行干预后尿失禁评分低于对照组,且观察组干预后POP-Q分度0度82.69%高于对照组的59.52%(P<0.05),Ⅰ度15.38%低于对照组的36.54%(P<0.05)。表明小组式盆底肌肉锻炼结合同伴支持干预可以有效改善盆底肌功能,进而减少尿失禁发生频率,对预防盆腔器官脱垂具有积极的作用。方彩玲等[19]研究发现,护理人员与产妇一对一进行个性化盆底肌指导锻炼,产妇出院6周后仅有3.70%的产妇发生压力性尿失禁,3.52%的产妇出现盆底器官脱垂,SUI和POP发生情况明显降低,这与本研究结果尿失禁评分大体一致,表明小组模式可显著提高术后盆底肌锻炼的效果。追其缘由可能是观察组将产妇根据责任组划分为多个小组,同时选择主观能动性较强、具有较好的理解能力和语言表达能力、人际交流良好的产妇作为小组负责人员,通过责任护士与小组负责人员的有效沟通,能够有效提高产妇对于盆底肌肉锻炼的认知程度与重视程度。干预过程中责任医师与小组负责人员实时监督每一位产妇的盆底肌肉锻炼效果,并及时对产妇错误动作予以纠正,且要求出院产妇每天进行盆底肌锻炼并在微信群中打卡,故而观察组盆底肌功能恢复良好,盆底功能障碍得以明显改善。
产后不同时间开始盆底康复训练对尿失禁和盆底肌也有很大影响,在亚洲国家,均采用产后42 d开始的训练方法;而在欧美国家,采用产后2个月或3个月开始的训练方法。我国妇女有自身特点,找到适合我国妇女产后康复的最佳时机,对规范化诊治尤其重要。产后6周<开始训练≤8周时间的优点在于:产后早期(产后42 d~3个月)是人体机能相对最薄弱时期,也是康复的最佳时期,产妇产后42 d一般需回医院复查,同时行盆底肌力检测,产妇如在该期间开始训练,可在产假内基本完成疗程,且早期的训练可使盆底肌力更早恢复。缺点在于:产妇产褥期刚结束,身心尚处于疲惫状态,对接受康复训练思想上准备不足;且产妇此刻有外阴阴道充血,训练可能产生不良反应,即可能使训练时阴道疼痛、阴道炎、阴道出血、尿频、尿急、乳汁减少等机会增加。一项研究证实产后42 d的产妇在产后6周POP-Q分度、PFIQ-7评分均优于产后6个月进行盆底肌锻炼(P<0.05)[17]。史永梅等[18]在盆底肌肉锻炼虚拟现实技术对产后盆底功能障碍患者盆底肌肉张力影响的研究中发现,盆底肌肉锻炼干预后半年盆底功能障碍患者的PFIQ和PFDI-20评分明显较干预前降低,与本研究所得结论相同。说明产后早期进行盆底肌锻炼,可改善产妇产后盆底肌障碍,预防盆底功能障碍性疾病的发生。
本研究结果表明,观察组干预后HAMA评分、HAMD评分明显低于对照组(P<0.05)。表明小组式盆底肌肉锻炼结合同伴支持干预能够显著改善产妇的抑郁、焦虑情绪。追其缘由是同伴支持通过相互提供信息支持或情感支持,共同分享疾病应对经验,能够有效改善产妇心理状况,增强其治疗信心,可促进其主观能动性与治疗依从性的提高[19]。本研究结果表明,观察组干预后性生活质量高于对照组(P<0.05),表明小组式盆底肌肉锻炼结合同伴支持干预可以有效地改善患者由于盆底功能障碍导致的腰骶疼痛、阴道松弛、子宫脱垂及会阴损伤等临床症状,可有效促使损伤的肌肉、神经恢复正常,阴道紧缩状态恢复良好,进而使性生活的质量、快感及高潮得以明显提升,与既往研究[20]结果大体一致。
综上所述,小组式盆底肌肉锻炼结合同伴支持干预可有效改善初产妇分娩后盆底功能障碍,有助于盆底功能的恢复,对于减轻其负性情绪,提高其性生活质量具有积极的作用。
