先天性长段气管狭窄围手术期标准化管理评价
2022-08-09顾晓蓉倪平徐杰琼瞿勇强管咏梅
顾晓蓉 倪平 徐杰琼 瞿勇强 管咏梅
上海交通大学医学院附属上海儿童医学中心胸外科(上海 200127)
先天性气管狭窄(congenital tracheal stenosis,CTS)是一种罕见的先天性阻塞性气道病变[1-2]。在1941年,Wolman首次报道此类疾病[3],描述为完全性气管软骨环存在所导致的不同长度及程度的气管狭窄,其发生率约占所有喉部及气管支气管狭窄的0.3%~1.0%。在先天性心脏病患儿中,大约有1.0%~1.5%的患儿合并有CTS,是一种严重威胁生命的疾病[4]。气管狭窄按其狭窄段长度可分为:短段狭窄,狭窄段<30%总气管长度;长段狭窄,狭窄段≥30.0%总气管长度[4]。CTS 的治疗手段,有气管镜下扩张术、激光治疗、支架治疗和喉气管重建术等,病死率约在7.0%~45.0%,但是长段气管狭窄病死率最高。本中心于2001年在国内率先采用了slide成形术治疗儿童长段气管狭窄[5],取得满意的手术结果,并在CTS的诊疗过程中积累了一定经验。2018年,本中心对slide手术围手术期患儿进行全过程管控,通过标准化的气道管理方案,有效减少了术后的多种并发症,改善患儿的预后。
1 对象与方法
1.1 研究对象
选择2015—2020年在上海儿童医学中心胸外科实施气管slide成形术的CTS患儿作为研究对象。纳入标准:①年龄6~24个月;②患儿在术前1年内出现>2 次的反复呼吸道感染或肺炎病史[6],通过CT诊断为长段气管狭窄。排除标准:①术前已经气管插管者;②一侧肺发育不良者;③病历资料缺失者;④外院做过气管手术者。
以2015年1月—2017年12月的85例先天性长段气管狭窄患儿作为对照组,应用常规的围手术期管理方案。选择2018年1月—2020年12月的173例先天性长段气管狭窄患儿作为干预组,在传统围手术期管理的基础上,增加新构建的围手术期气道管理方案。
1.2 方法
1.2.1 临床数据收集 患儿的一般人口学资料,手术和临床资料、实验室检验和支气管镜结果,均通过电子信息系统数据库获得。
1.2.2 围手术期管理 对照组患儿进行常规的围手术期管理,干预组则在此基础上增加围手术期气道管理标准化方案(表1)。方案设计步骤,①成立团队小组:由手术医师,体外循环医师,呼吸内科医师,监护医师,麻醉师,呼吸理疗师,护士组成跨学科团队。②依照多学科围手术期气道管理的专家共识[6],小组成员经多次讨论后制定CTS的围手术期气道管理方案。

表1 两组患儿干预措施比较
1.2.3 纤维支气管镜及支气管肺泡灌洗 所有患儿均在纤维支气管镜下进行支气管肺泡灌洗治疗。术前6小时禁食、禁水。患儿取仰卧位,纤维支气管镜通过鼻、咽部进入气道后,医师对支气管的形态进行仔细观察,然后使用生理盐水进行分段灌洗,取灌洗液行细菌培养。在支气管肺泡灌洗过程中,密切观察心率、血压及血氧饱和度,一旦异常,即停止操作。
1.2.4 雾化治疗 对照组撤离呼吸机后启动布地奈德雾化治疗,使用布地奈德混悬液1 mL溶于0.9%氯化钠溶液2 mL中,雾化,bid,每次15 min;而干预组在对照组基础上,在未撤离呼吸机时使用振动筛孔雾化,使用布地奈德混悬液1 mL溶于0.9%氯化钠溶液2 mL中,雾化,bid,每次15 min。雾化治疗过程中,密切注意有无急剧咳嗽及喘息加重,如有停止雾化一次。
1.3 统计学分析
采用SPSS 22.0 统计软件进行数据分析。非正态分布的计量资料以M(P25~P75)表示,组间比较采用Wilcoxon秩和检验。计数资料以例数(百分比)表示,组间比较采用χ2检验。以P<0.05为差异有统计学意义。
2 结果
2.1 一般情况
共有先天性长段气管狭窄患儿271 例,排除13例,排除原因:术前已经气管插管者5例,一侧肺发育不良者3 例,病历资料缺失者3 例,外院做过气管手术者2 例,最终纳入258 例。中位年龄为12.0(9.0~17.0)月,中位体质量为8.6(7.0~10.6)kg。对照组85 例,干预组173 例。干预组术前年龄和体质量均低于对照组,差异有统计学意义(P<0.05)。见表2。

表2 两组患儿一般资料比较
2.2 两组结局指标比较
干预组的插管时间短于对照组,再插管率和拔管前肺泡灌洗液培养阳性率低于对照组,两组间差异有统计学意义(P<0.05)。见表3。
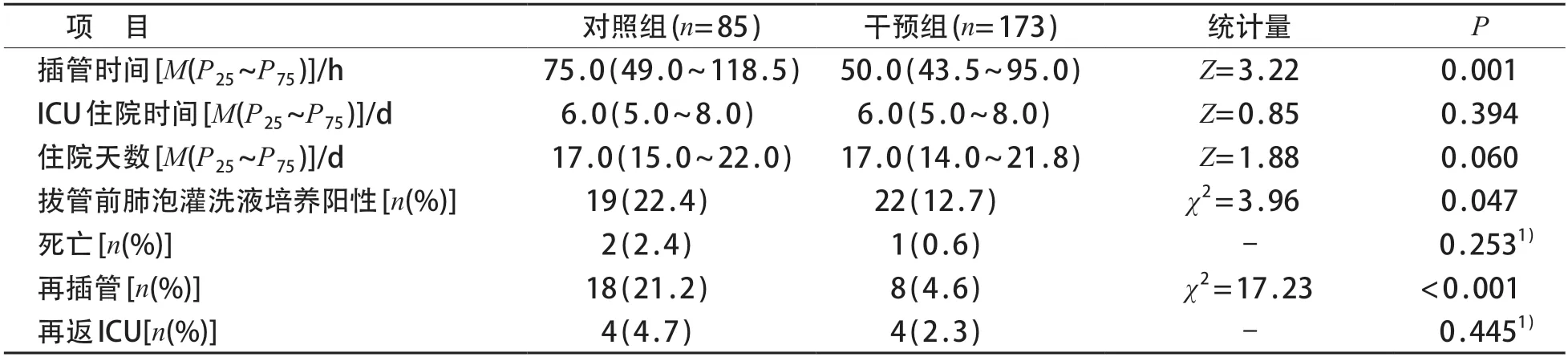
表3 两组患儿结局指标比较
其中对照组85例患儿拔管前肺泡灌洗液培养中检出19株菌株,包括G-菌9株,G+菌5株,真菌5株;干预组173例中检出22株菌株,包括G-菌13株,G+菌5株,真菌4株。
2.3 两组拔管前纤维支气管镜检查结果比较
两组患儿拔管前纤维支气管镜检查结果显示,黏膜内翻、气道炎症、吻合口黏膜出血糜烂、气道少量出血和痰栓阻塞的术后并发症比例,干预组明显低于对照组,两组间差异有统计学意义(P<0.05)。见表4。
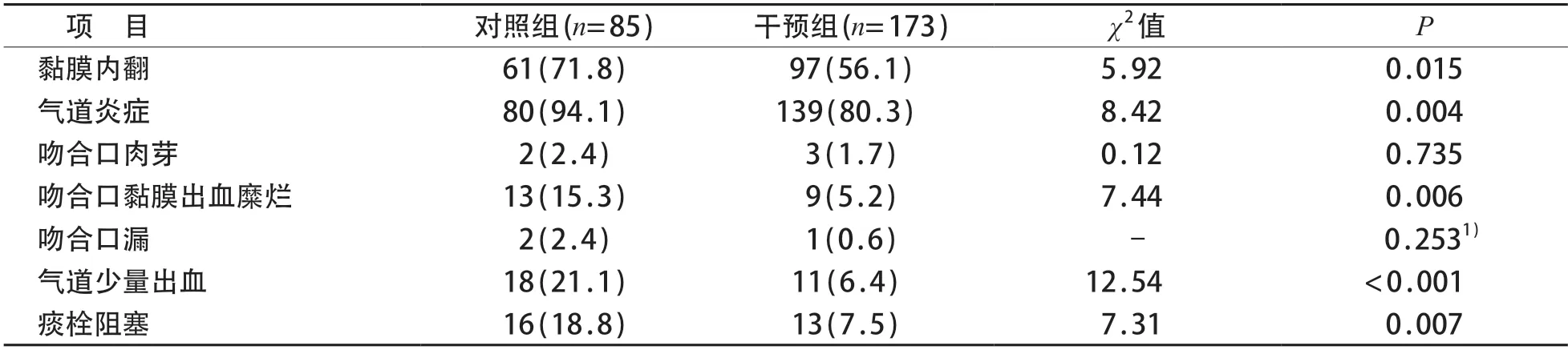
表4 两组患儿拔管前纤维支气管镜检查结果比较
3 讨论
Slide手术对长段气管狭窄手术治疗具有里程碑式的意义[8],其运用自体组织修复,保持术后气管内膜的完整性和气管内膜的功能,避免气管术后肉芽生长、吻合口漏和狭窄再发生。由于小年龄患儿手术风险极大,对照组手术年龄控制在12 月龄以上,而干预组在应用围手术期气道管理方案后,术后结局指标和气道并发症明显改善,故手术年龄逐渐有减小趋势,间接说明本研究的干预措施有一定效果。
干预组的围手术期气道管理方案将术后ICU期间原高剂量的咪达唑仑镇静改为小剂量咪达唑仑(1 μg·kg-1·min-1)联合右美托咪定(0.5~1.0 μg·kg-1·h-1)的镇静方式,有利于术后早期拔管,减少有创呼吸机的使用时间,同时也减少了术后肺部感染的发生率,显著降低患儿的肺泡灌洗液培养阳性率。布地奈德作为一种糖皮质激素类药物,局部抗炎作用较强,效果是地塞米松的30 倍,是氢化可的松的600 倍[10],是一种常用雾化吸入药物。而干预组在对照组基础上,在机械通气时就使用振动筛孔雾化,筛孔雾化可使药物形成气溶胶,在呼吸机的正压作用下通过管路和人工气道输送,在肺泡内弥散沉积以达到稀释痰液、消除炎症、解痉止喘及改善氧合的作用。筛孔雾化被证实是对机械通气患儿的潮气量影响小,安全性高的一种雾化方式[11]。机械通气联合布地奈德筛孔雾化促进气道内黏稠性分泌物质的有效排出,降低痰栓阻塞情况,有效减小炎性逆质的吸收情况,促进患儿通气功能的改善。
纤维支气管镜检查应用于围手术期的不同阶段。术前纤维支气管镜检查可明确诊断;术中可精准定位;术毕可保证吻合口通畅、内膜完整、气管腔无内陷,拔管前可确保呼吸道通畅,无明显气道分泌物。纤维支气管镜检查联合肺泡灌洗治疗,促进气道内黏稠性分泌物质的有效排出,缓解患儿的气道阻塞情况,有利于肺不张的有效缓解,同时还能够有效减少炎性逆质的吸收情况,促进患儿通气功能的改善[12]。同时,使用抗生素的灌洗治疗,还能够增加局部药物浓度,提高治疗效果。
干预组增加肺功能检查是近年来临床常用的检查手段,对术前诊断CTS 呼吸道阻塞程度以及对术后评价手术治疗效果、预后方面有重要的临床意义[13]。
通过术前健康教育,指导咳嗽、咳痰的方法,让家长了解手术的过程和监护情况,可缓解患儿和家长的焦虑情绪。家长通过家长课堂学会体位摆放、翻身、肺部叩背等技能,并在术后康复期实施和运用,可提高家长照顾患儿的能力[14],进而改善患儿结局。
本研究的设计缺陷为对照组和干预组并非在同一时间段完成,而是进行纵向不同时间段的对比;2018—2020年组相对2015—2017年组技术上更为成熟,可能存在偏倚,今后将进行聚合交叉研究。
综上,CTS是危及婴幼儿及儿童生命的危重症,通过多学科构建的围手术期气道管理方案应用效果良好,能减少CTS 术后患儿的机械通气时间,减少多种气道并发症的发生,促进患儿早日康复。
