DART-OCTA对视网膜分支静脉阻塞黄斑区毛细血管灌注的观察研究
2022-08-09郑微微黄胜海左菁菁钱珊珊周挺业
郑微微,黄胜海,郑 燕,左菁菁,钱珊珊,周挺业,林 冰
0引言
视网膜分支静脉阻塞(branch retinal vein occlusion,BRVO)是临床上最常见的视网膜血管性疾病之一[1],静脉阻塞会引起视网膜缺血缺氧[2],尤其是黄斑缺血型视力预后差[3]。目前荧光素血管造影术(fluorescein angiography,FA)是评估视网膜毛细血管灌注的金标准[4],但严重的视网膜出血遮挡下方视网膜毛细血管成像,导致对黄斑区视网膜无灌注评估存在一定的困难[5]。近年来光学相干断层扫描血管造影术(optical coherence tomography angiography,OCTA)成为一种新型的眼底视网膜毛细血管灌注成像技术,可以非侵入、无创地对BRVO患者的黄斑区毛细血管灌注成像,并提供深度成像能力[6-8]。然而OCTA对屈光介质要求高,也容易受视网膜出血影响导致无法成像[9]。最新的高清断层OCTA(dense-ART B-scan,DART-OCTA)是海德堡Spectralis OCT2的一个新功能,通过对一个断层位置的图像进行多次重复叠加以提高血管成像信噪比,进而提高深度方向上毛细血管灌注成像能力,从而可以减少视网膜出血对毛细血管灌注的影响。因此DART-OCTA对于BRVO患者黄斑区视网膜毛细血管灌注评估可能有一定的优势。为此,本研究观察BRVO黄斑区DART-OCTA影像学特点,并对比观察分析其与FA、OCTA在黄斑区的影像学差异,评估DART-OCTA对于BRVO黄斑区视网膜毛细血管灌注的诊断价值。
1对象和方法
1.1对象选取2020-06/12在温州医科大学附属眼视光医院确诊的BRVO患者51例51眼,其中女23例,男28例;右眼22例,左眼29例;高血压史者20例;平均年龄56.82±9.17岁,病程99.60±191.27d,视力0.80±0.59LogMAR,眼压13.39±2.82mmHg;病变累及颞上支24眼(47%),颞下支14眼(27%),黄斑支13眼(25%);黄斑中心凹厚度523.94±241.80μm,OCT显示伴黄斑水肿者23眼(45%),伴浆液性神经上皮层脱离者37眼(72%)。纳入标准:(1)年龄18周岁及以上,性别不限;(2)光学相干断层扫描(optical coherence tomography,OCT)检查时纵向扫描经过黄斑中心凹病变范围只累及1/2黄斑区的BRVO患者;(3)FA、OCTA、DART-OCTA图像清晰可供评估者阅片。排除标准:(1)既往眼部手术史;(2)既往经过任何针对BRVO治疗的患者;(3)视网膜中央静脉阻塞、增殖性糖尿病视网膜病变、视网膜血管炎等其他眼底血管性疾病患者;(4)屈光介质明显混浊,影响图像成像。本研究遵从《赫尔辛基宣言》,获得温州医科大学附属眼视光医院伦理委员会批准(No.2020-067-K-59-01)及所有患者知情同意。
1.2方法所有患眼均经最佳矫正视力(best corrected visual acuity,BCVA)、裂隙灯显微镜、眼压及眼底彩照检查后行OCT、FA、OCTA及DART-OCTA检查。BCVA检查采用标准对数视力表,统计分析时换算成最小分辨角对数(LogMAR)视力。眼压检测采用Canon TX-20非接触式眼压计。FA检查采用Spectralis HRA(Heidelberg Engineering GmbH69121 Heidelberg/Germany)仪。OCT、OCTA(软件版本号1.10.2.0)和DART-OCTA(软件版本号1.10.4.0)检查采用Spectralis OCT2(Heidelberg Engineering GmbH69115 Heidelberg/Germany)仪。眼底彩照采用Kowa VX-20。FA检查后行OCTA和DART-OCTA检查。FA检查获取早期1min内和晚期10min的30°图片,评估4.5mm×4.5mm范围内视网膜毛细血管灌注情况(图1B、G)。OCTA检查采用扫描范围为4.5mm×4.5mm高分辨率扫描模式获取以黄斑为中心的全层视网膜血管图像,扫描中线过黄斑中心凹进行检查记录,部分分层错误手动调整矫正(图1C、H)。DART-OCTA检查获取经过黄斑中心凹纵向8.8mm范围断层图像,并观察以黄斑为中心的4.5mm纵向断层血流图,判断是否存在视网膜毛细血管无灌注,DART-OCTA上视网膜浅层和深层小的密集点状血流信号为视网膜毛细血管血流信号,其中直径大于0.05mm高反射血流信号为视网膜大血管(图1E、J)。由两名眼底内科专科医师分别对FA、OCTA、DART-OCTA结果进行分组比较,如果两名眼科医生评估结果不一致,则由第三名医师判断。将FA、OCTA和DART-OCTA图像根据毛细血管成像情况分为毛细血管灌注成像组和非成像组,为比较不同检查方法对黄斑区毛细血管灌注的诊断能力,定义出血遮蔽和无灌注区为毛细血管灌注非成像组,其中FA毛细血管灌注非成像组定义为以黄斑为中心4.5mm×4.5mm范围内的低荧光区面积超过0.25mm2(图1G);OCTA毛细血管灌注非成像组定义为以黄斑为中心4.5mm×4.5mm范围内完全无毛细血管信号面积超过0.25mm2(图1H);DART-OCTA毛细血管灌注非成像组定义为除视网膜大血管(直径>0.05mm)外横断面上毛细血管血流信号缺失连续超过0.5mm(图1J)。
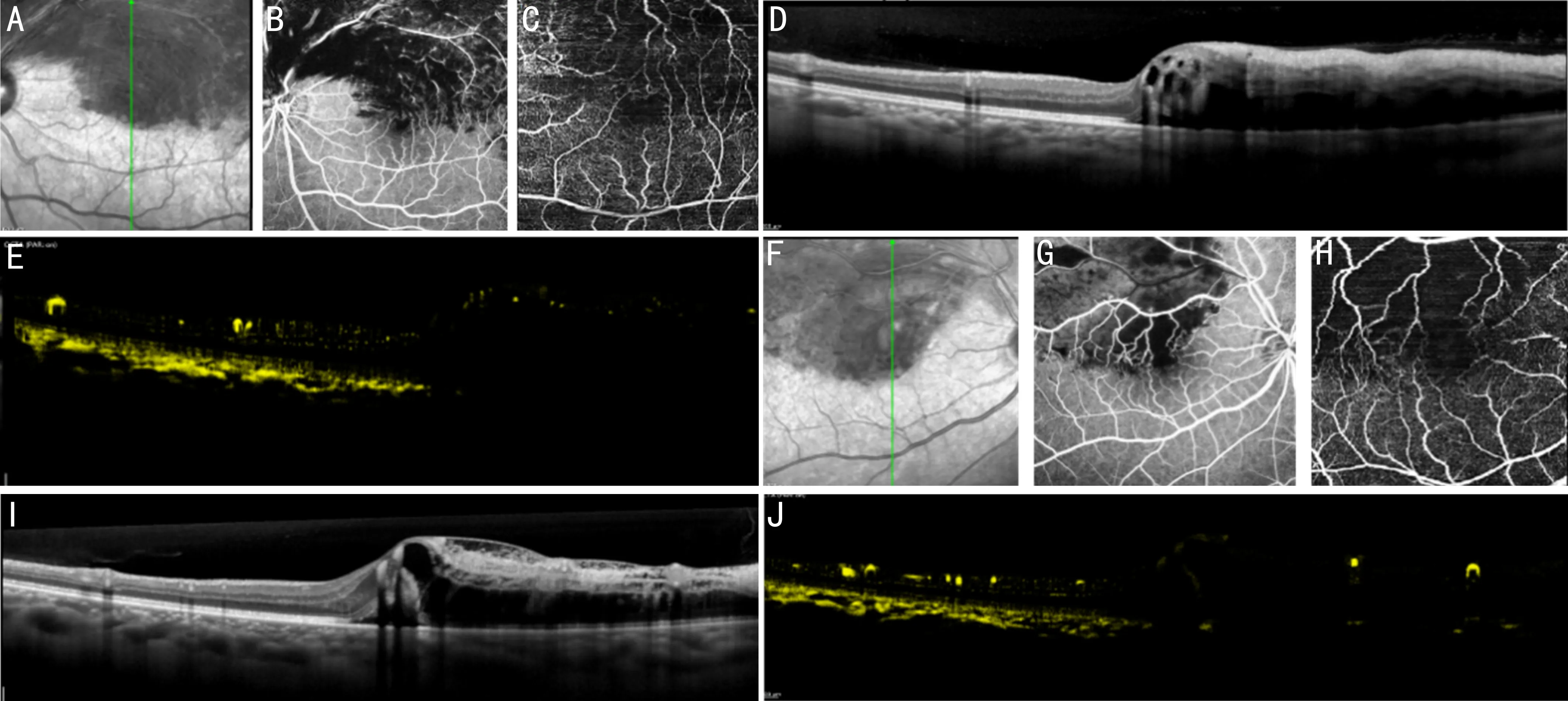
图1 BRVO黄斑区成像 A:扫描激光眼底镜(scanning laser ophthalmoscopy,SLO)图像,绿色线为图D和图E对应的扫描区域;B、C:分别为图A对应的FA和OCTA图像,上方毛细血管灌注无法成像;D:图A对应的OCT图像;E:图A对应的DART-OCTA成像,病变累及区仍有毛细血管灌注,但较病变非累及区明显减少;F:眼底SLO图像,绿色线为图I和图J对应的扫描区域;G、H:分别为图F对应的FA和OCTA图像,上方毛细血管无法成像;I:图F对应的OCT图像;J:图F对应的DART-OCTA成像,病变累及区无毛细血管灌注。
进一步采用Image J软件标注DART-OCTA图像上视网膜累及(图2B黄色箭头)和非累及区域(图2B白色箭头),基于Python编写的软件计算去除大血管的视网膜毛细血管血流密度(图2F),并以患眼病变非累及区视网膜毛细血管血流密度值为对照,定量评估全层视网膜毛细血管血流密度。去除视网膜大血管图像首先对血管图像做二值化处理,并采用3像素×3像素大小(直径0.05mm)的开运算识别并剔除大血管,为避免黄斑水肿导致视网膜增厚的影响,本研究将毛细血管血流密度定义为单位长度上OCTA血管信号平均值。
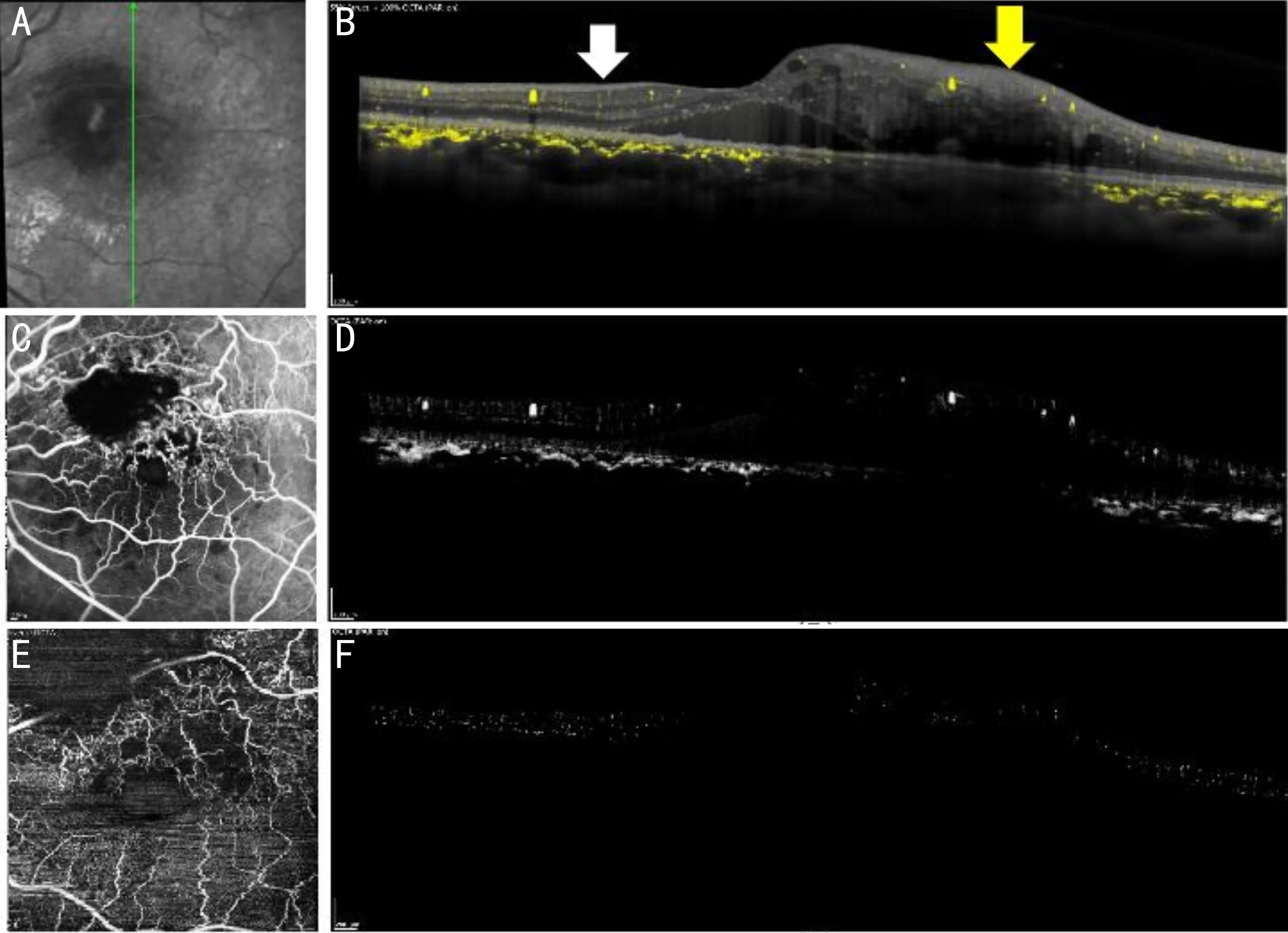
图2 基于DART-OCTA血管密度量化 A:眼底SLO图像,绿色线为图B对应的扫描区域;B:OCT结构及血管信号图像,黄色箭头示视网膜病变累及区域,白色箭头示视网膜病变非累及区域;C、E:分别为图A对应的FA和OCTA图像;D:DART-OCTA血管信号图像;F:去除大血管后的内层视网膜血管信号图像。
2结果
本研究纳入患者51眼中,FA、OCTA、DART-OCTA检查可检出毛细血管灌注成像者分别为10、14、34眼,三种检测方法BRVO黄斑区毛细血管灌注成像检出结果比较,OCTA和FA检查之间差异无统计学意义(χ2=2.25,P=0.125),DART-OCTA与FA检查之间差异有统计学意义(χ2=20.35,P<0.01),DART-OCTA与OCTA检查之间差异有统计学意义(χ2=15.04,P<0.01),见表1。FA非成像组患者41眼中,有4眼可在OCTA检查中观察到视网膜毛细血管灌注成像,有25眼可在DART-OCTA检查中观察到毛细血管灌注成像,表明DART-OCTA较FA和OCTA对缺血区毛细血管灌注成像的敏感性更高。
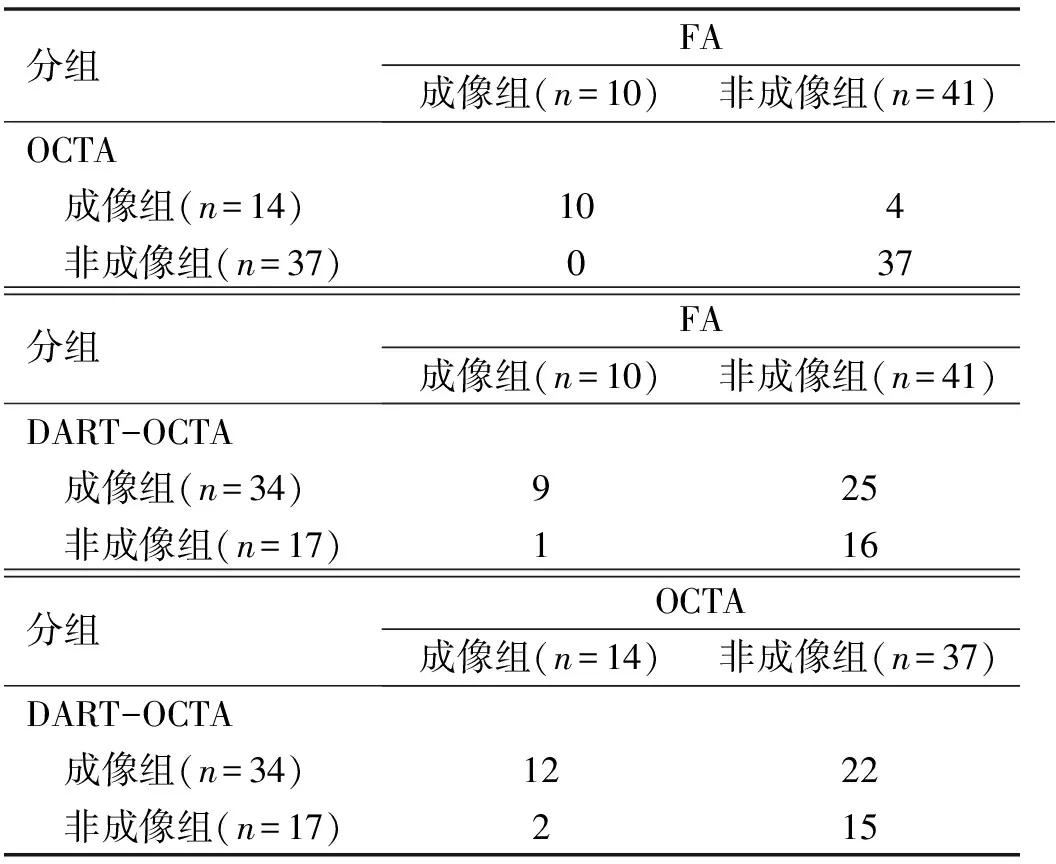
表1 三种检测方法BRVO黄斑区毛细血管灌注成像比较 眼
对DART-OCTA检查中毛细血管灌注成像组(n=10)
和非成像组(n=41)患者的血管密度进行量化分析,两组患者黄斑区病变累及区去除大血管血流信号后毛细血管血流密度分别为0.65±0.20、0.41±0.16/mm,差异有统计学意义(t=4.333,P<0.0001);两组患者黄斑区病变非累及区毛细血管血流密度分别为1.16±0.31、1.06±0.38/mm,差异无统计学意义(t=1.011,P=0.3171);两组患者黄斑区病变累及区毛细血管血流密度均明显低于非累及区,差异有统计学意义(t=9.371、6.459,均P<0.0001)。
3讨论
DART-OCTA作为一种OCTA成像方式的新型补充方法,通过舍弃平面血管成像而提高断层血流成像效果。本研究采用DART-OCTA观察分析BRVO黄斑区的影像学特点。DART-OCTA通过多次图像叠加提高视网膜血管成像信噪比,尤其是对视网膜毛细血管的成像。与同样能够提供断层视网膜毛细血管成像的OCTA相比,DART-OCTA对视网膜毛细血管断层成像更加清晰,同时可以观察到更多的毛细血管血流信号,对视网膜毛细血管灌注成像有更高的敏感性。Freund等[10]采用与DART-OCTA相似的密集B扫描OCTA(dense B-scan optical coherence tomography angiography,DB-OCTA),通过增加叠加次数提高对毛细血管的成像,认为DB-OCTA能够建立视网膜微结构和血流之间的精确关联。本研究发现,DART-OCTA在增强毛细血管成像的同时,对于浅层视网膜出血遮挡具有更强的穿透能力,这种多次叠加技术可以降低视网膜出血对视网膜毛细血管观察的影响,故本研究应用DART-OCTA观察初诊的BRVO。OCTA检查中上方大血管会在下方视网膜中产生伪影[11],在DART-OCTA检查中伪影现象同样通过叠加得到了增强,但是伪影主要成像在椭圆体带-视网膜色素上皮(RPE)层,而BRVO病变主要发生在内层视网膜。同时观察发现伪影主要出现在大血管位置,毛细血管不会产生明显的伪影现象,因此伪影现象对于采用DART-OCTA观察BRVO内层视网膜毛细血管灌注没有很大的影响。
本研究发现,DART-OCTA观察BRVO黄斑区视网膜毛细血管灌注成像相较于FA和OCTA有一定的优势。Chung等[12]研究表明,与FA相比,OCTA在评估毛细血管无灌注方面更精确,OCTA和FA评估视网膜静脉阻塞(RVO)的毛细血管灌注情况存在一定互补性。虽然本研究中FA与OCTA检查结果显示差异无统计学意义,但依然存在一定的趋势,表明OCTA在评估毛细血管无灌注方面可能有一定优势,分析可能与本研究纳入的病例数较少有关。本研究结果提示DART-OCTA与FA对BRVO黄斑区毛细血管灌注成像检出结果有统计学差异(P<0.01),本组患者中有11眼因出血遮挡在FA检查中呈低荧光,而在DART-OCTA检查中仍可观察到部分视网膜毛细血管血流信号。Nobre Cardoso等[13]研究表明,有出血遮挡的RVO患者OCTA较FA成像更具优势。FA检查过程中染料渗出使浅层和深层视网膜毛细血管在FA图像上重叠是影响毛细血管灌注观察的主要原因[14]。DART-OCTA检查与OCTA的成像原理类似,均无染料渗出的影响,可通过断层图像直接观察视网膜各层组织结构相对应的毛细血管灌注情况。因此DART-OCTA比FA对毛细血管血流灌注判断有更大优势。本组患者中,有5眼因严重出血遮挡在FA和OCTA检查中均呈低荧光,而在DART-OCTA检查中观察不到点状高反射信号,无法确定是出血遮挡还是视网膜无灌注导致无血流信号,因此严重出血仍对DART-OCTA血流判断产生影响。本研究结果提示OCTA与DART-OCTA检查结果差异有统计学意义(P<0.01),表明即使在只有单线B扫描的情况下,DART-OCTA可在血流遮挡情况下诊断出更多血流灌注的情况,与OCTA相比,DART-OCTA在断层图像上对毛细血管灌注成像有更高的分辨率。DART-OCTA采用100次断层图像叠加有助于细小的毛细血管血流信号成像,相比于OCTA一般只有5幅断层图像进行叠加,明显提高了视网膜毛细血管信号信噪比,尤其在少量出血未明显遮盖下方视网膜结构时DART-OCTA可观察到更多的毛细血管成像,故认为DART-OCTA对BRVO黄斑区视网膜血流成像较OCTA有一定的成像优势。
此外,DART-OCTA成像模式更容易进行量化分析,DART-OCTA检测结果可直接量化评估病变区毛细血管血流密度。为获得与OCTA检查一致的血流密度结果,本研究考虑黄斑水肿导致的视网膜增厚对毛细血管血流密度的影响,采用单位长度上血管信号和作为毛细血管血流密度参数。本组患者中有9眼在FA、OCTA和DART-OCTA检查均表现为毛细血管灌注成像,然而对DART-OCTA图像进行量化分析发现病变累及区血管血流密度(0.48±0.19/mm)仍明显小于病变未累及区(0.93±0.21/mm),提示非缺血型BRVO患者黄斑中心凹处仍存在明显的毛细血管血流灌注下降。DART-OCTA量化分析可以敏感检测毛细血管血流密度的细微变化,毛细血管血流密度指标可能成为观察BRVO患者治疗效果的重要指标。但DART-OCTA仍存在不足之处,DART-OCTA只能对断面成像,部分黄斑中心凹旁缺血的患者会有遗漏。虽然本研究仅采用经过黄斑中心凹纵向扫描线评估毛细血管灌注情况,不足以全面评估黄斑区毛细血管无灌注情况,但从本研究纳入的BRVO患者来看,多数患者无灌注经过了中心凹中轴线,仅1例1眼患者无灌注区域未经过中轴线。因此,相较于OCTA,采用只有纵向扫描的黄斑区DART-OCTA图像评估BRVO患者黄斑区毛细血管无灌注情况仍有一定优势。临床中可进一步考虑采用6线放射状扫描形式获取DART-OCTA图像,可以避免因为单线扫描而发生的遗漏,而FA引导下联合DART-OCTA可能有助于周边视网膜灌注的评估。
综上所述,DART-OCTA可通过多次叠加明显增强视网膜毛细血管血流成像,与FA和OCTA相比,DART-OCTA对出血遮蔽处视网膜毛细血管灌注成像有一定优势,且可以方便进行量化分析,对伴有明显视网膜出血的BRVO是重要的补充检查手段。
