IOL Master 700与A超联合角膜地形图测量对白内障术后屈光误差影响的比较
2022-08-09陈志刚刘高勤
陈志刚,刘高勤
0引言
随着白内障显微操作技术的迅速普及,白内障摘除手术的数量有了明显提高,2020年我国每百万人口白内障手术率已超过3 000,今后努力的方向将是在提高手术量的同时,将防盲手术逐步转变为更加精准的屈光性手术[1]。白内障手术的成功,除了需要熟练的操作技术外,还需要术前测量数据的准确性,因为白内障患者术后的视觉效果与术前人工晶状体(IOL)度数的准确测量息息相关。在众多光学测量仪中,IOL Master 700生物测量仪凭借测量速度快、组织穿透性好、眼轴检出率高等优点被广泛应用于临床[2]。但是,由于IOL Master仪器费用较高、部分患者的特殊性及不同地区眼科资源的不平衡,使得A超联合角膜地形图测量仍是测算IOL屈光度的常规方法。因此,本研究以IOL Master 700进行对比,分析A超联合角膜地形图传统测量方式在眼部生物学数据测量及术后屈光误差控制的可靠性,以期为临床应用提供参考。
1对象和方法
1.1对象前瞻性研究。收集2020-07/2021-07在苏州大学附属第一医院确诊并行手术治疗的白内障患者113例122眼,其中男40例43眼,女73例79眼;左眼69眼,右眼53眼;年龄39~92(平均68.2±10.7)岁。纳入标准:裂隙灯检查见晶状体混浊,核分级Ⅱ~Ⅳ级,眼部生物学参数数据详实。排除标准:(1)既往眼部手术及外伤史;(2)干眼及角膜疾病史;(3)既往眼底疾病、悬韧带及晶状体位置异常;(4)术中发生后囊膜破裂、IOL未植入等并发症;(5)术后角膜严重水肿及严重炎症反应;(6)检查不配合及失访等。本研究方案经医院伦理审查委员会评审通过,所有患者同意参加本研究并签署知情同意书。
1.2方法
1.2.1眼部参数测量术前所有患者均使用接触式A超及IOL Master 700测量眼轴长度(AL)、前房深度(ACD)、晶状体厚度(LT),使用角膜地形图和IOL Master 700测量角膜曲率(Km)。检查过程中,首先使用IOL Master 700进行生物测量,然后进行角膜地形图检查,最后行接触式A超检查。所有检查均由同一位经验丰富的眼科医师在相同环境下及未散瞳情况下进行。IOL Master 700测量:扫描均显示经过黄斑中心凹并选择测量结果稳定且信噪比(SNR)>2.0的数据。A超检查:患者取仰卧位,盐酸丙美卡因进行表面麻醉,嘱平视上方目标,探头轻轻接触角膜,使其与视轴处于同一方向,选取波形较好数据,重复测量10次,取平均值。角膜地形图检查:使用TMS-4角膜地形图仪进行检查,患者下颌置于下颌垫处,前额靠近额托处,测量前嘱患者瞬目数次后,测量角膜曲率,重复3次,取平均值。
1.2.2IOL屈光度计算IOL Master 700测量仪选用自带的SRK/T、Holladay Ⅰ、Barrett Universal Ⅱ和Haigis公式。A超及角膜地形图选用SRK/T和Barrett Universal Ⅱ公式(网上计算)。无特殊情况下,IOL屈光度选择以接近正视为主,有视近需求的患者则预留约-3D,术中实际植入的IOL屈光度主要结合IOL Master 700各公式计算结果、患者年龄、工作和生活用眼习惯、对侧眼屈光状态及意愿进行选择。
1.2.3手术方式表面麻醉后在2∶00位角膜缘做辅助切口,10∶30方向做角膜缘主切口,连续环形撕囊,超声乳化仪吸除晶状体核及皮质,注入黏弹剂,囊袋内植入ZCB00或IQ人工晶状体,水密切口。手术均由同一医师顺利完成,术后随访均未出现并发症。
1.2.4术后观察术后3mo进行电脑验光,记录患者术后等效球镜度数(SE)。根据术中植入IOL的实际度数,得出术后预留目标屈光度,术后SE与理论目标屈光度之间的差值,即为算术屈光误差(NE)。同时,计算平均绝对屈光误差(MAE)、绝对屈光误差中值(MedAE)、绝对屈光误差最大值(MaxAE)及术后NE在±0.25、±0.5、±1.0、±2.0D范围内术眼所占的百分比。
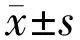
2结果
2.1不同方法眼部参数测量结果的比较与IOL Master 700相比,A超联合角膜地形图测量的AL、ACD、Km值偏低,差异均有统计学意义(P<0.05),LT及散光值差异均无统计学意义(P>0.05),见表1。
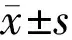
表1 眼部参数测量结果
2.2不同测量方法和IOL屈光度计算公式术后屈光误差比较术后不同测量方法IOL屈光度计算公式MAE差异有统计学差异(χ2=129.208,P<0.001),其中IOL Master 700测量仪自带的Barrett Universal Ⅱ公式MAE与 Holladay Ⅰ、Haigis、SRK/T公式比较差异均有统计学意义(Z=-4.074、-3.455、-3.818,均P<0.01),与A超联合角膜地形图计算公式SRK/T、Barrett Universal Ⅱ公式比较差异亦有统计学意义(Z=-3.378、-8.420,均P<0.01),但IOL Master 700测量仪自带的Holladay Ⅰ、Haigis、SRK/T公式MAE与A超联合角膜地形图计算公式SRK/T公式比较差异均无统计学意义(P>0.05),见表2。此外,IOL Master 700测量仪自带的Barrett Universal Ⅱ公式MedAE值最小(0.260D),A超联合角膜地形图计算公式Barrett Universal Ⅱ公式MedAE值最大(0.765D)。

表2 不同测量方法和IOL屈光度计算公式绝对屈光误差比较 D
2.3不同测量方法术后屈光误差的比较采用IOL Master 700测量仪自带的Barrett Universal Ⅱ公式计算IOL屈光度时,术后预期屈光度为-0.48±1.2D,术后MAE为0.26(0.12,0.47)D,术后NE在±0.5D范围内患眼所占百分比为79.5%;采用A超联合角膜地形图Barrett Universal Ⅱ公式计算IOL屈光度时,术后预期屈光度为0.11±1.2D,术后MAE为0.77(0.46,1.10)D,术后NE在±0.5D范围内患眼所占百分比为27.9%,表明A超联合角膜地形图传统测算方式在运用Barrett Universal Ⅱ公式计算IOL屈光度时准确性差,会造成明显的屈光漂移。采用IOL Master700测量仪自带的SRK/T公式计算IOL屈光度时,术后预期屈光度为-0.34±1.2D,术后MAE为0.33(0.15,0.64)D,术后NE在±0.5D范围内患眼所占百分比为61.5%;采用A超联合角膜地形图SRK/T公式计算IOL屈光度时,术后预期屈光度为-0.64±1.1D,术后MAE为0.37(0.20,0.67)D,术后NE在±0.5D范围内患眼所占百分比为63.1%,表明A超联合角膜地形图传统测算方式与IOL Master 700在运用SRK/T公式计算IOL屈光度时结果相近,结果可靠,见表3。

表3 不同测量方法和IOL屈光度计算公式算术屈光误差分布情况 眼(%)
3讨论
世界卫生组织(World Health Organization,WHO)在2013年发布的计划中将消除白内障盲作为防盲治盲工作的优先领域,提高白内障摘除手术的数量和质量是消除白内障引起的盲和视力损伤的重点所在[3]。而精准的术前眼部生物测量是保障白内障手术质量的必要条件,其中AL、ACD、LT及Km值是IOL屈光度计算中涉及的重要参数。目前,IOL Master 700被认为是最准确有效的生物测量仪,其采用扫频光学相干断层成像技术,具有“固视确认、扫频光源、可视化”的测量特点,可以一次完成眼部生物学参数的测量及黄斑区疾病的筛查[4-7]。但是临床中仍存在白内障程度极重,而无法测出AL的情况,加之新型生物测量仪价格不菲,基层医院无法承担,使得A超联合角膜地形图测算IOL屈光度的传统方法仍广泛在临床中使用。因此,本研究以IOL Master 700为参照,探讨传统A超联合角膜地形图测量方法在眼部生物参数测量及IOL屈光度计算中的可靠性,以期为基层白内障手术的开展提供参考。
本研究中,与IOL Master 700相比,A超测量的AL及ACD值较短,这与之前研究相一致[8-9]。分析导致这种差异的原因有两方面:(1)两种仪器测量原理不同。A超测量AL是利用超声波反射原理,而IOL Master 700是利用部分光学相干原理,这也是两种仪器测量差异的主要原因。(2)接触式A超操作过程中需要接触角膜,由于操作熟练程度及患者配合度等原因,使得A超测量结果会产生一定的误差。此外,角膜地形图测量的Km结果也较IOL Master 700偏低。TMS-4角膜地形图仪是基于Placido盘原理的传统角膜地形图仪,由一个可换的25圈和31圈的小圆锥形Placido取像装置组成,可在3s内获得6 400~7 936个数据,但是容易受到测量中患者头位和眼位变化、鼻梁、眼睑、泪膜、角膜上皮、眼眶等因素的影响[10]。IOL Master 700是通过扫描角膜中心1.5、2.4、3.2mm区域内各6点(共18点)得到的角膜曲率[4]。两种仪器测量原理不同是导致Km值差异的主要原因。
IOL屈光度计算公式的选择也是影响术后屈光误差的因素。本研究分析了IOL Master 700自带Holladay Ⅰ、Haigis、SRK/T和Barrett Universal Ⅱ公式计算IOL屈光度的准确性,结果显示在所有生物学参数范围内,Barrett Universal Ⅱ公式数值最准确,与其他3种公式计算的MAE值差异均有统计学意义,与既往研究结果基本一致[11-12]。术后NE范围也是衡量患者术后满意度的指标,Lundström等[13]研究发现术后NE在±1.0D范围内百分比至少占93%。本研究中,Barrett Universal Ⅱ公式术后NE在±1.0D范围内的患眼百分比为95.9%,SRK/T、Haigis和Holladay Ⅰ公式分别为94.3%、93.4%和91.8%,这表明Barrett Universal Ⅱ、Haigis、SRK/T公式具有良好的屈光预测准确性。
尽管新一代公式Barrett Universal Ⅱ公式预测术后屈光状态的准确性更高,但是由于Barrett Universal Ⅱ公式需要的生物学参数较多,本研究中A超联合角膜地形图测量结果在运用Barrett Universal Ⅱ公式计算IOL屈光度时产生了约0.77D的远视漂移,这表明传统的测量方式不宜使用Barrett Universal Ⅱ公式,以免造成偏差影响术后视觉质量。而运用SRK/T公式时,术后NE在±0.50D范围内的患眼百分比为63.1%,这与IOL Master 700(61.5%)相近。上述结果表明在使用SRK/T公式计算IOL屈光度时,A超联合角膜地形图的方法是可靠的。
综上所述,尽管IOL Master 700具有非接触性、操作简单、精确性高等特点,但因为在一些特殊病情(V级白核、角膜白斑、严重玻璃体积血、无法固视等)及仪器价格昂贵等原因,使得IOL Master并不能完全取代传统A超联合角膜地形图的方式。此外,本研究发现,运用第三代公式SRK/T计算IOL屈光度时,A超联合角膜地形图与IOL Master 700在控制术后屈光误差方面具有高度一致性,说明在系统的操作培训后,传统A超联合角膜地形图测算方式仍是可靠的。
