CT容积模型在儿童腺样体大小与鼻咽腔容积分析中的临床应用
2022-08-04张云飞
张云飞
(河南省河南平顶山市妇幼保健院 放射影像科,河南 平顶山 467000)
小儿上呼吸道疾病中腺样体肥大是临床常见症,同时其也是诱发OSAHS(阻塞性睡眠呼吸暂停低通气综合征)的主要因素之一。研究发现,伴有腺样体肥大的小儿其气道相对狭窄,加快气流速度,软腭震动,使得患儿睡眠时往往会出现张口呼吸和打鼾等情况,早期进行治疗很关键。临床常根据临床症状,纤维鼻咽镜与X线头颅侧位片等对疾病进行诊断,但许多患儿不配合检查。当前,螺旋CT不断发展,进入临床检查中,并应用于多平面重建中,其可为小儿腺样体肥大提供有效的检查手段。腺样体肥大多发于小儿群体中,若患者初次确诊为腺样体肥大者,可给予其电子鼻咽喉镜检查及CT检查,而后者检查较为安全,优势明显,更多应用于临床检查当中,特别是对腺样体肥大患儿CT表现满意,效果不错。临床证实,通过进行上气道冠状面截面积对比发现,伴有腺样体肥大的患儿和正常腺样体的小儿其面积具有一定差异。在此次研究中,实施VR(容积重建)和CT MPR(多平面重组)技术进行上气道模型重建,对河南省河南平顶山市妇幼保健院2018年1月至2020年1月小儿上气道鼻咽腔容积进行测量,探究分析CT容积模型的应用效果。
1 资料与方法
1.1 临床资料
选取2018年1月至2020年1月期间到河南平顶山市妇幼保健院行鼻咽部CT检查的儿童80例为研究对象,其中男性儿童48例,女性儿童32例;年龄(4.52±1.06)岁,选取范围1~9岁,其中1~5岁儿童50例,6~9岁儿童30例。重建CT图像后,对鼻咽腔容积和A/N(腺样体大小)数值进行测量。结合A/N值进行不同类型儿童分设两组,即肥大组与正常组,前者有29例,后者有51例。在肥大组患儿中,有12例(41.38%)患儿患有OSAHS;在正常组患儿中有3例(5.88%)患儿患有OSAHS,二者对比差异有统计学意义(<0.05)。依照是否伴有OSAHS分设成非OSAHS组(N=65)与OSAHS组(N=15)。本研究经本院医学伦理委员会审核通过。
入选标准:所有患儿均符合《诸福棠实用儿科学(第7版)》中的相关标准,伴有不同程度后鼻孔阻塞、压迫后咽管症状,患儿下流分泌物造成咽喉及下呼吸道刺激。选取的行鼻咽部CT检查患儿均与CT诊断检查的标准相符;研究所选患儿年龄均不低于1岁,但未超过9岁;精神正常、生命体征稳定者;行CT检查者;对研究的开展患儿家长均知晓同意。
剔除标准:伴CT检查禁忌症者;精神功能障碍、言语交流低下者;对研究开展不配合的患儿及家长。多器官病变者;恶性肿瘤者;退出研究或参与其他研究者。
1.2 方法
此次研究开展所应用的CT扫描仪为上海西门子医疗器械有限公司提供的西门子 Somatom go.Now CT扫描仪。对患儿予以平扫,以鼻咽顶为起始,直至会厌水平为扫描范围。利用MPR技术对矢状位与冠状位图像进行重建,定位横轴位软硬颚上缘,对正中矢状位图像进行获取,随后对蝶枕软骨交界处下缘连接软硬颚交接上缘间距离进行测量,视为鼻咽腔宽度;做一延长线于枕骨下缘,经腺样体最凸点做延长线的垂线,视为腺样体厚度。于平行下鼻甲矢状位图像上对右、左下鼻甲后缘至腺样体前缘距离进行测量,对比鼻孔间隙大小情况获取。在互动矢状位图像上,经腺样体最凸点、与气道长轴相垂直,对冠状位图像进行重建,获取鼻咽腔最小横截面积。在与下鼻甲轴位平行图像上,将鼻咽顶壁看作后上界、下鼻甲后缘看作前界、口咽相通层面和软腭悬雍垂水平看作下界,顺气道边缘逐层进行ROI勾画,通过软件处理对上气道鼻咽腔容积和VR图像获取。选择2名经验丰富的影像医师对图像进行处理,并对数据予以测量,随后取均值作为最终结果。
1.3 观察指标
腺样体大小用A/N表示。其中,正常组指A/N值<0.60,肥大组指A/N值≥0.60。
观察分析肥大组、正常组儿童鼻咽腔最狭窄处面积、鼻后间隙及鼻咽腔容积情况;观察分析鼻咽腔容积和1~5岁、6~9岁不同年龄段儿童A/N值关系;观察分析A/N值和OSAHS组、非OSAHS组鼻咽腔容积关系因OSAHS的影响。
1.4 统计学分析
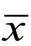
2 结 果
2.1 对比鼻咽腔最狭窄处面积、鼻后间隙及鼻咽腔容积
肥大组鼻咽腔最狭窄处面积、右鼻后间隙、左鼻后间隙、鼻咽腔容积均小于正常组,差异有统计学意义(<0.05);且肥大组A/N值大于正常组,差异有统计学意义(<0.05)。见表1。
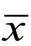
表1 对比鼻咽腔最狭窄处面积、鼻后间隙及鼻咽腔容积(± s )
2.2 鼻咽腔容积和儿童不同年龄段A/N值关系
1~5岁患儿和6~9岁儿童的A/N值均和鼻咽腔容积呈负相关,差异有统计学意义(<0.05)。见表2。

表2 鼻咽腔容积和儿童不同年龄段A/N值关系
2.3 A/N值和鼻咽腔容积关系因OSAHS的影响
OSAHS组、非OSAHS组儿童的A/N值均和鼻咽腔容积呈负相关,差异有统计学意义(<0.05)。见表3。

表3 A/N值和鼻咽腔容积关系因OSAHS的影响
3 讨 论
腺样体是位于枕骨斜坡颅外面、蝶骨体底及鼻咽腔顶后壁的一团淋巴组织,其表面有假复层纤毛柱状上皮覆盖,一般生理情况下,于小儿出生后发育,当小儿年龄处于6~7岁时则达到长到最大,随后当小儿进入青春期后则开始萎缩与退化。腺样体作为免疫器官,其中含有的各个阶段的淋巴细胞较为丰富,包括吞噬细胞和B细胞、肥大细胞和浆细胞、T细胞和树状细胞等,在细胞免疫与人体体液中能起到重要作用。
儿童为腺样体肥大的主要发病群体,在儿童时期,腺样体肥大过度易导致病理生理变化,主要可体现在以下几方面:(1)导致机械性阻塞;(2)可看作为病菌储存器;能够大量释放组胺,能产生一定致炎性,从而易诱发免疫功能异常;(3)能够对鼻腔黏膜纤毛清除功能产生影响。由于腺样体的位置与结构相对特殊,因此易被人们看作微生物隐聚场所,其中则包含大量致病菌。就现下而言,对于儿童,细菌感染是诱发其腺样体病症发作反复的主要致病因,而且腺样体表面会有大量微生物驻留,这些微生物通过对腺样体组织的刺激,能够出现免疫反应,是诱发腺样体肥大的重要原因。而且,当腺样体出现肥大情况后,会对鼻腔与鼻窦的通气及引流情况产生阻碍,易导致急慢性鼻炎-鼻窦炎迁延不愈,发作反复,二者属于因果关系,能形成恶性循环,出现全身症状、缺氧和呼吸道阻塞情况。
在耳鼻喉科疾病中,针对儿童时期阶段的小儿腺样体肥大属于临床常见疾病,通常在行临床治疗时则建议选择实施药物治疗,但如果药物疗法无效时则需要开展手术切除方法。伴随近几年医疗研究的深入及技术水平的提升,临床检验腺样体的方法较多。腺样体是否肥大的检查多依据症状、体征、鼻内窥镜检查及X线片检查、鼻咽部MRI和鼻咽DR侧位片等等,具体如下:(1)临床需要用前鼻镜检查、鼻咽部指诊、间接鼻咽镜检查、电子鼻咽镜能为腺样体检查提供诊断依据,但这些检查儿童不配合,哭闹停不下来,不易进行检查;且无法测量鼻咽气道的阻塞程度并以此来判断腺样体肥大的程度;(2)X线鼻咽侧位片检查是诊断腺样体肥大的简便、实用的诊断方法,X线检也是诊断腺样体肥大经济的一种重要检查方法,可辅助查鼻内镜对于腺样体大小的判断,但对鼻窦炎的辅助诊断作用不大。尤其准确诊断儿童腺样体肥大方面仍有不完善地方:首先,鼻咽侧位片呈现的仅仅为单个平面的二维图像,容易出现下颌支与鼻咽腔重叠情况,加之颌面部骨骼重叠复杂,不能观察到咽隐窝、咽鼓管咽口、圆枕、翼内外板(肌)、咽旁间隙等等组织结构,不能展示腺样体全貌及其空间毗邻关系,难以详尽显示病变周围累及情况,更不易准确分析腺样体肥大的分度,诊断价值较低。螺旋CT检查容易征得患儿配合,结果直观,以其良好的密度分辨能力呈现鼻咽部、喉部形态及密度情况,有效降低了辐射剂量,应用效果良好,可以准确无误测量出腺样体肥大程度及周围组织结构受压征像,能清晰地进行观察和诊断邻近骨质,评估是否发生并发症,可指导临床诊断及治疗,因此螺旋CT对儿童腺样体肥大的诊断有比X线有较高的准确性,是非常不错的检查方法。当前这种检查方法已经在口腔及颌面外科治疗中得到了广泛应用,尤其是这种诊断方式对对腺样体肥大和儿童鼻窦炎具有非常不错的诊断效果。
CT诊断腺样体肥大发生部位:鼻咽部顶后壁软组织增厚,气道稍受压变窄,侧位像软组可见鼻咽顶后壁局限性软组织增厚,突入鼻咽腔,咽旁间隙清楚,邻近骨质无破坏。平扫表现鼻咽部软组织硬顶壁厚,密度均匀,与头长肌相近,左右侧对称,咽隐窝及咽鼓管咽口受增生肥大的腺样体推挤变窄或消失,堵塞后鼻孔,鼻咽部气道变形、狭窄;未见颅底骨质受损。多容易引发一些并发症,如常见的有双侧扁桃体肥大,鼻甲肥大等。
此次研究开展鼻咽部CT检查儿童为例,分析开展CT容积模型的作用价值。腺样体肥大是诱发OSAHS发生的主要因素之一,能对儿童正常生理发育带来严重影响。对于腺样体肥大症状,临床常用的影像学检查方法为CT等,能将腺样体大小和位置情况清晰地显示出来,而且通过实施CT起到容积模型能够对鼻咽腔容积大小情况进行分析,有助于从二维和三维层面上将上起到结构呈现出现,为后期疾病治疗开展提供数据支持。
有研究指出,CT的应用能对鼾症儿童上气道结构情况进行观察,如果A/N处于呈增大趋势,鼻咽腔气体体积和颚咽部气道截面积均与对照组小,由此说明,鼾症儿童扁桃体与腺样体肥大均容易阻塞上气道。在此次研究中,选取本院接收的行鼻咽部CT检查的儿童80例为对象,从结果中可知,相比腺样体肥大组患儿,腺样体正常组患儿的A/N值偏低。此次研究结果与上述研究表述相符。
另外,从结果中可知,儿童A/N值和气道容积间的关系与儿童年龄大小具有一定关联性。以往有研究指出,当小儿年龄在6岁左右时,腺样体能增至最大,这一结论和上述研究所得结果相符。其原因是,小儿在6岁前腺样体呈缓慢增大趋势,进而也一定程度增加了鼻咽腔容积;而当小儿年龄不低于6岁时,腺样体则减小明显,而且在影响鼻咽腔容积方面,相比1~5岁儿童,6~9岁儿童的A/N值相对偏高。
A/N能将鼻咽腔通气气道直径一定程度反映出来。当腺样体肥大时能增大其体积,而鼻咽腔结构较为恒定,A/N比值递增则说明在鼻咽腔中腺样体所占容积相对较大,鼻咽腔容积和气道口径减小,则能对通气量带来一定程度影响。在此次研究中,与腺样体正常儿童相比,在鼻咽腔容积方面,腺样体肥大患儿的相对较小,不论患儿是否伴有OSAHS,鼻咽腔容积和A/N值均处于负相关状态,而且非OSAHS儿童相比,OSAHS儿童腺样体大小和鼻咽腔容积有较高的相关性,鼻咽腔容积会随着腺样体的增大而缩减。因腺样体形态具有不规则、多样化特点,即便腺样体体积相同,其面积也有一定差异性,所以,单纯以腺样体体积或面积进行OSAHS鼻咽腔上气道阻塞情况评估,则会产生一定局限性。在本次研究中,实施上气道容积模型对鼻咽腔容积大小进行测量,能获取较好结果,且具有可靠性;鼻咽腔容积减少和A/N值增大能起到一定协同效应,二者交互作用,和发生OSAHS具有一定相关性。
师炎敏等研究中,以开展鼻咽部CT图像后重建的109例儿童为对象,对鼻咽腔容积、腺样体大小等参数情况进行测量,并根据腺样体大小分组,包括肥大组、正常组;依照儿童有无阻塞性睡眠呼吸暂停低通气综合征分为非阻塞性睡眠呼吸暂停低通气综合征组与阻塞性睡眠呼吸暂停低通气综合征组。根据分析研究得出结论,当患儿伴有阻塞性睡眠呼吸暂停低通气综合征,其鼻咽腔容积和腺样体大小的有较高相关性。上述研究内容与本次研究报道相符。
但此次研究的开展,受自身精力、临床经验及学术研究经验限制,也存在一些不足,如:(1)尽管研究过程中大量搜集整理相关研究资料,但是由于个人精力有限,而相关研究资料浩如烟海,可能存在一些参考资料取舍方面的不足;(2)受医院现实情况、自身研究精力影响,研究中纳入样本量有限,而且未开展多中心研究,可能导致研究结果存在一定偏倚。(3)后续还需适当延长研究时间,以在充分的时间内搜集有关研究相关资料内容,并备好研究材料和工具等,另外,后续仍需做好针对患者的随访工作,以了解患者对检查工作的满意情况,针对不足之处进行整改,以促使研究更加完善。
综上所述,CT容积模型在儿童腺样体大小、鼻咽腔容积相关性分析中应用,对不同年龄段患儿和OSAHS患儿有较高的指导作用。
