雄性激素受体在 Ⅰ 型和 Ⅱ 型子宫内膜癌中的差异及其与预后的相关性研究
2022-08-01黄小杏刘佳欣梁秀冰莫劲思曾庆苏
黄小杏,刘佳欣,梁秀冰,莫劲思,曾庆苏
(1广东省阳江市人民医院病理科,广东 阳江 529500; 2广东医科大学生殖医学研究所,广东 广州 510000)
子宫内膜癌(endometrial cancer,EC)是涉及女性生殖道最常见的恶性肿瘤之一,在世界范围内有着极高的发病率和死亡率[1]。EC的发病机制迄今尚不明确,一般认为,根据发病机制和生物学行为特点可分为雌激素依赖型Ⅰ型(EC-Ⅰ)和非雌激素依赖型Ⅱ型(EC-Ⅱ)。EC-Ⅰ是最常见的EC类型,其组织学模型为子宫内膜样腺癌(endometrial endometroid carcinoma,EEC)[2],EEC是最常见的EC分类(85%的病例)。EC-Ⅱ较为少见(15%的病例),其代表是子宫内膜浆液性癌(endometrial serous carcinoma,ESC)和子宫内膜透明细胞癌(endometrial cell carcinoma,ECC)。在EC-Ⅰ中检测到许多基因异常表达,包括磷酸酶和Tensin同源物失活,连环蛋白β基因突变,微卫星不稳定性,以及KRAS基因的激活突变[3]。根据世界卫生组织《女性生殖器官肿瘤分类》第5版关于子宫体及宫颈腺癌分类部分的说明,EC分为EEC、ECC、浆液性上皮内膜样EC、ESC、去分化EC、未分化EC和癌肉瘤。大多数关于EC及其前体分子特征的工作都集中在最常见的组织型上,即EEC和ESC。罕见的EC组织型,包括中肾样和去分化癌等组织型,则是被世界卫生组织《女性生殖器官肿瘤分类》第5版新收录的。
EC-Ⅰ经常表达激素受体,并与无对抗的雌激素刺激有很大关系。而EC-Ⅱ表现出较低的激素受体表达率,与雌激素分泌过多有关的临床情况没有明显的关联。EC-Ⅱ,即ESC,伴随有p53和HER2/neu基因的常见突变和过度表达。在临床上,国际妇产科联盟(International Federation of Gynecology and Obstetrics,FIGO)参考显微镜下的形态学参数,如核的大小和形状、腺体的形成、有丝分裂和固体肿瘤成分,对EC进行分级[4]。传统上,EC被分为两种类型:较常见的雌激素依赖型EC-Ⅰ和不太常见的非雌激素依赖型EC-Ⅱ。虽然EC-Ⅱ被归类为非雌激素依赖型,但新的数据提出,EC-Ⅰ和EC-Ⅱ都有几个共同的风险因素,包括月经初潮时的年龄、生育率和避孕药具的使用,这表明类固醇对其中任何一种类型的发病风险都有影响[5]。作为类固醇激素受体,雌激素受体(estrogen receptor,ER)和孕激素受体(progesterone receptor,PR)的表达及其在EC中的病因和预后作用,一直是当前和过去几十年中广泛研究的主题。然而,雄性激素受体(androgen receptor,AR)直到最近才得到类似的研究关注。AR是一个著名的类固醇受体,对男性和女性荷尔蒙依赖性器官有重要影响。AR在一些组织中的表达,包括子宫,其作用在很大程度上是未知的[6]。
本研究探讨了AR在不同类型EC中的表达,旨在研究探讨AR的表达是否与EC的预后和结果相关联,以及在AR表达水平较高的病例中是否可将其作为辅助性的激素治疗手段。
1 对象和方法
1.1 对象
本研究团队开展了一项回顾性研究,收集2015年1月至2021年5月在广东省阳江市人民医院就诊的患者。研究得到了广东省阳江市人民医院伦理委员会的批准(阳人医伦理20220002号)。研究团队对过去6年的病理实验室数据库进行了检索,共得到EC患者病理数据486例,从中寻找从诊断性外科手术中获得的EC诊断的病例,包括扩张和刮宫、子宫内膜活检或子宫切除术等。纳入标准:①原发性EC;②门诊记录和放射学研究中的随访数据至少为3~6个月;③在初次手术前没有使用新的辅助治疗或激素治疗。排除标准:①诊断为转移到子宫的肿瘤;②手术前接受激素或化疗的患者;③失去随访的患者。最终获得符合条件的入组病例156例。
1.2 方法
1.2.1 入组患者病理分析 研究团队审查了所选病例的医疗记录,以检索诊断相关的年龄、其他妇科疾病、主要管理、随访期和患者结果等数据,包括任何复发/转移性疾病、给予的额外治疗和死亡,并收集了肿瘤组织类型、肿瘤等级、FIGO和恶性肿瘤分期、盆腔淋巴结侵犯、ER及PR表达水平等临床数据。
研究团队检索了显微镜下的组织病理学切片和相应的石蜡包埋组织(包括刮宫和子宫切除术),并进行审查。根据传统的形态学和免疫组织化学标准[7],将这些病例分类(使用分期手术标本),分为EC-Ⅰ(120例)和EC-Ⅱ(36例)。参考LEWIN[8]分类规则, EC的等级是由肿瘤在显微镜下的外观(包括组织模式和/或核特征)决定的,分级时具体根据核的大小和形状、染色质的分布和核小体大小的增加而按照规则定级。分级标准包括1级的椭圆形小核、染色质均匀分散,到3级的明显大而多形的核、染色质不规则粗大,有突出的嗜酸细胞的核仁。2级核具有介于1级和3级之间的特征。根据传统的组织病理学标准,EC-Ⅱ,包括ESC和ECC,根据定义被视为高等级。FIGO分期反映了诊断时的疾病程度。完整的手术分期需要全腹子宫切除术、双侧输卵管切除术,以及对盆腔和主动脉旁淋巴结的评估。病理分期分析包括评估子宫肌层侵犯的深度、宫颈内膜基质受累、延伸至附件、子宫外组织和盆腔淋巴结受累。FIGO分期包括局限在子宫内膜的肿瘤的IA1期到由远处转移到盆腔以外的肿瘤的IVB期。以上所有病理诊断均由3名具有10年以上相关经验的病理医师独立进行核实。
1.2.2 AR表达水平免疫组化定量分析 使用兔单克隆即用型抗体AR(克隆号:LBP1-AR,广州安必平医药科技有限公司)对石蜡包埋标本进行染色。由高年资病理医师使用奥林巴斯光学显微镜对结果进行评定。只有核染色被认为是阳性。染色由一个半定量系统评估,其中考虑了染色强度(stain intensity,SI)和阳性肿瘤细胞的百分比(percentage of positive tumor cells,PP)。SI分为0级(无染色)、1级(弱)、2级(中)和3级(强)。PP分为0、1级(<10%)、2级(10%~<50%)、3级(50%~<75%)和4级(≥75%)。AR组织学评分(histologic score,HS)的计算方式为SI和PP在200倍放大率下5个随机高倍视野的平均乘积。AR HS为0分被认为是阴性, 1~12分被认为是阳性;HS在1~5分时为低表达水平,在6~12分时为高表达水平。
1.2.3 统计学分析 使用SPSS 23.0(IBM,美国)对所有数据进行统计分析。对AR阳性率与不同的临床和组织学参数进行分析,包括年龄、是否绝经、EC类型、肿瘤组织类型、肿瘤分级、ER表达水平、是否合并非典型复合增生(atypical complex hyperplasia,ACH)、淋巴结转移情况、复发情况和患者结局。对分类变量采用χ2检验来评估组间的关联。P<0.05表示差异具有统计学意义。
2 结果
2.1 患者临床病理参数
共计入组患者156例,年龄31~86(59.7±11.3)岁。其中126例(80.8%)患者已绝经。诊断手术包括子宫内膜活检等。所有纳入的病例均在我院进行了全面的外科诊断和治疗程序。随访期8~108(48.7±24.7)个月。标本的组织病理学诊断等结果见表1,其中120例EC-Ⅰ(全部为EEC),36例EC-Ⅱ (27例ESC和9例ECC)。根据肿瘤等级分为:1级60例(38.5%),2级51例(32.7%),3级45例(28.8%)。所有EC-Ⅱ都被定为3级。FIGO分期:108例(69.2%)为Ⅰ期,30例(19.2%)为Ⅱ期,12例(7.7%)为Ⅲ期,6例(3.8%)为Ⅳ期。15例(9.6%)有盆腔淋巴结受累。
经χ2检验评估,患者肿瘤组织中AR表达水平与EC类型、肿瘤分级、肿瘤组织类型、淋巴结转移情况以及患者结局存在显著相关性(P<0.05,表1)。
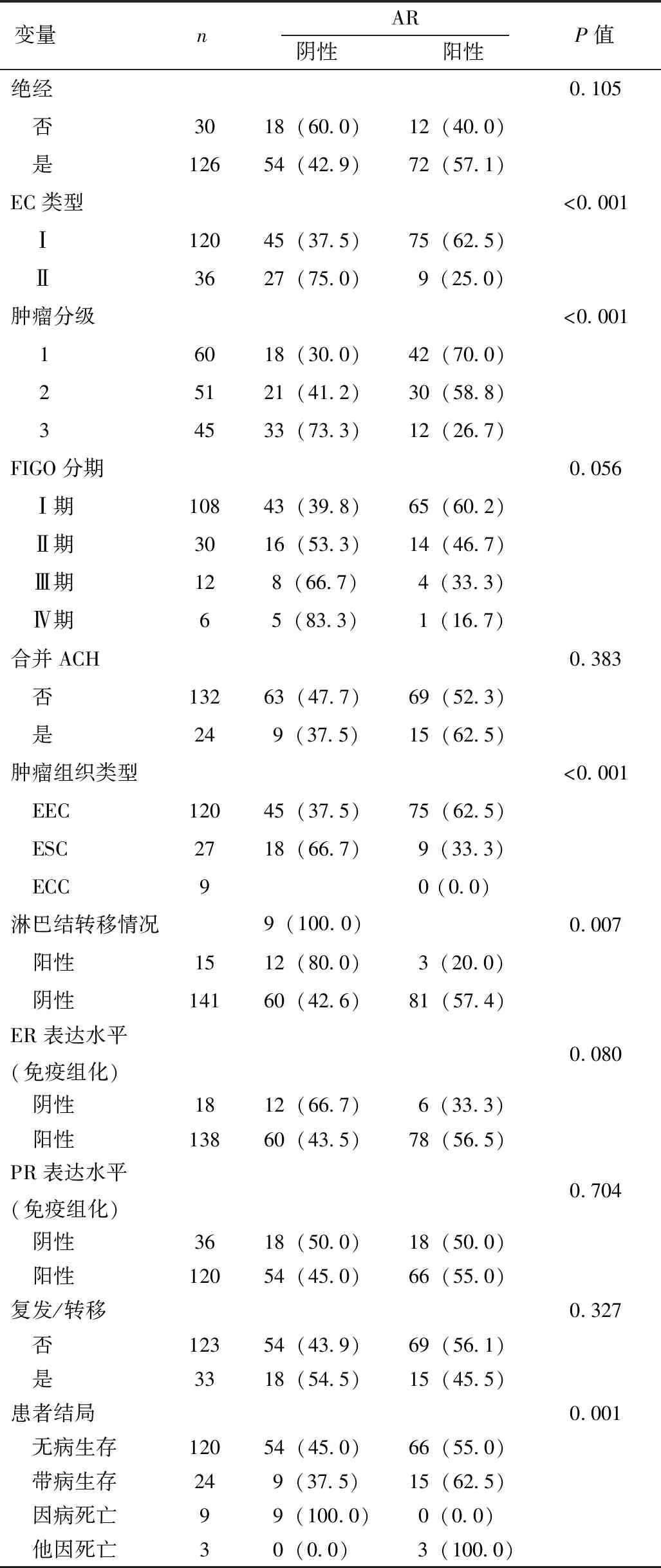
表1 与AR表达相关的临床病理参数 [n(%)]
2.2 子宫内膜癌病理分型以及子宫内膜样腺癌中不同AR表达水平
免疫组化结果显示,72例(46.2%)病例中AR表达阴性,84例(53.8%)病例中AR表达阳性。在AR表达阳性的84例病例中,53例(63.1%)为低表达,31例(36.9%)为高表达(图1)。
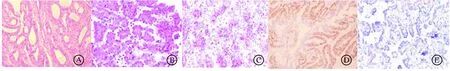
A:子宫内膜样腺癌;B:子宫内膜浆液性癌; C:子宫内膜透明细胞癌;D:低级别子宫内膜样腺癌雄性激素受体表达(+);E:高级别子宫内膜样腺癌雄性激素受体表达(-)。×200。图1 不同分类的子宫内膜癌病理分型以及子宫内膜样腺癌中不同AR表达水平
2.3 AR表达水平与临床病例参数相关性分析
统计表明,EC等级与AR表达之间存在显著的负相关关系(P<0.01)。同时,患者肿瘤组织中AR表达与肿瘤组织类型存在显著的相关性(P<0.01),EEC患者AR阳性表达率高,而ESC和ECC患者具有较高的阴性表达率。138例(88.5%)ER表达为阳性,18例(11.5%)ER表达为阴性。在138例ER阳性病例中78例(56.5%)AR表达阳性,120例(87.0%)PR表达阳性,而在这120例PR表达阳性病例中66例(55.0%)AR阳性。但患者肿瘤组织中PR以及ER表达水平与AR表达水平不存在显著相关性(P>0.05)。
15例EC病例的盆腔淋巴结出现转移情况,其中只有3例(20.0%)显示AR阳性,统计表明患者组织中AR表达水平与淋巴结转移情况存在显著相关性(P=0.007)。有33例(21.2%)病例在随访期间有复发/转移的记录,其中15例(45.5%)病例在原发肿瘤中显示AR阳性。在没有复发/转移的123例病例中有69例(56.1%)在原发肿瘤中显示AR阳性。
研究样本中有12例死亡记录,其中9例(75.0%)与EC的并发症和进展有关,另外3例(25.0%)因其他原因死亡。与EC有关的9例死亡病例中3例为EC-Ⅰ,6例为EC-Ⅱ。患者结局与AR表达率存在显著的相关性(P=0.001)。
24例(15.4%)EC病例伴有ACH,均为EC-Ⅰ,其中,15例(62.5%)为AR阳性。ACH合并情况与AR表达水平不存在显著相关性(P>0.05)。
3 讨论
性激素尤其是雌性激素与妇科疾病的相关性一直是研究热点。例如,卵巢上皮性肿瘤的ER阳性与更高的无病生存率有关。然而,类固醇受体的表达与总生存率之间没有明显的联系。相反,一些研究显示,在绝经妇女的正常卵巢中的基质、卵巢表面上皮和上皮包囊中检测到PR、ER和AR。PR和AR的表达不随时间变化,而ER的表达在绝经后下降,并且在绝经10年以上的患者中仍能检测到。ER和PR在EC中的作用和表达已被广泛研究[9]。原发肿瘤中ER和/或PR阳性与分化良好的病变和更有利的预后有关[10]。然而,高表达激素受体的患者对激素治疗更敏感。从实际的角度来看,尽管有限的临床试验显示反应率不高,但一小部分患者对激素治疗的反应非常好,而且副作用少[11]。最近有研究提出,现在需要更多试验,包括治疗癌症的荷尔蒙生物标志物试验,来验证性激素的作用。
雄性激素在女性体内的作用已经得到充分的研究,同时还有研究证明女性肿瘤的恶性水平与其在组织中的表达情况存在显著联系[12]。例如,游离睾酮的循环水平与EC风险相关,但与雄烯二酮或硫酸脱氢表雄酮无关[13]。游离睾酮和硫酸脱氢表雄酮与腹部脂肪堆积相关,这是绝经后妇女EC的风险因素。患有多囊卵巢综合征(polycystic ovary syndrome,PCOS)的妇女患EC(尤其是EC-Ⅰ)的风险比非PCOS妇女高4倍[14]。许多有PCOS症状的患者体液循环中的雄激素浓度升高,可能与多毛症的发展有关。
从分子角度来看,AR在EC中的潜在作用可以通过几种机制进行分析[15]。已知雄性激素依赖性信号传导可影响致癌基因、肿瘤抑制基因、细胞周期调节因子和转移相关基因的表达,这些基因可能影响许多疾病的进展,包括男性和女性疾病。本研究表明,患者肿瘤组织中AR表达水平与下列参数存在显著相关性:EC类型,肿瘤分级,肿瘤组织类型,淋巴结转移情况,患者结局。因此可以认为,AR具有作为EC治疗靶标的潜力。事实上,妇科病例是强调累积性的。例如,一些研究人员发现,AR似乎不会诱发绝经后妇女子宫内膜的增殖,并可能拮抗雌激素E2的作用[16]。据说细胞周期蛋白D1的表达是乳腺癌细胞周期和增殖的调节剂,受AR的调节。最近对KRAS拷贝数改变和突变的综合分析发现,与EC疾病的进展和疾病特异性生存率低有关的是KRAS拷贝数和mRNA表达增加,而不是KRAS突变。有趣的是,研究发现,AR信号可以减少乳腺癌细胞中KRAS蛋白的表达。
从另一个角度来看,雄激素可以被芳香化为活性雌激素。因此,随着芳香化酶活性的增强,它可能作为一种促性激素,增加高风险的雌激素暴露,特别是对于绝经后和肥胖的妇女。此外,在乳腺癌和正常的乳腺组织中,由于DNA内重叠的结合位点,AR和ER信号传导之间的 “交叉对话” 也曾被报道[17]。如上所述,提高对AR和ER信号传导作用的认识,可能会指导我们创新EC的治疗方法。最近,第二代抗雄激素通过计算药理模型和虚拟筛选被开发出来,并被用于不同类型的癌症,包括卵巢癌。此外,选择性AR调节剂在治疗前列腺癌方面被证实具有较大的运用潜力。尽管尚未在妇科癌症治疗中得到证实,但在未来可能对EC的治疗有很大帮助。有研究表明,第三代AR拮抗剂恩扎鲁胺能诱导EMC细胞凋亡,但作为一种单药,其总体疗效有限[18]。在恩扎鲁胺给药的同时加入孕激素治疗,可能会进一步减少肿瘤负担,增加治疗效果。
最近的流行病学、分子和治疗性细胞和动物研究表明,在许多类型的癌症中,AR在增殖、致癌基因表达、细胞周期调节器、肿瘤抑制基因和转移相关基因中发挥着重要作用。由于有关AR在妇科肿瘤中作用的文献并不充分,与那些对女性性激素受体所做的研究不同,AR在EC中的影响尚未被充分理解。总之,本研究充分证明了AR在相当大比例的EC中表达,尤其在EC-Ⅰ中的表达。AR的表达可能与较低等级、较好分化的EC有关。
