后外侧微创入路行全髋关节置换术治疗老年股骨颈骨折的早期疗效
2022-07-29柏小金韩小松向柄彦王知王昭杨灿刘福英
柏小金 韩小松 向柄彦 王知 王昭 杨灿 刘福英
遵义医科大学第三附属医院(遵义市第一人民医院)1关节外科,2检验科,3神经内科(贵州 遵义 563000)
股骨颈骨折主要是指因直接暴力或间接暴力,造成发生在股骨头以下、股骨颈基底部以上的骨折,常见于老年患者[1]。患者可伴有疼痛、活动受限、下肢畸形、患肢缩短等临床症状,严重影响老年患者的身心健康和生活质量。全髋关节置换术是临床的常用术式之一[2],其目的在于切除病灶、矫正畸形、改善和重建患者髋关节功能,不仅具有良好的治疗效果,还能降低再手术率[3-4]。对于老年股骨颈骨折患者而言,选择合适的手术入路方式,可在一定程度上降低手术风险,提高手术效果。后外侧入路要求充分暴露关节,不利于术后恢复[5]。近年来,随着微创理念的发展与普及,越来越多的学者开始重视微创全髋关节置换术的临床应用,徐昌奎等[6]指出微创入路全髋关节置换术可最大限度避免软组织损伤,减少术中出血,加速术后康复。鉴于此,为选择出一种更适合老年患者的手术入路方式,本研究选取98 例老年股骨颈骨折患者进行前瞻性研究,分析后外侧微创入路行全髋关节置换术治疗效果,具体报告如下。
1 资料与方法
1.1 一般资料选取2019年1月至2021年7月在本院行全髋关节置换术治疗的老年股骨颈骨折患者。纳入标准:(1)均符合《成人股骨颈骨折诊治指南》[7]并经CT 检查确诊;(2)均实施全髋关节置换术治疗,且无手术治疗禁忌症;(3)患者均知情同意本研究,每一项内容已达成书面协议。排除标准:(1)存在神经系统疾病或语言功能障碍,无法正常沟通交流;(2)伴有严重的心血管系统疾病、恶性肿瘤、肝肾功能不全、发育畸形者;(3)伴有风湿性、类风湿关节炎、强直性脊柱炎、重度骨质疏松等慢性骨病者;(4)既往髋关节手术史以及合并髋部陈旧性骨折者;(5)对本研究不配合并中途退出者。经统计符合上述纳入及排除标准患者共98 例,并按随机数表法分为两组:对照组49 例,其中男26 例,女23 例,年龄为65~87 岁,平均年龄为(76.20 ± 3.73)岁,骨折部位:股骨头下骨折12例,经股骨颈骨折21 例,股骨颈基底骨折16 例,Garden 分型:Ⅰ型10 例,Ⅱ型18 例,Ⅲ型19 例,Ⅳ型2 例;观察组49 例,其中男25 例,女24 例,年龄为65~87 岁,平均年龄为(76.18 ± 3.74)岁,骨折部位:股骨头下骨折11 例,经股骨颈骨折23 例,股骨颈基底骨折15 例,Garden 分型:Ⅰ型9 例,Ⅱ型20 例,Ⅲ型18 例,Ⅳ型2 例。两组基线资料对比(P>0.05),见表1。本研究已由医院伦理委员会批准。

表1 观察组与对照组一般资料对比Tab.1 Comparison of general data between the observation group and the control group 例
1.2 方法对照组予以后外侧常规入路行全髋关节置换术治疗:要求患者呈侧卧位,行硬膜外麻醉,常规消毒术区皮肤、铺巾。以大粗隆后缘为中心点,沿股骨向下做一个10~15 cm 的纵向切口,依次切开皮肤、皮下组织等,使用电刀止血。向后上方并沿臀中肌纤维方向切开阔筋膜及阔筋膜肌,钝性分离臀中肌及臀小肌,向前牵开髋外肌群,在粗隆窝处切开梨状肌等,断离部分股方肌,保留剩余臀中肌肌腱。暴露臀小肌于大粗隆前部,切开关节囊,显露股骨头、股骨颈及髋臼缘,截骨,取出股骨头,扩髓、安装假体、复位,冲洗止血,确认无误后,放置引流管,逐层缝合。
观察组予以后外侧微创入路行全髋关节置换术治疗:要求患者呈侧卧位,行硬膜外麻醉,常规消毒术区皮肤、铺巾。使用无菌记号笔标记手术切口,以大粗隆顶点为中心点,在顶点下方约2 cm处从后上至前下做一个7~8 cm 的斜向切口,逐层切开皮肤、皮下组织等,使用电刀止血,在股骨中轴由远向近切开阔筋膜,沿臀大肌纤维方向切开臀大肌筋膜,钝性分离臀大肌并向后牵开,臀中肌向前牵开,暴露髋关节外旋肌群,沿臀小肌与梨状肌间隙平行切开关节囊,于小粗隆上截除股骨颈残端,取出股骨头,显露髋臼,磨锉髋臼,保持45°外展,20°前屈,随后将髋臼假体安装在髋臼骨床,确保其安全嵌入髋臼内,扩大骨髓腔,安装假体,复位髋关节,冲洗止血,确认无误后,修复外旋肌群和关节囊,放置引流管,逐层缝合。
1.3 观察指标(1)临床指标:主要统计切口长度、术中出血量、术后首次下床时间以及住院时间。(2)疼痛程度和髋关节功能:手术前及手术后1 周采用疼痛视觉模拟评分(VAS)[8]评估疼痛程度;手术前及手术后3月采用髋关节功能评分(Harris)[9]评价髋关节功能。(3)骨代谢指标:手术前及手术后1月采集患者空腹静脉血,检测抗酒石酸酸性磷酸酶5b(TRACP-5b)、骨特异性碱性磷酸酶(BALP)、骨钙素(BGP)以及Ⅰ型胶原羧基端肽β降解产物(β-CTX)。(4)血液流变学指标:手术前及手术后1 周采集患者空腹静脉血,检测全血高切黏度(HBV)、全血低切黏度(LBV)、血浆黏度(PV)、纤维蛋白原以及红细胞聚集指数。(5)平衡功能:手术前及手术后3月采用Berg 平衡量表[10]以及Tinetti 量表[11]对患者平衡功能进行综合评估。(6)并发症发生率:主要统计患者术后3 个月内发生髋关节脱位、神经损伤、感染、深静脉血栓等并发症情况。
1.4 统计学分析采用SPSS 20.0统计学软件分析,计量资料()和计数资料[例(%)]分别采用t检验和χ2检验。以P<0.05为差异有统计学意义。
2 结果
2.1 两组临床指标比较观察组切口长度相对更小,术中出血量相对更少,术后首次下床时间以及住院时间相对更短(P<0.05)。见表2。
表2 两组临床指标比较Tab.2 Comparison of clinical indicators between the two group ±s

表2 两组临床指标比较Tab.2 Comparison of clinical indicators between the two group ±s
组别对照组(n=49)观察组(n=49)t 值P 值切口长度(cm)12.61±1.98 9.12±1.23 10.481<0.001术中出血量(mL)323.74±17.43 275.65±15.63 14.379<0.001术后首次下床时间(h)15.63±2.04 9.56±2.17 14.266<0.001住院时间(d)12.89±1.05 7.65±1.14 23.666<0.001
2.2 两组疼痛程度和髋关节功能比较治疗前两组VAS 评分以及Harris 评分对比(P>0.05);治疗后两组VAS 评分以及Harris 评分较治疗前均有所改善,且观察组VAS 评分明显更低,Harris 评分明显更高(P<0.05)。见表3。
表3 两组疼痛程度和髋关节功能比较Tab.3 Comparison of pain level and hip function between two groups ±s

表3 两组疼痛程度和髋关节功能比较Tab.3 Comparison of pain level and hip function between two groups ±s
组别对照组(n=49)观察组(n=49)t值P值VAS评分治疗前5.29±1.36 5.28±1.45 0.035 0.972治疗后4.52±1.03 4.06±0.98 2.265 0.026 Harris评分治疗前74.02±4.89 73.96±4.93 0.060 0.952治疗后88.98±2.57 90.35±2.49 2.680 0.009
2.3 两组骨代谢指标比较治疗前两组TRACP-5b、BALP、BGP 以及β-CTX 对比(P>0.05),相比治疗前,治疗后两组TRACP-5b、BALP、BGP 以及β-CTX 均有所改善,且观察组TRACP-5b 与β-CTX 相对更低,BALP与BGP相对更高(P<0.05)。见表4。
表4 两组骨代谢指标比较Tab.4 Comparison of bone metabolism indexes between the two groups ±s

表4 两组骨代谢指标比较Tab.4 Comparison of bone metabolism indexes between the two groups ±s
组别对照组(n=49)观察组(n=49)t 值P 值TRACP-5b(U/L)治疗前5.61±0.71 5.59±0.74 0.137 0.892治疗后4.05±0.56 3.76±0.32 3.147 0.002 BALP(ng/mL)治疗前21.54±3.19 21.51±3.14 0.047 0.963治疗后32.31±4.12 35.26±5.07 3.161 0.002 BGP(ng/mL)治疗前7.39±0.84 7.38±0.86 0.058 0.954治疗后8.61±0.95 9.17±1.13 2.655 0.009 β-CTX(pg/mL)治疗前513.24±47.26 513.19±46.31 0.005 0.996治疗后319.68±42.13 297.23±38.07 2.768 0.007
2.4 两组血液流变学指标比较治疗前两组HBV、LBV、PV、纤维蛋白原以及红细胞聚集指数对比(P>0.05),相比治疗前,治疗后两组上述指标均有所改善,且观察组HBV、LBV、PV 以及纤维蛋白原更低,红细胞聚集指数更高(P<0.05)。见表5。
表5 两组血液流变学指标比较Tab.5 Comparison of hemorheological indexes between the two groups ±s

表5 两组血液流变学指标比较Tab.5 Comparison of hemorheological indexes between the two groups ±s
组别对照组(n=49)观察组(n=49)t值P值HBV(mPa·s)治疗前6.21±1.45 6.23±1.49 0.067 0.946治疗后4.72±1.16 4.05±0.98 3.088 0.003 LBV(mPa·s)治疗前10.78±2.32 10.99±2.34 0.446 0.657治疗后9.66±2.26 8.23±2.03 3.295 0.001 PV(mPa·s)治疗前3.41±0.79 3.37±0.84 0.243 0.809治疗后2.57±0.63 2.24±0.37 3.162 0.002纤维蛋白原(g/L)治疗前3.93±0.71 3.95±0.68 0.142 0.887治疗后2.56±0.74 2.17±0.47 3.114 0.002红细胞聚集指数治疗前3.19±0.39 3.18±0.38 0.129 0.898治疗后3.94±0.47 4.25±0.54 3.031 0.003
2.5 两组平衡功能比较治疗前两组Berg 评分和Tinetti 评分对比(P>0.05),治疗后两组Berg 评分和Tinetti 评分较治疗前均有所提升,且观察组上述指标得分更高(P<0.05)。见表6。

表6 两组平衡功能比较Tab.6 Comparison of balance function between two groups x±s
2.6 两组并发症发生率对比两组并发症发生率对比差异无统计学意义(P>0.05),观察组相对更少。见表7。
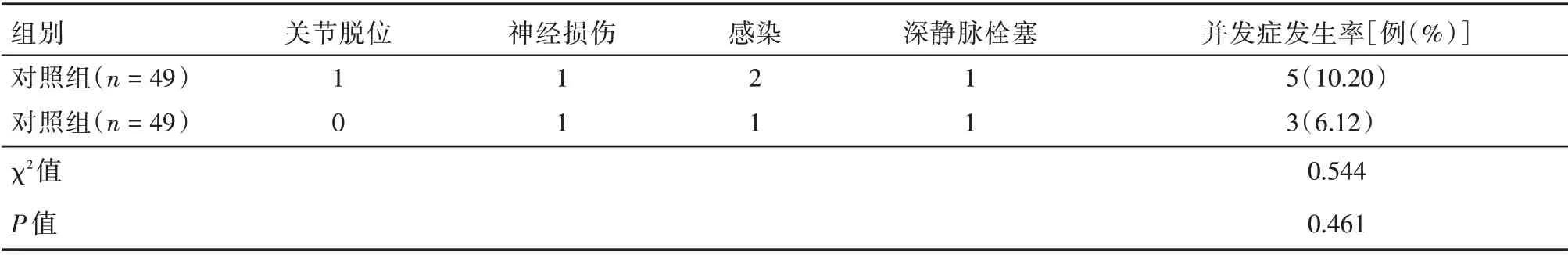
表7 两组临床疗效比较Tab.7 Comparison of clinical efficacy between the two groups 例
3 讨论
老年股骨颈骨折多是由外力因素所致,且随着人体的衰老,患者各种身体机能退化,骨组织出现萎缩,骨骼弹性与硬度均下降,钙质吸收也明显降低,易出现骨质疏松,再加上老年患者多合并高血压、心脏病、脑梗、糖尿病等各种病症,因此极易发生骨折[12-14]。临床认为老年患者一旦出现股骨颈骨折,需尽早进行治疗,且在身体情况允许的情况下老年股骨颈骨折一般建议手术治疗[15]。后外侧常规入路虽在临床应用较为普遍,但在临床实施应用过程中发现其可导致患者术后出现多种并发症,影响手术治疗效果[16]。微创全髋关节置换术符合微创理念,具有手术切口较小、利于术后恢复等优势,在临床的应用也日益广泛[17]。
本研究结果显示,相比对照组,观察组切口长度较小,术中出血量较少,术后首次下床时间以及住院时间均较短,此外,本研究数据显示,观察组VAS 评分相比对照组较低,Harris 评分、Berg 评分和Tinetti 评分均相比对照组较高(P<0.05),提示相对实施后外侧常规入路,实施后外侧微创入路更能减轻疼痛,改善髋关节功能,恢复肢体平衡,加快术后恢复进程。后外侧微创入路无需剥离大面积肌组织,且术中切口相对较小,术中出血量也相对较少,可降低手术风险,致使患者早日下床活动,加快髋关节恢复,减轻患者痛苦,缩短住院时间,与陈佳等[18]学者的研究结果基本一致。此外,全髋关节置换术本身就属于侵入性操作,难免会对机体造成损伤,对髋关节协同动作模式维持平衡也造成了影响。LI 等[19]研究显示,与传统后外侧入路的老年患者相比,微创入路患者的CRP、ESR 和磷酸激酶水平更低,髋关节功能更好,疼痛更少,步态状况更好。微创入路在临床应用具有独特的优势,后外侧微创入路主要是从梨状肌及臀小肌间隙进入关节囊,可最大限度保护关节囊,降低对关节的刺激,对患者造成的创伤也较小,可尽可能避免机体软组织的创伤,保护外旋肌群,既能良好的促进髋关节恢复自身功能,又能减少神经损伤,有利于术后重塑髋关节功能,减轻机体平衡障碍,促使患者早日回归正常生活。
本研究结果中,治疗后观察组TRACP-5b 与β-CTX、HBV、LBV、PV 以及纤维蛋白原均相比对照组较低,BALP 与BGP、红细胞聚集指数均相比对照组较高(P<0.05),本研究表7数据显示,观察组并发症发生率为6.12%,对照组并发症发生率为10.20%,两组对比(P>0.05),虽差别不大,但观察组更具优势。提示应用后外侧微创入路可在一定程度上改善血液流变学,调节骨代谢水平,促进骨折愈合,减少术后并发症发生。骨代谢因子水平可影响骨折愈合进程[20]。TRACP-5b 可用于了解生理条件和各种病理条件下的骨代谢情况。BALP 与BGP 均是保证骨折端愈合强度的骨代谢因子。β-CTX 是导致骨折愈合不良的重要骨代谢因子。全髋关节置换手术过程经牵引、压迫等操作可引起下肢或局部缺血,出现血浆黏度、纤维蛋白增加及红细胞聚集指数降低等血液流变学改变,大致与全髋关节置换术后缺血再灌注损伤等,导致氧化自由基大量释放有关。且随着细胞炎症因子增加等,血流逐渐受阻,对组织血流灌注造成不良影响[21]。后外侧微创入路可减少对周围神经组织的刺激,降低应激反应,抑制炎症因子释放,改善机体微循环,防止血管血流受阻,缓解供血障碍,从而最大限度保持骨代谢因子的平衡,促进骨折愈合,有效降低老年患者手术风险的同时,可在一定程度上预防感染、深静脉血栓形成等并发症发生的可能[22]。
但是,本研究仍存在一定局限性:本研究旨在探究后外侧微创入路行髋关节置换术治疗老年患股骨颈骨折的早期疗效,随访时间较短;并且由于老年患者多合并高血压、慢性骨病等慢性病,在严格的纳入及排除标准下,入组患者较少,导致样本量较小,结论可能存在一定偏差。
综上所述,应用后外侧微创入路行全髋关节置换术治疗老年股骨颈骨折,早期疗效确切,且远期预后相对较好,具有积极的临床应用价值。
