数字3D技术辅助经皮椎间孔镜椎间盘切除术治疗退行性腰椎管狭窄*
2022-07-27宁华秀耿晓鹏张汉立王光林孙兆忠李宏达芦怀旺
田 霖 胡 鹏 宁华秀 耿晓鹏 张汉立 王光林 孙兆忠 张 民 李宏达 芦怀旺 谭 芳
(滨州医学院附属医院脊柱外科,滨州 256603)
随着微创理念的不断深入,经皮椎间孔镜椎间盘切除术(percutaneous transforaminal endoscopic discectomy,PTED)已经成为治疗退行性腰椎管狭窄(degenerative lumbar spinal stenosis,DLSS)常见的手术方式[1~5]。然而老年DLSS患者常伴有椎间隙高度丢失,上关节突骨赘增生,从而导致椎间孔狭窄[6,7]。上述解剖结构的退行性改变可能导致诸多问题,如使用骨磨钻进行椎间孔成形过程中有损伤出口神经根风险[8~10],建立工作通道后难以处理骨性狭窄,对关节突关节的过度磨削可能导致医源性腰椎不稳等并发症[11~13]。我们提出一种新的手术设计方法,该方法基于数字3D技术对腰椎CT进行三维重建,可在术前合理规划手术过程中所需切除的上关节突骨赘、增生黄韧带及椎间盘范围,制作成理想的手术模型并予以简化手术步骤,指导手术高效、安全的完成。本文回顾性分析2016年4月~2019年10月我科采用数字3D技术辅助PETD治疗DLSS 55例(观察组),并与同期59例传统PTED建立工作通道进行椎管内减压(对照组)进行比较,报道如下。
1 临床资料与方法
1.1 一般资料
本研究获得滨州医学院附属医院伦理委员会批准(【2021】伦审字(LW-024)号),患者签署知情同意书。本研究114例,男60例,女54例。年龄(63.3±5.7)岁。均有单侧下肢放射性疼痛症状。术前X线、CT及MRI均提示单侧腰椎管狭窄,其中L4/5椎管狭窄71例,L5/S1椎管狭窄43例。所有患者均严格保守治疗3个月且症状无缓解,无其他合并症及既往手术史。依据术前医患沟通(向患者说明3D辅助技术需要增加CT三维重建和3D设计费用)结果分为2组:观察组(n=55)采用数字3D技术辅助PETD,传统组(n=59)采用传统PTED建立工作通道。2组一般资料比较无统计学差异(P>0.05),具有可比性,见表1。
病例选择标准:①年龄≥55岁;②伴有单侧下肢疼痛或间歇性跛行;③影像学证实侧椎管狭窄,并与症状体征吻合;④经过3个月严格保守治疗无效。排除标准:①腰椎不稳或腰椎滑脱症;②多节段腰椎管狭窄或严重中央型椎管狭窄;③腰椎肿瘤、感染;④有严重的心、肺功能异常。

表1 2组患者一般资料比较
1.2 方法
1.2.1 观察组
1.2.1.1 建立3D模型 采用64排螺旋CT机(德国西门子公司)对L1~S1节段扫描,层厚为0.625 mm,将影像学资料以DICOM格式保存。使用Mimics Medical 17.0软件(比利时Materialise公司)将腰椎CT进行3D重建(图1、图2A)。
1.2.1.2 手术通道设计 使用Mimics Medical软件analyze功能建立直径为7.5 mm工作通道模型,模拟理想手术通道的角度及位置。隐藏责任椎间隙上方的椎体观察工作通道与病变间隙及上关节突的关系(图2B、C)。工作通道模型的位置需要满足以下条件:①工作通道需位于上关节突增生骨赘与侧椎管狭窄处的连线;②工作通道不破坏上关节突的关节面[13];③工作通道需位于出口神经根下方、行走神经根外侧、腹侧的安全区域内;④如果上关节突骨赘增生严重,或需对骨化的黄韧带进行切除时,可设计不同角度的通道在术中进行多次环锯磨除。
1.2.1.3 靶点验证 将模拟的工作通道在CT上进行验证,检验其是否经过增生的上关节突到达拟予减压的侧椎管狭窄区域,调整工作通道的角度使其避免经过腹腔和关节面,在矢状位始终远离出口神经根(图3)。对于关节突增生不重的患者,亦应尽量减少对关节囊的损伤。
1.2.1.4 简化模型 将设计好的手术模型调整为标准正位,工作通道与躯干的角度为术中工作通道与躯干的冠状面成角(图4A)。将模型调整为侧位,隐藏除病变椎间隙及其上下椎体以外的其他解剖结构,使其近似于X线透视下腰椎侧位。将工作通道简化为直线,模拟穿刺针的角度及穿刺点。此穿刺角度及部位等同于拟行手术的矢状位穿刺角度(图4B)。
1.2.1.5 手术操作 90°侧卧位。0.5%利多卡因对穿刺点软组织进行逐层麻醉。保持C形臂透视腰椎影像中穿刺针角度与术前模拟手术的3D模型一致,将穿刺针由上关节突的后外侧向前内方穿刺并最终到达术前设计的上关节突靶点(图4A)。对上关节突周围结构进行浸润麻醉,沿导丝置入逐级扩张管,使用环锯对上关节突腹侧及头端的增生骨赘进行旋转切割(图4C、D),取出切除的骨赘。建立工作通道至行走神经根及硬膜囊腹侧。按照先腹侧后背侧、先尾端后头端的顺序对行走神经根进行减压,用髓核钳、咬切钳、镜下球磨钻等切除突出髓核、椎间隙增生骨赘及行走神经根背侧增生或钙化的黄韧带,以射频刀头皱缩纤维环及残余髓核,止血,见行走神经根回落,其腹侧及背侧均减压彻底,直腿抬高患侧下肢至70°无放射痛且行走根滑动良好(图5),退出镜头,缝合切口。
1.2.2 对照组 标准侧卧位。X线透视定位,皮肤旁开后正中线距离(8~12 cm)。0.5%利多卡因进行逐层浸润麻醉。采用传统建PTED立工作通道,进行椎管内减压,松解神经根。
1.2.3 术后处理与康复 术后第2天佩戴腰围下床活动。
1.3 观察指标
建立通道时间(穿刺开始至置入工作套筒)、神经根减压时间(置入工作套筒至手术结束)、出血量(冲洗液排出量与灌注量的差值);术后第2天复查腰椎CT评估椎管狭窄区域的减压情况(图6A、B),重建术后腰椎3D模型评估上关节突关节面的保留情况(图6C、D);术后3、6、12个月随访,采用下肢疼痛视觉模拟评分(Visual Analogue Scale,VAS)及Oswsetry功能障碍指数(Oswsetry Disability Index,ODI),术后末次随访(术后随访时间>10个月)改良MacNab标准[3]评估手术疗效。
1.4 统计学处理

2 结果
观察组L5/S1椎管狭窄患者中2例为椎弓根内侧的骨性退行性改变继发侧椎管狭窄,设计通道后发现仅切除少量S1上关节突尖部骨质便可将工作通道置入靶点区域完成侧椎管骨赘的切除(图7)。1例建立的术前模型发现椎间隙高度丢失,椎间孔狭窄,靶点验证发现常规方法建立工作通道发生出口神经根损伤或关节突破坏可能性较大,通过术前建立精准的手术模型顺利完成手术(图8)。
2组均在局麻下完成手术,观察组术中建立工作通道时间明显短于对照组(P<0.05)。2组神经根减压时间、术中出血量差异无显著性(P>0.05)。术后末次随访采用改良MacNab标准评定疗效,观察组优49例,良4例,可2例,优良率96.4%(53/55),对照组优50例,良6例,可3例,优良率94.9%(56/59),2组优良率差异无统计学意义(P>0.05),见表2。对照组1例在使用环锯过程中发生患肢疼痛加剧,内镜下探查见行走神经根腹侧偏外侧硬脊膜撕裂约3 mm,马尾神经无损伤,术后无下肢感觉减退和肌力下降;1例术后第3天出现切口红肿,无体温升高,予口服头孢唑林钠2天后治愈。观察组随访(13.9±3.6)月,对照组随访(14.6±1.8)月,无腰椎不稳、下肢深静脉血栓等并发症。术后3、6个月、末次随访2组VAS评分及ODI均较术前明显改善(P<0.05),2组间差异无统计学意义(P>0.05),见表3。术后复查CT示椎管内骨性狭窄区域骨赘切除彻底,椎管内无游离骨块,上关节突关节面区域无损伤,椎管及侧椎管狭窄区域减压满意。
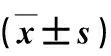
表2 2组患者各指标比较

表3 2组手术效果比较
3 讨论
Kim等[1~5]报道使用PTED治疗DLSS取得良好的临床疗效。根据传统PTED的术前定位方法,在L4/5水平为30°~40°,L5/S1水平为40°~50°[14,15]。在穿刺点的选择上,与棘突中线的距离在L4/5水平为10~14 cm,在L5/S1水平为11~16 cm[16,17]。然而PTED技术仍然存在一定的风险和局限性:①腰椎管狭窄患者责任椎间隙往往存在不同程度的椎间隙高度丢失,椎间孔狭窄[6,7,18]。此类患者应用上述穿刺方法建立工作通道的过程中,骨磨钻对出口神经根损伤的风险显著升高[8,10]。②对于伴有骨化继发性DLSS患者,术中操作可能存在骨化部分暴露减压不充分,术后症状缓解欠佳等问题。③对关节突关节的过度磨削可能产生腰椎不稳或小关节退行性改变,引起术后腰痛[13,19,20]。④对突出椎间盘部位的不精准穿刺可能需要镜下切除较多的椎间盘组织,使椎间隙高度进一步下降,影响局部的生物力学稳定性[21~23]。
合理设计手术方案,规避出口神经损伤,处理椎间孔退行性狭窄,减少对关节突关节的磨削,保护腰椎稳定性在PTED术中尤为重要。我们通过对患者腰椎CT进行3D重建,直观了解患者腰椎的解剖学特点,明确增生骨赘、骨性狭窄的椎管与增生的黄韧带及突出椎间盘的空间关系,对需要切除的骨组织及需要减压的盘黄间隙进行规划设计。通过术前模拟手术路径在合适的角度兼顾手术过程中需切除的组织完成神经减压,同时尽可能避免对关节面的破坏。设计完成的工作通道可导入患者CT进行验证,在CT图像上反复调整工作通道的角度确保其有效性和安全性。
Lee等[24]将侧椎管划分为神经根入口区、中间区及出口区,Wang等[25]将侧隐窝进行了进一步分区。观察组49例为盘黄间隙狭窄。对于黄韧带无明显增生的患者我们模拟手术时仅将通道末端放置在需要减压的椎间盘区域;如果黄韧带增生较重,可于上关节突尖部由外上向内下沿关节突关节间隙的腹侧建立工作通道,这个角度可在椎间孔成形过程中较多地处理黄韧带的边缘,为镜下处理黄韧带的边缘提供方便;6例椎间盘无明显突出,行走神经根的压迫主要来源于背侧黄韧带,穿刺点应选择上关节突尖部,穿刺针与冠状面角度过小可能损伤行走神经根,与冠状面角度过大可能难以到达理想的手术区域,我们将靶点设定在关节突关节间隙的前缘,镜下操作时先取出与黄韧带粘连的骨赘再进行黄韧带的修整切除。减压范围较大时可设计2个工作通道,第1个通道先磨除上关节突腹侧及外侧增生骨赘,靶点位于盘黄间隙,第2次设计通道时靶点位于上关节突增生骨赘与骨性狭窄侧隐窝上部的连线,我们认为盘黄间隙处磨除的骨赘往往与黄韧带粘连,位置相对固定且不会游离于椎管内,骨性狭窄的侧隐窝骨赘磨除后有游离进入椎管难以取出的可能。L5/S1椎间隙因髂棘、L5横突遮挡,行PTED建立通道难度较大,存在椎间孔狭窄时无疑进一步增加手术难度,通过常规穿刺路径建立工作通道时可能需要比L4/5间隙切除更多的上关节突骨质[26~29]。我们体会通过精准的术前工作通道设计可按照治疗L4/5侧椎管狭窄的方法完成手术。经过手术模型设计后发现工作通道需经过L5横突的患者,术中可先对L5横突进行部分磨削,然后按照手术模型建立工作通道。
通过数字3D技术对腰椎退行性疾病建立仿真模型,规划术中最佳工作通道的角度并设计手术方案,提高PTED的安全性并减少对上关节突和椎间盘的过度切除,缩短了手术时间,为PTED治疗DLSS提供可靠的治疗策略。对于某些重度DLSS的患者,也可通过模拟手术的方法验证其通过内镜技术治疗的可行性,如术前3D模型设计手术时发现损伤神经根风险较高可能需要改为开放手术。
