基于肩关节正位片对退行性肩袖撕裂患者肩胛骨位置的研究
2022-07-27谢露张延明罗丁元王玮宁王安然
谢露,张延明,2*,罗丁元,王玮宁,王安然
(1.山东第一医科大学运动医学与康复学院,山东 泰安 271016;2.山东第一医科大学第二附属医院关节外科,山东 泰安 271000;3.泰安市中心医院康复科,山东 泰安 271099)
肩痛是现代社会中最常见的肌肉骨骼疾病之一,高达40%的人经历过肩痛,其中约20.9%的人患有肩部肌肉骨骼疾病[1]。肩袖撕裂是导致肩痛最常见的疾病之一,肩袖撕裂是由Smith在1834年发现并命名的,它在普通人群中的患病率为20%~34%,且患病率随着年龄的增长而不断增加,其主要的临床症状是疼痛、活动受限和肌肉力量减弱,极大地影响了患者的日常生活和工作[2-5]。肩袖撕裂的原因是多种多样的,肩胛骨形态与肩袖撕裂之间的关系已经被广泛研究,大多数研究表明肩胛骨二维形态改变和肩袖病理存在显著相关性。除了肩胛骨形状与肩袖撕裂的研究外,近年来,越来越多的研究开始关注肩胛骨位置及运动和肩袖撕裂的关系,发现肩胛骨的方向和运动可以影响肩关节的功能[6-7]。以前的研究表明患有肩袖损伤疾病的患者肩胛骨运动表现为过度内旋、前倾以及肩胛骨向上旋转增加或减少[8]。本研究通过与健康对照组相比,对退行性肩袖撕裂患者在静息位时的肩胛骨位置进行评定,确定肩胛骨位置变化的方向,可以为退行性肩袖撕裂的影响因素、预防、诊断和治疗方法的选择等提供参考。
1 资料与方法
1.1 纳入/排除标准 根据2019年美国骨科医师学会(American academy of orthopaedic surgeons,AAOS)肩袖损伤临床实践指南[9]提出的诊断标准,参考国际关节镜、膝关节外科和骨科运动医学学会(international society of arthroscopy,knee surgery and orthopaedic sports medicine,ISAKOS)上肢委员会专家共识[10],结合本研究设计要求,提出的纳入/排除标准如下。
1.1.1 试验组 纳入标准:(1)年龄≥40岁;(2)无明显诱因下出现肩痛并且伴主动活动受限,被动活动无异常;(3)体格检查存在Neer征、Jobe试验、Hug-up试验、Lift-off试验或空杯试验等中一个或多个阳性指征;(4)肩关节核磁共振检查或肩关节镜检查提示为肩袖撕裂;(5)存在进行肩部相关治疗前的符合要求的肩关节正位X线片。排除标准:(1)存在颈椎病、脊柱侧弯等脊柱疾病,存在肩背部外伤、翼状肩胛、神经损伤等疾病;(2)存在脊柱或下肢手术史;(3)近期存在急性落枕或慢性颈项部疼痛;(4)既往职业存在频繁过顶运动的患者或运动员。
1.1.2 对照组 纳入标准:(1)年龄≥40岁;(2)无肩、颈、脊柱等相关疾病;(3)既往工作不涉及频繁过顶运动;(4)影像学检查无异常。
1.2 一般资料 本试验共纳入159例研究对象,试验组(即退行性肩袖撕裂组)是山东第一医科大学第二附属医院关节外科2019年1月至2022年2月期间收治的79例退行性肩袖撕裂患者,男32例,女47例;平均年龄(58.37±9.09)岁。健康对照组招募80例40岁以上的无颈肩痛的健康志愿者,男性39例,女性41例;平均年龄(56.21±9.91)岁。所有研究对象均拍摄了肩关节正位DR片。两组在年龄、性别、侧别、身高、体重及身体质量指数(body mass index,BMI)等方面比较,差异无统计学意义(P>0.05),具有可比性(见表1)。

表1 两组一般资料对比
1.3 检查设备与测量方法
1.3.1 检查设备 (1)影像学检查:利用Phlips DR成像系统为研究对象拍摄肩关节正位DR片;使用1.5T MRI扫描仪(GE Optima 360)对退行性肩袖撕裂患者进行肩关节MRI扫描,检查结果由2名经验丰富的影像科医生阅片后得出。(2)关节镜检查:所有患者均使用Linvatec关节镜系统进行诊断和治疗。关节镜手术由技术娴熟的主任或副主任医师进行操作,手术具体情况以手术记录或影像资料为准。
1.3.2 测量方法 (1)肩胛骨位置的描述:依据国际生物力学协会(international society of biomechanics,ISB)[11]给出的几个肩部坐标系描述中选取适合本研究的坐标系,本研究使用的是以肩胛盂为中心的坐标系(见图1)。ISB将肩胛骨在正常肩部功能中的运动分为3种旋转运动和2种平移运动,肩胛骨相对于胸腔方向的3种旋转运动分别被描述为沿Z轴上的肩胛骨向上/向下旋转、沿X轴上的肩胛骨前/后倾斜和沿Y轴上的肩胛骨内/外旋转(见图1);肩胛骨相对于胸腔的2种平移运动分别是肩胛骨相对于胸腔的向上/向下移动和肩胛骨相对于胸腔的内侧/外侧移动[12]。

图1 肩胛骨空间坐标系 图2 肩胛骨位置测量与观察指标示意
(2)肩胛骨位置的测量与观察指标:在肩关节正位DR片上,由1名关节外科医师对肩胛骨位置的相关指标[13]进行2次重复测量与观察,结果为2次测量值的平均值。肩胛骨位置的测量与观察指标如下(见图2)。①肩胛骨的上下旋转:用肩胛骨内缘(肩胛冈内侧缘与肩胛骨内缘交汇处O点与肩胛下角的连线)与脊柱中线(C7~T7棘突连线)的成角(θ角)评价。②肩胛骨的内外旋转:用肩胛盂最大前后径CD与上下径EF的比值评估。③肩胛骨前后倾斜:用喙突尖部与肩胛盂投影位置的关系来判断,盂上结节投影在喙突尖部投影之上为Ⅰ型,盂上结节投影在喙突尖部投影之内为Ⅱ型,盂上结节投影在喙突尖部投影之下为Ⅲ型(见图3~5)。④肩胛骨的内外侧移动:用肩胛冈内侧缘与肩胛骨内缘交汇处(O点)到脊柱中线的水平距离OA表示。⑤肩胛骨的上下移动:用O点到C7椎体上缘水平线之间的垂直距离OB评价。

图3 喙突Ⅰ型
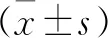
2 结 果
试验组θ角、CD/EF值分别为(10.58±3.88)°、(0.51±0.12),对照组分别为(8.77±3.53)°、(0.47±0.09),两组比较差异有统计学意义(P<0.05,见表2)。
试验组Ⅰ型38例(48.1%),Ⅱ型28例(35.4%),Ⅲ型13例(16.5%);对照组Ⅰ型16例(20.0%),Ⅱ型47例(58.8%),Ⅲ型17例(21.3%),两组比较差异有统计学意义(P<0.05,见表2)。对不同喙突类型进行两组之间比较,采用邦弗伦尼检验得出,试验组中喙突Ⅰ型较对照组分布更多,对照组中喙突Ⅱ型比试验组更多,两组喙突Ⅰ、Ⅱ型分布差异有统计学意义,喙突Ⅲ型两组中分布差异无统计学意义(见表2)。

表2 肩胛骨位置相关指标对比
试验组的OA值、OB值分别为(64.00±11.27)mm、(59.09±11.95)mm,对照组的OA值、OB值分别为(62.73±11.36)mm、(59.63±13.76)mm,两组比较差异无统计学意义(P>0.05)。

图4 喙突Ⅱ型

图5 喙突Ⅲ型
3 讨 论
肩关节是连接上肢与躯干的重要结构,广义的肩关节指的是包含盂肱关节、肩锁关节、胸锁关节、肩胛胸壁关节和肩峰下关节在内的5个关节,而日常生活中我们所指的肩关节主要是狭义的肩关节,即盂肱关节。盂肱关节由肩胛盂和肱骨头构成,有6个自由度,在人体所有关节中运动范围最广,可以完成包括内收、外展,内旋、外旋,前屈、后伸在内的多个方向上的运动,可以让手达到各种不同的位置[14]。肩关节由大量肌肉组成,其中包绕在肩关节周围的由肩胛下肌、冈上肌、冈下肌和小圆肌这4块肌肉的肌腱所形成的套袖样结构被称为肩袖,其主要作用是保持肩关节的稳定、维持上臂的各种姿势以及完成肩关节的各项运动功能[15]。早期研究证实了在健康人群中,上臂抬高过程中,肩胛骨的运动主要表现为上旋、后倾及外旋,这种运动模式可以更好地完成肩关节活动。肩袖撕裂的病因目前尚不完全清楚,当因外伤、肩关节内发生撞击或者退行性改变而导致肩袖损伤时,肩袖肌腱有可能会出现水肿或者发生炎性改变,甚至导致肩袖撕裂,从而引起肩痛和活动功能受限。在诸多因素中,已经发现肩胛骨的定量个体解剖与肩袖撕裂的发生密切相关。大多数研究者对肩胛骨骨性结构特点与肩关节疾病进行了研究,肩胛骨形状和肩袖撕裂之间的关系最先由Neer在1972年提出,他观察到异常的肩峰形态可以对肩袖产生直接压迫并导致病理变化,此后其他作者也进行了研究[16]。本研究主要探讨静息位时肩胛骨在空间中的位置改变与退行性肩袖撕裂之间的联系。
根据本试验两组研究对象的比较发现,两组研究对象θ角存在明显差异,试验组大于对照组,θ角表示的是肩胛骨的上下旋转,θ角越大,表示肩胛骨越向上旋转,即相较于正常人,退行性肩袖撕裂患者肩胛骨上旋增加。CD/EF值可以评估肩胛骨的内外旋转,CD/EF值越大,在肩关节正位片上所能观察到的肩胛盂形状较圆,表示肩胛骨内旋越大,试验组的CD/EF值大于对照组,即退行性肩袖撕裂患者比正常人的肩胛骨内旋增加;用喙突类型来评价肩胛骨的前后倾斜,Ⅰ型表示前倾,Ⅱ型表示位置居中,Ⅲ型表示后倾,经过邦弗伦尼检验发现,喙突Ⅰ型和喙突Ⅱ型在两组之间的分布差异有统计学意义,喙突Ⅲ型在两组研究对象中分布差异无统计学意义,由此得出试验组Ⅰ型占比更多,表示退行性肩袖撕裂患者肩胛骨处于前倾位置,而正常人的肩胛骨多处于居中位置。描述肩胛骨内外侧移动的指标OA值(OA值越大,表示肩胛骨越向外侧移动)和OB值(OB值越小,表示肩胛骨越向上移动)在两组中差异无统计学意义。根据上述结果可以得出:静息位时,试验组与对照组之间在3种旋转运动中肩胛骨位置存在差异,主要表现为与正常人相比较,退行性肩袖撕裂患者肩胛骨位置上旋增加,内旋增加,且肩胛骨处于更加前倾的位置;而在2种平移运动中,试验组与对照组的肩胛骨位置未见明显差异。
Mell等[17]研究表明,其研究的肩袖撕裂患者均出现肩胛骨上旋不同程度的增加。Miura等[18]研究发现,在手臂抬高30°~100°时,巨大肩袖撕裂患者的肩胛骨上旋明显大于正常人,而后倾和内旋无显著性差异。Kozono等[19]研究显示在肱骨外展105°、120°和135°时,肩袖撕裂组的肩胛骨向上旋转明显大于对照组。Gillet等[20]研究指出与健康组相比,有肩部疾病的运动员肩胛骨向上旋转明显增多。本研究在肩胛骨上下旋转位置中的结果与前人相似,与健康组相比,试验组肩胛骨上旋增加。这种位置的改变是导致肩袖撕裂的原因还是肩袖撕裂后的结果或代偿表现目前并不清楚,如果是前者可能是因为肩胛骨向上旋转,导致肩袖肌肉处于拉伸状态,肩袖肌肉长期紧张易引起肩关节疼痛,久而久之,肌肉处于疲劳状态,肌肉的收缩性降低,易发生肩袖肌腱的损伤甚至撕裂。若是结果或代偿表现,则可能是当肩袖撕裂后,盂肱关节活动受到限制,因而患者在进行上臂活动时需要通过改变肩胛骨的位置来代偿盂肱关节运动的缺失。Kijima等[21]的研究显示,与正常人对比,有症状的肩袖撕裂患者的肩胛骨后倾减小,前倾增加,他们认为有症状的肩袖撕裂患者的这种肩胛骨位置改变可能导致肩峰下间隙减小,从而加重肩袖撕裂的症状。Gillet等[20]研究表明与健康组比较,有肩部疾病的运动员的肩胛骨后倾减小。Saini等[22]研究认为失去肌肉协调的牵拉会导致肩胛盂前倾,从而导致肩峰下弓狭窄,并减少肩袖在肩峰下的间隙。本研究与正常人相比,退行性肩袖撕裂患者肩胛骨内旋增加且处于更加前倾的位置,这种位置改变会导致肩峰向前下移位,肩峰下间隙减小,从而导致走行在肩峰下缘与肱骨头之间的肩袖肌肉会受到更大的压力,并且这种改变限制了盂肱关节的内旋转,从而引起肩部撞击,造成肩袖肌肉的机械磨损,严重时引起肩袖撕裂。
肩胛骨位置的改变与肩部肌肉骨骼疾病有关,肩胛骨位置异常通常与肩部肌肉的力量不足及肩部肌肉失衡(即肌肉力偶发生改变)有关,肩胛肌群由斜方肌、前锯肌、胸小肌、肩胛提肌、菱形肌和大圆肌组成,主要负责肩胛骨的协调运动和维持动态稳定。当这些肌肉处于最佳的平衡状态时,可以提供静息位和肩关节活动时肩胛骨的稳定性和活动性。前锯肌和斜方肌被认为是维持最佳肩胛骨方向和运动的关键肌肉,它们能有效地协调肩胛骨在胸廓上的运动[23]。失去肌肉协调的牵拉(肩胛肌肉的牵拉增加或不能正确牵拉)会导致肩胛盂前倾,从而导致肩峰下弓狭窄,并减少肩袖在肩峰下的间隙,从而被肩峰及肱骨头挤压[22]。Leong等[24]研究发现患有肩袖疾病的运动员的上斜方肌过度激活,中斜方肌、下斜方肌和前锯肌激活延迟,在手臂抬高时肩胛肌肉活动的改变可能会影响肩胛骨的正常运动和肩袖肌肉的功能,针对前锯肌、斜方肌应用贴扎等方式治疗,可以改善或纠正肩胛骨位置异常。目前认为,物理治疗(包括关节松动术以及特定的运动方案等)是退行性肩袖撕裂的一线治疗方案,尤其是60岁以上患有慢性和退行性全层肩袖撕裂的患者,物理治疗的目的是减轻疼痛,增加活动度,促进愈合,加强肩胛肌群的力量,改善肩袖的稳定功能[25]。Song等[26]研究认为进行肩胛骨运动链训练能有效改善存在肩胛骨动力障碍的棒球运动员的肌肉活动,从而改善肩胛骨运动,减少棒球运动员肩部损伤的发生。王红升[27]研究表明,在慢性肩袖损伤患者中应用手法及运动治疗,对肩胛骨位置及结构进行调节,同时平衡肩胛骨的相关肌肉,可有效改善肩关节的运动功能,减轻肩痛症状。Santos等[28]研究发现运用一种以肩胛骨为中心的运动方案进行治疗可以减轻肩袖疾病患者的疼痛、改善患者的功能,并且可以调节肩胛肌肉的活动和控制,增加患者的活动度。多数研究认为对肩胛带肌肉进行治疗可以改善肩峰撞击综合征、肩袖损伤等肩部疾病患者的肩痛症状[29]。研究表明对肩袖撕裂患者的肩胛骨位置、结构及肩胛骨肌肉平衡进行调节可以减轻患者症状,改善其功能,因此,未来可通过对肩袖撕裂患者应用手法治疗、运动疗法、肌肉训练等方法调整肩胛骨位置、运动及肩胛肌肉力量来了解改善肩胛骨位置对肩袖撕裂治疗的作用。
综上所述,与健康对照组相比,试验组在3种旋转运动中存在肩胛骨位置的改变,且肩胛骨位置改变表现为上旋增加、内旋增加,肩胛骨处于前倾位置;在2种平移运动(即上下移动和内外侧移动)中,两组比较差异无统计学意义。
