病原体宏基因组二代测序在儿童粒细胞缺乏伴发热中的应用价值
2022-07-25朱珊刘瑛罗海燕杨明华杨良春邓文军
朱珊 刘瑛 罗海燕 杨明华 杨良春 邓文军
(1.中南大学湘雅三医院儿科,湖南长沙 410013;2.中南大学湘雅二医院儿科,湖南长沙 410011;3.湖南省儿童医院急诊科,湖南长沙 410007;4.中南大学湘雅医院儿科,湖南长沙 410008)
儿童粒细胞缺乏伴发热是儿童恶性血液肿瘤疾病治疗期间常见并发症之一。粒细胞缺乏伴发热的出现往往会影响原发疾病的治疗效果,并不同程度增加患儿的治疗风险和治疗费用,也是延长患儿住院时间的主要因素之一[1-2]。粒细胞缺乏伴发热往往发生在化疗后骨髓抑制期,常常表现为起病急骤、发展迅速、感染灶不明、病原体不明、治疗难度大、治疗周期长,其中病原体不明往往给准确用药带来很大困扰,甚至可能会造成治疗延误和药物滥用。对于大多数病原体不明的粒细胞缺乏伴感染,常规应用1种或多种广谱抗生素的降阶梯治疗已经是相关临床工作者所认同和接受的基本原则[3]。如果能在感染初期获得病原体信息,则相当于给临床工作者提供了“导航定位”的条件,使准确合理的抗感染用药成为可能,由此可以降低治疗风险和治疗费用,并最大程度上避免药物滥用。临床上病原体检查最常用的也是最有效、最有价值的检查为病原微生物培养。病原微生物培养及药物敏感性检测给临床用药提供了巨大帮助,但培养本身存在检测周期长、阳性率低等缺点,使得很大一部分粒细胞缺乏伴发热的患儿并不能取得有价值的病原体检测结果[4]。因此引入新的病原体检测手段是非常必要和有价值的。
宏基因组二代测序(metagenomic next‐generation sequencing,mNGS)在感染性疾病中具有独特优势。只要含有可检测到的DNA 或RNA,mNGS就能同时检测病毒、细菌、真菌、寄生虫等病原体。由于能检测到其他传统手段无法检测到的病原体,因此其在临床疑难杂症或免疫抑制患者中具有重要意义[5]。在儿童脓毒血症、下呼吸道感染、中枢神经系统感染等疾病中,mNGS对细菌、真菌、病毒、寄生虫等感染具有一定的诊断优势和临床应用价值[6]。现有关于免疫异常状态如免疫缺陷并发重症肺炎患儿及急性淋巴细胞白血病患儿早期诱导化疗阶段行mNGS检测能协助明确病原体的相关报道[7-8],但多为病例报道且病例数少。尚未见到较大病例数量的、涉及儿童粒细胞缺乏伴发热这类免疫异常状态下利用mNGS检测明确感染病原体的研究报道。本研究通过收集116例粒细胞缺乏伴发热患儿,采用病原体mNGS检查手段,来探讨mNGS在儿童粒细胞缺乏伴发热中的应用价值,以期为儿童粒细胞缺乏伴发热的诊治提供新的诊疗手段和经验。
1 资料与方法
1.1 研究对象
回顾性收集中南大学湘雅医院、中南大学湘雅二医院、中南大学湘雅三医院及湖南省儿童医院小儿血液肿瘤病房2020 年1 月至2021 年12 月发生粒细胞缺乏伴发热并完成病原体mNGS 检测的116 例患儿资料。mNGS 结果阴性患儿为阴性组(n=38),78 例阳性患儿根据主要病原体分为细菌组(n=22)、真菌组(n=23)及病毒组(n=31)。粒细胞缺乏判定标准:外周血中性粒细胞绝对计数(absolute neutrophil count,ANC) <0.5×109/L,或预计48 h后ANC<0.5×109/L;严重粒细胞缺乏指ANC<0.1×109/L[3]。发热判定标准:指单次口腔温度≥38.3℃(腋温≥38.0℃),或口腔温度≥38.0℃(腋温≥37.7℃)持续超过1 h[3]。
1.2 资料收集
回顾性收集患儿的临床信息,包括诊断年龄、病因、C‐反应蛋白(C‐reactive protein,CRP)水平、 降 钙 素 原(procalcitonin, PCT) 水 平、(1,3)‐β‐D 葡聚糖/半乳甘露聚糖[(1,3)‐β‐D glucan/galactomannan test,G/GM]试验、热程、调整用药及预后情况。
1.3 mNGS方法流程
mNGS检测样品采集要求:对于粒细胞缺乏伴发热的患儿首先常规进行微生物培养及广谱抗生素治疗,在治疗满3 d 病情未控制及血培养3 d 未回报阳性结果患儿[5],采集外周血、痰液/肺泡灌洗液或骨髓标本用于mNGS 检测。mNGS 检测的方法及报告判读:标本经离心获得血浆后进行DNA提取,采用磁珠法(广州美基生物科技有限公司)提取与纯化。提取完毕的核酸按照建库试剂盒Nextera XT(illumina,USA)说明书进行宏基因组文库的构建, 后使用 Qubit 4 荧光计(Thermofisher)与琼脂糖凝胶电泳进行文库大小分析与定量后,将加有不同index 接头序列的文库等量混合后,使用Illumina NextSeq 550 DX 测序平台进行高通量测序。获取的序列数据经过滤、比对获取病原微生物的检出序列数,同时计算病原体的相对丰度。获得可信的分析数据后,进行报告判读,根据病原体致病性分为3 级,其判读标准为:(1)高等级的致病性病原体如结核分枝杆菌等,检出即报告;(2)中等级的条件致病菌,检出序列数≥3 即报告;(3)低等级的条件致病菌/常见定植菌如凝固酶阴性葡萄球菌,报告在疑似背景微生物中。
1.4 统计学分析
运用SPSS 22.0 统计学软件进行数据处理。计量资料采用中位数和四分位数间距[M(Q1,Q3)]表示,多组间比较采用Kruskal‐WallisH法;计数资料以例数、百分率(%)或构成比(%)表示,组间比较采用χ2检验;组间两两比较均采用Bonferroni校正法。P<0.05为差异有统计学意义。
2 结果
2.1 一般情况
共有116 例患儿完成了病原体mNGS 检测,中位诊断年龄为8.00(4.00,11.25)岁,其中男性68例(58.6%),女性48 例(41.4%),基础疾病为急性白血病85 例(73.3%),再生障碍性贫血、淋巴瘤各11例(9.5%),噬血细胞综合征3例(2.6%),髓母细胞瘤、地中海贫血各2 例(1.7%),神经母细胞瘤、粒细胞肉瘤各1例(0.9%)。
2.2 病原体mNGS检测结果
116 份标本的mNGS 中位结果回报时间为2(1,2)d,阳性率为67.2%(78/116)。78 例阳性患儿中检出2 种及2 种以上病原体26 例(22.4%);主要病原体为病毒31例(26.7%),真菌23 例(19.8%),细菌22 例(19.0%),其他2 例(1.7%),见表1。78例阳性患儿原发病情况见表2。
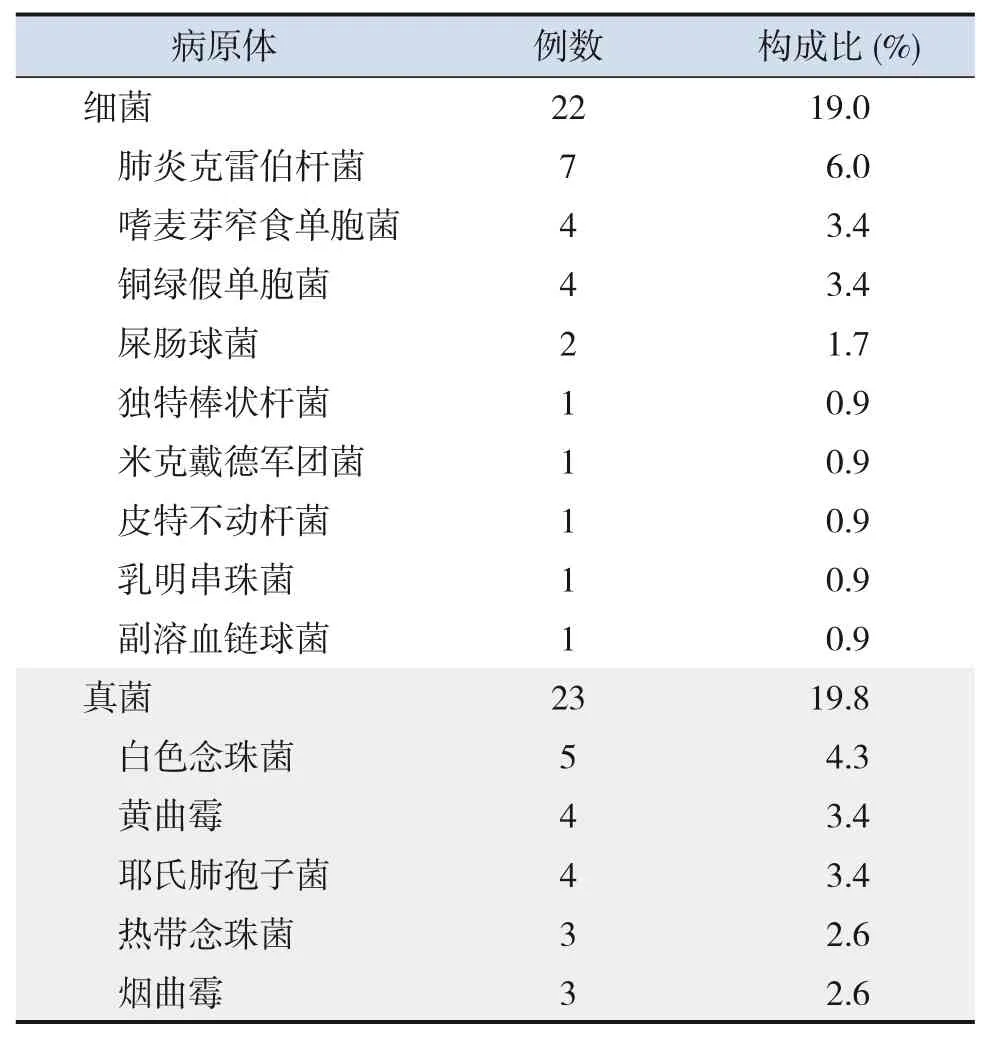
表1 78例mNGS阳性患儿主要病原体分类结果
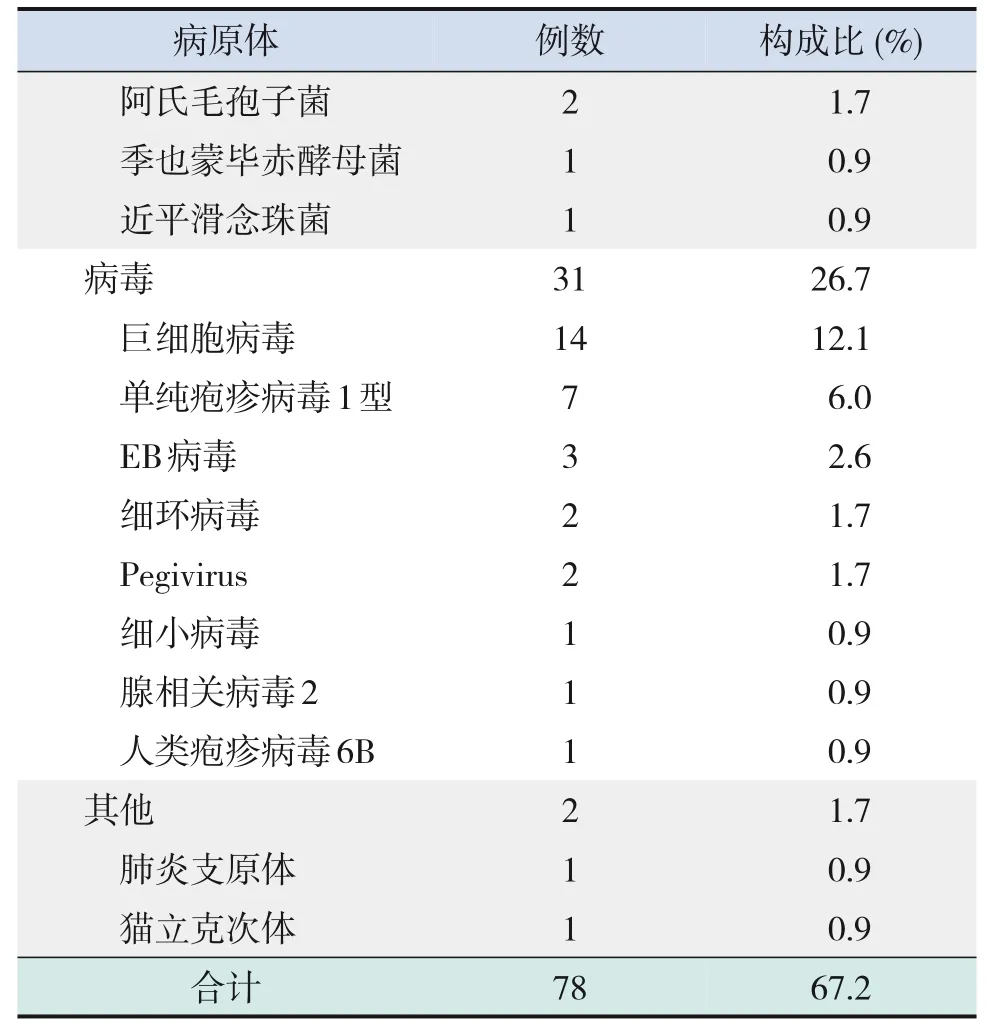
表1 (续)
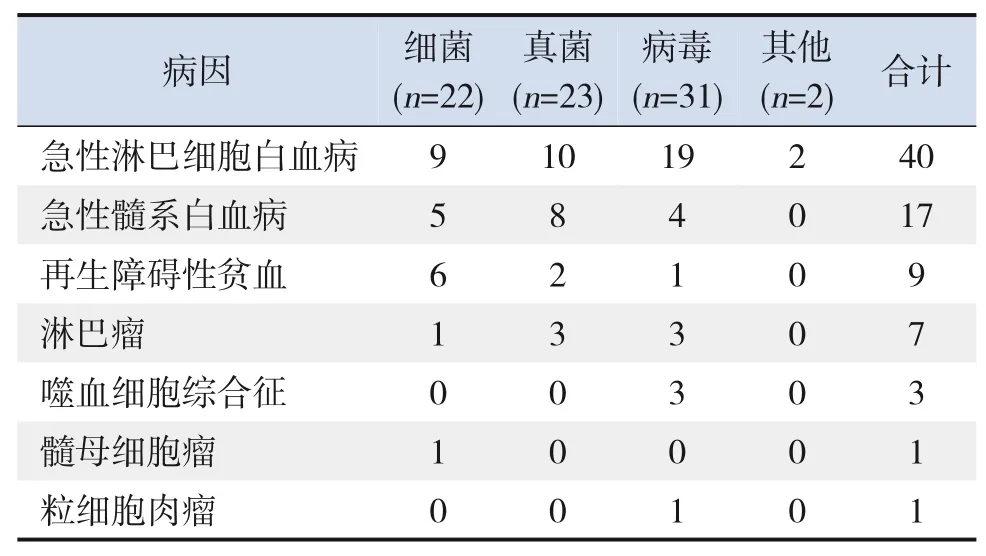
表2 78例mNGS阳性患儿原发病情况 (例)
微生物培养标本来源包括血液、痰液/肺泡灌洗液、骨髓、大便,其中培养阳性22 例(细菌17例,真菌5例),阳性率为19.0%。mNGS标本来源包括血液、痰液/肺泡灌洗液及骨髓,检测出细菌和真菌总例数45 例(38.8%)。22 例培养阳性标本中,与mNGS 结果一致共9 例(41%),包括细菌6例,真菌3 例;mNGS 阳性但与培养结果不一致8例(36%);mNGS 阴性5 例(23%)。患儿发热全程中通常会行多次血培养,其中任意1次血培养阳性即标记为阳性。血培养阳性共17 例,阳性率15%(17/116),mNGS 与血培养结果一致共8 例,达47%(8/17)。
2.3 不同感染灶的mNGS阳性率比较
116例患儿综合临床症状、体征、相关检验指标及影像学结果,判定主要感染灶来源仍以呼吸道感染为主(52.6%,61/116)。不同感染来源病例mNGS检测具体统计结果见表3。
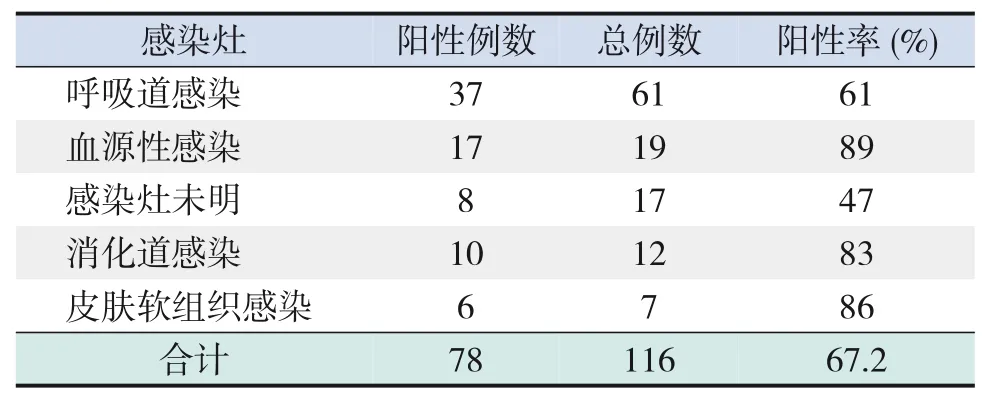
表3 不同感染灶患儿的mNGS阳性率
2.4 4 组患儿CRP、PCT 水平及G/GM 试验结果比较
细菌组PCT水平高于阴性组(P=0.016),真菌组CRP水平、G/GM试验阳性率高于阴性组(分别P=0.020、P<0.001),见表4。
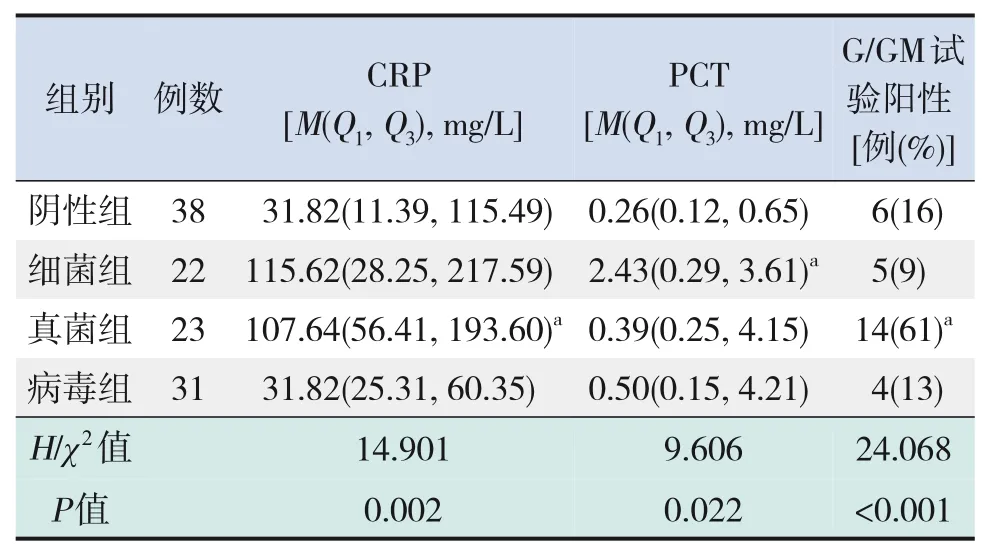
表4 4组患儿CRP、PCT水平及G/GM试验结果比较
2.5 治疗及预后
细菌组、真菌组、病毒组、阴性组患儿热程分别为8.50(7.00,19.50)、15.00(9.00,29.00)、8.00(5.00,15.00)、9.50(6.00,18.25)d,差异有统计学意义(H=12.405,P=0.006);经两两比较显示,真菌组患儿热程长于阴性组(P=0.005)。
78例mNGS阳性患儿中,28例(36%)根据阳性结果调整用药,其中26例治愈好转,1例未愈出院,1例因合并水痘感染最终导致多器官功能衰竭死亡;50 例未调整用药,其中48 例治愈好转,2例未愈出院。38 例mNGS 阴性患儿均治愈好转出院。
3 讨论
mNGS技术能够克服当前临床基于微生物培养的诊断方法的局限性,允许直接从临床标本中进行无假设、独立于培养的病原体检测。mNGS的优势在于更快速、更全面、更准确的数据分析作用,尤其在特殊病原体的检测方面优势明显[9-11]。相关研究发现在血源性感染中mNGS结果与血培养结果基本一致,且具有更高的阳性率[12-13]。因此我们把mNGS引入粒细胞缺乏伴发热的辅助诊疗中。
mNGS在病原体检测方面具有良好的时效性和阳性率。以传统的血培养检测方法为例,往往需要革兰染色、快速抗原反应、分子生物学检测、分离鉴定、药敏试验等相关鉴定步骤。血培养阴性报告程序中自动化仪器培养一般周期设定为细菌5 d、真菌14 d、分枝杆菌42 d;手工法培养一般周期设定为细菌7 d、真菌14 d、分枝杆菌8周[14]。本研究采用mNGS 进行病原体检测,结果回报时间为1~5 d,中位时间为2 d。相较于传统的病原体检测方法,mNGS技术可以通过单一样本及单一检测项目完成对病毒、细菌、真菌、寄生虫及其他罕见病原体的检测,由此带来以下优势:(1)阳性率高,我们检测了116例粒细胞减少伴发热患儿,阳性率高达67.2%;(2)检测面广,在阳性结果中检测出27种病原体,囊括了细菌、真菌、病毒、支原体、立克次体等病原体。考虑到粒细胞缺乏伴发热患儿早期广谱抗生素的应用,必然会降低对某些病原体的检出率。即使检测前已使用广谱抗细菌及真菌药物,本研究mNGS检测中细菌检出率仍有19.0%,真菌检出率为19.8%。检出的细菌及真菌基本均为粒细胞缺乏伴发热常见的类型,与国内外既往报道感染菌谱一致、耐药菌谱一致[15-17]。
一般认为,CRP、PCT显著升高提示细菌与真菌感染,并与感染严重程度相关。G/GM试验更是真菌感染较为特异的指标,而相对的病毒感染时上述炎症指标升高不明显。本研究中CRP、PCT水平及G/GM试验结果变化与临床细菌感染、真菌感染、病毒感染的炎症指标特征基本一致,进一步印证了mNGS检测结果的可靠性。同时我们也验证了CRP 显著升高、G/GM 阳性时mNGS 检测发现真菌感染可能性更大,而PCT 显著升高发现细菌感染可能性更大,均提示mNGS检查结果与临床指标具有一致性。
培养是临床最常用的病原体检测方法之一,可用于常见细菌、真菌的检测,提供的药敏信息可以直接为治疗提供指导。但基于培养结果与病原体滴度、采集方法、培养条件、培养环境相关,可能导致培养时间长、培养阳性率低。粒细胞缺乏伴发热患儿往往发病急、病程长,常常选择多部位进行培养以期找到病原学证据,若治疗效果不佳则会反复多次进行培养检测。本研究发现即使在多部位、多次检测情况下,培养检测的阳性率也只有19.0%。而mNGS 受限于高检测费用,患儿的检测往往是在广谱抗感染药物治疗后且通常检测次数有限,即使如此,本研究中mNGS细菌和真菌阳性率也有38.8%。我们检测到的mNGS 与血培养阳性符合率相较其他报道低,主要是由于我们将粒细胞缺乏伴发热患儿反复多次血培养结果合并计算所致[13]。值得注意的是其中1 例患儿大便培养为铜绿假单胞菌,反复多次血培养均为阴性,而血mNGS结果同样提示为铜绿假单胞菌。综合临床信息考虑该患儿为原发肠道感染后继发血流感染,而相较于持续阴性的血培养,mNGS早期即检测出病原体在血液中的表达,也侧面验证了mNGS 的时效性及准确性。有研究提出mNGS 检测阴性有助于排除感染性疾病的诊断,但要求测序覆盖度足够高,能确保样本中存在的病原微生物被检测出来[18]。因此,虽然mNGS 不能提供药敏信息,但其与微生物培养存在优势互补,能在早期协助病原体尤其是少见或需要特殊培养条件病原体的检出。
mNGS的引入主要目的是为了早期明确导致感染的病原体以指导临床抗感染药物的应用,从而缩短病程。本研究结果发现粒细胞缺乏伴发热患儿mNGS阳性结果指导抗感染治疗的调整比例并不很高,主要是因为此类患儿通常在发热出现即刻启动抗感染药物降阶梯治疗,广谱药物可能覆盖了检测出的病原体,因此治疗上未予调整。另外某些病原体本身也缺乏特异性抗感染药物。本研究显示真菌患儿具有更长的热程,这与真菌感染的临床经过一致。
mNGS 在感染性疾病的应用中也还存在局限性,包括多重感染/背景菌的判断、胞内菌/真菌检出率相对较低、RNA 病原体检测要求较高等等。本研究结果也反映出mNGS检测存在较高的多重感染率。目前相关指南建议检测机构必须尽可能提供检测列表,而不是做出判断,这也提示临床医生在解读报告时需结合采集样本类型、微生物背景、患者的临床特征、传统的病原体检测报告和辅助检查等进行定植菌、背景菌和致病菌的判断[19]。
粒细胞缺乏伴发热属于血液系统疾病治疗中的常见急重并发症,早期有效的治疗能明显缩短病程、降低病死率。mNGS作为病原体检测的新技术,具有快速、准确、不受病原体种类影响、阳性率高的特点。同时mNGS的检测结果可以指导临床抗感染治疗,改善患儿预后。综上所述,mNGS可以作为传统检测手段的补充检查,对于粒细胞缺乏伴发热患儿具有重要临床指导及应用价值。
