HELLP综合征患者实验室参数变化的临床研究*
2022-07-19曹卫平甘梦雯陈廷美朱华英
曹卫平,甘梦雯,陈廷美,谢 冰,倪 霞△,朱华英,王 琴,陈 娟
(1.镇江市妇幼保健院产科,江苏 镇江 212001;2.江苏大学医学院护理系,江苏 镇江 212013)
HELLP 综合征主要的临床特征为溶血、升高的肝转氨酶和血小板减少,是一种少见的、不可预测的、危及生命的妊娠并发症,在所有妊娠中其发生率为0.2%~0.9%,70%~80%继发于子痫前期(PE)。1982年,WEINSTEIN首先提出HELLP综合征缩写[1],他认为这是一种单独的临床表现[与重度子痫前期(SPE)相比]。最初,HELLP综合征被学者们认为是SPE的一种变异[2]。然而,随着研究的进展发现,有部分患者出现HELLP综合征但并未发生PE[3-5],还有30%的HELLP综合征是发生在产后,而PE主要发生在分娩前[6-7]。另外,HELLP综合征有晚上症状加剧而白天减轻的临床特征。
HELIP综合征的发病机制至今不是十分清楚,但是妊娠后母体免疫系统的变化、血小板聚集、内皮功能障碍、血压升高及脂肪酸氧化代谢缺陷等被认为是潜在的致病因素[8-9]。HELLP综合征患者的临床表现不典型呈多样性,容易造成漏诊和误诊,但是一旦确诊,病情进展迅速,将导致不良的母婴结局。为了准确及时地诊断和管理HELLP综合征,实验室参数显得尤为重要。本研究对12例完全性HELLP综合征患者和42例SPE患者的实验室参数和母婴并发症临床资料进行回顾性对比分析,探究实验室参数与HELLP综合征发生、发展之间的内在联系及规律特征,为早期识别和评估HELLP综合征病情进展提供临床参考。
1 资料与方法
1.1资料
1.1.1研究对象 选取2005年 1月 1 日至 2020 年 12 月 30 日镇江市妇幼保健院收治的12例完全性HELLP 综合征患者为HELLP 综合征组,同期收治的42例SPE患者为SPE组。
1.1.2诊断标准 HELLP综合征诊断标准:参照《妇产科学》(第九版)和美国 Tennessee 大学实验室标准,(1)血管内溶血:外周血涂片可见异形红细胞,血红蛋白(Hb)60~90 g/L,血清总胆红素(TBIL)≥20.5 μmol/L,以间接胆红素升高为主;(2)肝转氨酶水平升高:谷草转氨酶(AST) ≥70 U/L, 乳酸脱氢酶(LDH)≥600 U/L;(3) 血小板计数(PLT)<100×109L-1[10-11]。PE的诊断标准:参照《妇产科学》(第九版)和《Williams Obstetrics》(25 th edition),即妊娠20周以后首次出现收缩压(SBP)≥140 mm Hg(1 mm Hg=0.133 kpa),舒张压(DBP)≥90 mm Hg,24 h尿蛋白含量大于或等于0.3 g或随机尿蛋白定性检测(+)以上;PE患者出现下列表现之一即可诊断为SPE:(1)SBP≥160 mm Hg 和(或) DBP≥110 mm Hg,并且持续升高;(2)持续性上腹部疼痛及肝包膜下血肿或肝破裂;(3)持续性头痛、视觉障碍或其他中枢神经系统异常表现;(4)谷丙转氨酶(ALT)或AST 水平升高;(5)尿蛋白大于2.0 g/24 h,少尿(24 h尿量小于400 mL或每小时尿量小于17 mL)或血肌酐(Cr)>106μmol/L;(6)低蛋白血症伴腹水、胸腔积液或心包积液;(7)PLT 呈持续性下降并低于100×109L-1;表现有贫血、黄疸或LDH水平升高;(8)心力衰竭;(9)肺水肿;(10)胎儿生长受限或羊水过少、 胎死宫内、胎盘早剥等。
1.2研究方法 采用回顾性队列研究。主要观察指标如下。
1.2.1基本情况 年龄、诊断时孕周、分娩时孕周、孕前体重指数(BMI)、 SBP、DBP、孕次和产次。
1.2.2实验室检查参数 (1)溶血参数:Hb、LDH、TBIL;(2) 凝血参数:PLT、凝血酶原时间(PT)、纤维蛋白原(FG)和D-二聚体(D-D);(3)肝功能指标:ALT、AST、清蛋白(ALB);(4)肾功能指标:尿酸(UA)、Cr、24 h尿蛋白。
1.2.3孕产妇并发症 弥散血管内凝血(DIC)、羊水过少、低蛋白血症、输血、胸腔积液、腹水、贫血、肝肾功能受损。
1.2.4围产儿并发症 低新生儿出生体重、早产、新生儿窒息、小于胎龄儿、肺炎、湿肺等。
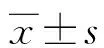
2 结 果
2.1两组患者基本资料比较 HELLP综合征组患者年龄、诊断时孕周、分娩时孕周、孕前BMI、孕次、产次及DBP与SPE组比较,差异均无统计学意义 (P>0.05)。而HELLP综合征组患者SBP水平较SPE组显著升高,差异有统计学意义(P<0.05)。见表1。
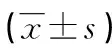
表1 两组患者基本资料比较
2.2两组患者实验室参数比较
2.2.1溶血参数 与SPE 组比较,HELLP综合征组患者Hb水平降低,LDH和TBIL水平显著升高,差异均有统计学意义(P<0.05 )。见图1。

与SPE组比较,aP<0.05,bP<0.000 1。
2.2.2肝功能参数 与SPE组比较,HELLP综合征组ALB水平降低,ALT和AST水平显著升高,差异均有统计学意义(P<0.05),见图2。

与SPE组比较,aP<0.000 1。
2.2.3肾功能参数 与SPE组比较,HELLP综合征组患者UA、Cr和24 h尿蛋白水平显著升高,差异均有统计学意义(P<0.05),见图3。
2.2.4凝血参数 与SPE组比较,HELLP综合征组患者PLT和FG水平降低,PT延长,而D-D水平提高,差异均有统计学意义(P<0.05),见图4。

与SPE组比较,aP<0.000 1。
2.3孕产妇并发症 与SPE组比较,HELLP综合征组患者低蛋白血症、输血和DIC发生率升高,差异均有统计学意义(P<0.05)。HELLP综合征组中其他并发症如剖腹产和早产等发生率虽然较SPE组高,但差异均无统计学意义(P>0.05),见表2。
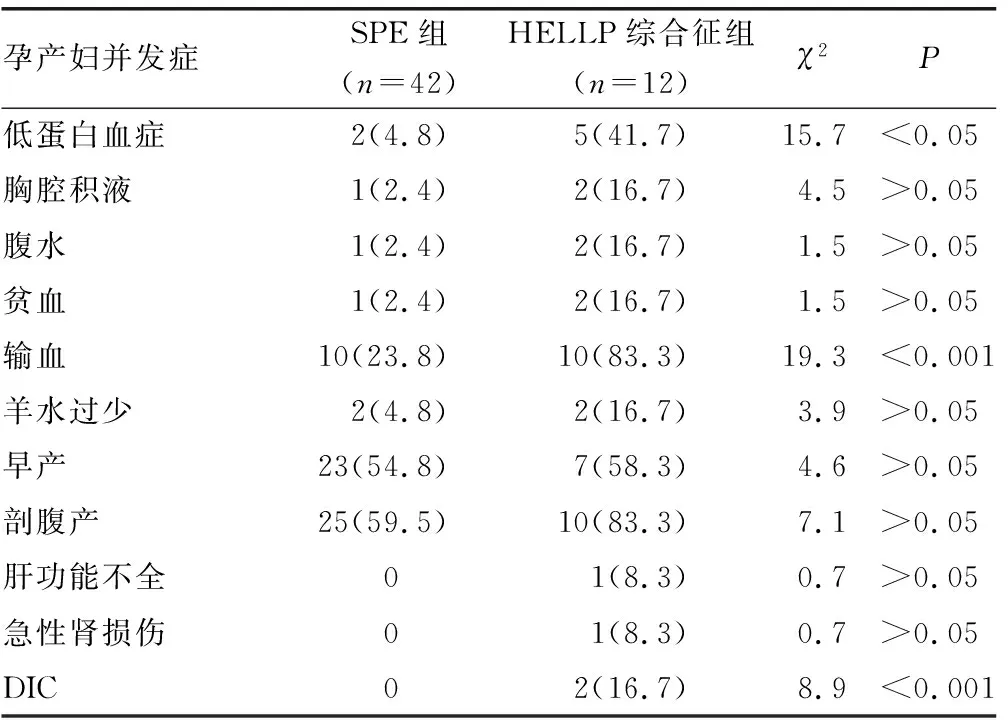
表2 两组孕产妇并发症发生情况比较[n(%)]
2.4围产儿并发症 HELLP综合征组低出生体重儿、新生儿肺炎和胎儿生长受限发生率高于SPE组,差异均有统计学意义(P<0.05)。两组其他并发症包括呼吸窘迫综合征和新生儿湿肺等发生率比较,差异均无统计学意义(P>0.05),见表3。
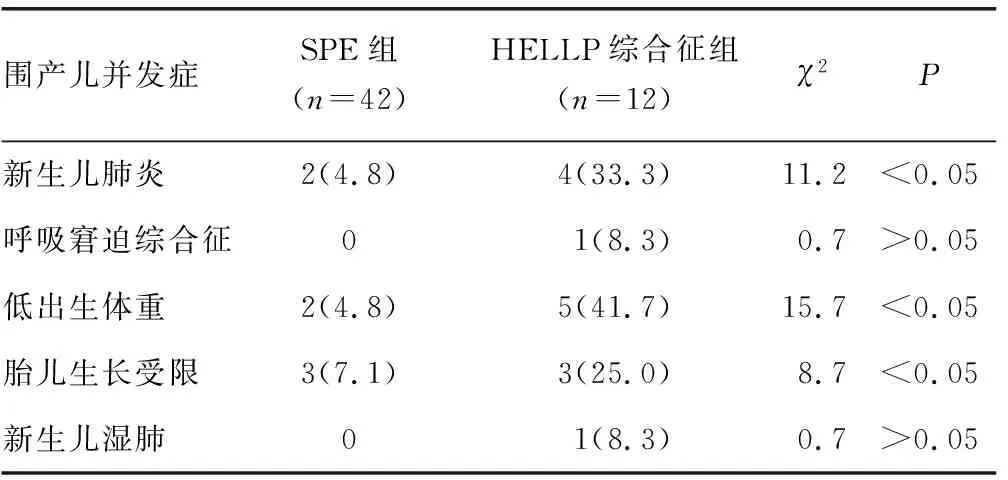
表3 两组患者围产儿并发症发生情况比较[n(%)]
2.5实验室参数与HELLP综合征的相关性分析 以是否患有HELLP 综合征(0=否,1=是)为因变量,在两组患者中采用logistic回归模型将实验室参数与HELLP综合征进行相关性分析。较低的PLT、ALB和较高的LDH、AST、ALT、UA、TBIL、D-D 、24 h尿蛋白是HELLP综合征发生的危险因素(P<0.05),见表4。ROC曲线下面积(AUC)最大的为 LDH、PLT、ALT 和UA,AUC 分别为 0.98(P<0.000 1)、0.96(P<0.000 1)、0.93(P<0.000 1)和0.79(P<0.000 1),见图5。
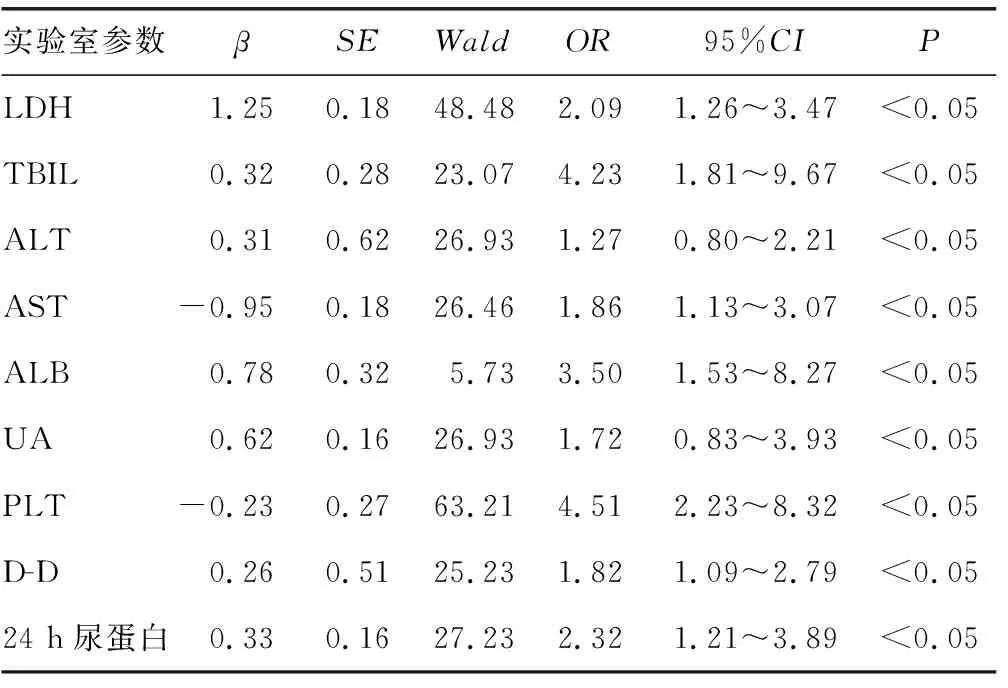
表4 两组实验室参数与HELLP 综合征的相关性分析
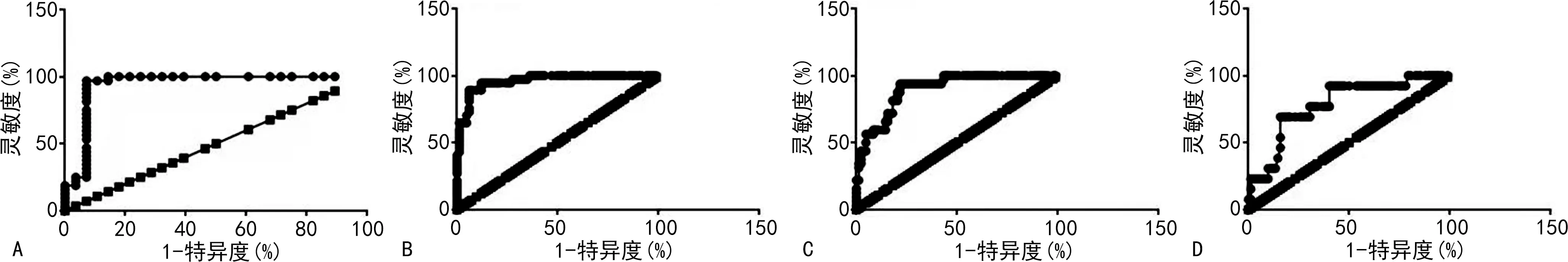
A.LDH;B.PLT;C.ALT;D.UA。
3 讨 论
HELLP综合征是妊娠期特有的严重并发症,临床表现具有多样性和非特异性。但是该病发病迅速呈进行性加重,如果不及时诊断和干预,将会导致母婴不良结局。因此,实验室参数在其诊断中发挥着重要作用[12-14]。HELLP综合征被认为是在PE的病理基础上发生了微血管溶血性贫血、PLT减少和肝转氨酶水平升高[15]。但是有12%~20%的HELLP综合征可能未出现高血压和蛋白尿[16]。而且,有产后发生的特征[1],这些现象至今不能清楚地解释HELLP综合征是PE的严重状态还是一种独立的疾病。
本研究发现,与SPE组比较,HELLP 综合征组患者Hb水平降低、LDH和TBIL水平显著升高,差异均有统计学意义(P<0.05),提示Hb、LDH和TBIL的表达水平可作为判断HELLP 综合征患者病情轻重的指标。红细胞变形、破裂, 继而引发微血管溶血性贫血是HELLP 综合征特征之一, LDH是诊断溶血的敏感指标,同时也是肝脏受损的指标。
HELLP 综合征诊断标准之一是血小板减少。本研究通过比较两组患者血小板参数差异,发现 HELLP 综合征组患者PLT较SPE组显著降低。FG也就是凝血因子I,是由肝脏产生的一种凝血因子,在人体的凝血过程中发挥着重要的生理作用。FG偏低,表明消耗增多,常见的原因有DIC。PT是反映外源性凝血功能的较敏感指标,PT延长,说明参与外源性凝血途径的凝血因子功能异常。D-D是纤维蛋白单体活化交联后,经纤溶酶水解的产物,可作为判断体内高凝状态和血栓形成的重要标志物之一。近年来,有许多研究发现FG水平降低和 D-D 水平升高可作为HELLP 综合征的标志物[17-18]。本研究发现,与SPE组比较,HELL综合征组患者PLT和FG水平降低,PT延长,而D-D 水平提高,提示HELLP综合征组患者存在凝血的异常,易引起DIC。
肝脏有合成蛋白质的功能,包括ALB。本研究发现,与SPE组比较,HELLP 综合征组患者ALB水平降低,而低的ALB通常伴有低蛋白血症,而本研究发现,HELLP综合征患者低蛋白血症发生率较高。ALT和AST是监测肝损伤的敏感指标。UA是嘌呤在肝脏代谢的最终产物,前期研究发现PE患者在妊娠10周就出现UA水平升高,高UA可诱发炎症、氧化应激和内皮功能障碍[19-21]。Cr和24 h尿蛋白是肾损伤的敏感指标。本研究中,与SPE组比较,这些指标在HELLP 综合征组患者中显著升高,表明已经累及肝脏和肾脏。提示HELLP 综合征存在更严重的肝肾损伤。
运用logistic回归模型将实验室参数与HELLP 综合征发生进行关联性分析,较低的PLT、 ALB水平和较高的LDH、AST、ALT、UA、TBIL、D-D、24 h尿蛋白水平是HELLP综合征发生的危险因素。ROC曲线AUC最大的为LDH、PLT、ALT和UA,提示这4个指标对HELLP综合征具有较好的诊断效能。临床上需要密切监测 LDH、PLT、ALT和UA水平,早期识别和及时干预HELLP综合征的发生,从而有效降低母婴并发症发生率。
HELLP综合征同时影响母婴结局。本研究显示,两组患者孕妇并发症如低蛋白血症、输血和DIC发生率有显著差异。HELLP综合征组围产儿出生低体重儿、新生儿肺炎和胎儿生长受限发生率均高于SPE组。因此分析HELLP综合征相关实验室参数,探究这些参数变化的特点和规律,对于改善母婴不良结局具有重要的临床价值。
总之,本研究发现HELLP综合征与SPE患者的实验室参数相比,差异均有统计学意义(P<0.05)。较低的PLT、ALB和较高的LDH、AST、ALT、UA、TBIL、D-D、24 h尿蛋白是HELLP综合征发生的危险因素,临床医务工作者特别要关注LDH、PLT、 ALT和UA这些参数的变化,对其进行动态监测,可早期识别HELLP综合征,从而改善母婴预后。
