Day 3非优质胚胎的新鲜周期不同时期单胚胎移植妊娠结局比较
2022-07-17潘璠季悦王沛青徐何荣王珊珊
潘璠,季悦,王沛青,徐何荣,王珊珊
(南京大学医学院附属鼓楼医院 生殖医学和妇产医学中心,南京 210008)
单胚胎移植(single embryo transfer,SET)在稳定妊娠率的同时可以降低多胎率,是辅助生殖技术(ART)未来的发展趋势[1]。SET的重点在于对移植胚胎的评估与选择,胚胎的种植潜能与其发育速度及其他形态学特征密切相关[2]。然而在临床诊疗过程中,可能出现部分患者Day 3胚胎质量均为非优质、发育潜能欠佳的情况。如何有效利用这些非优质胚胎获得较为理想的妊娠结局引起生殖科医生的关注。
囊胚移植因其高种植率的优势已受到广泛关注。文献报道,囊胚培养作为优选胚胎的方式之一,能在非优质胚胎中筛选出发育潜能稍好的胚胎,因此可以提高种植率[3-4]。而另有研究指出,囊胚培养并不能提高患者的累积临床妊娠率和非优质胚胎的利用率,反而还可能降低卵子利用率[5-7]。因此结论不一致。
本研究旨在探讨对于新鲜周期SET患者,当Day 3全部为非优质胚胎时,如何选择合适的移植时期以获得更好的妊娠结局,为胚胎移植策略提供新思路。
资料与方法
一、研究对象及分组
选择2015年1月至2020年12月在南京大学医学院附属鼓楼医院生殖医学科接受常规体外受精(IVF)或卵胞浆内单精子注射(ICSI)的不孕症患者527 例。
纳入标准:(1)年龄<40 岁;(2)周期数≤2个;(3)患者Day 3胚胎均为非优质胚胎;(4)患者为自愿进行SET或身高<150 cm、体重<40 kg、有双胎不良孕产史、疤痕子宫、宫颈机能不全等符合SET指征的人群;(5)移植前子宫内膜厚度>8 mm。
排除标准:(1)可能影响胚胎种植的因素,如子宫内膜异位症、子宫肌瘤等;(2)胚胎植入前遗传学检测(PGT)周期/供卵周期。
根据患者意愿选择移植时期,139例患者选择 Day 3单卵裂期胚胎移植(single cleavage transfer,SCT),纳入SCT组;388例患者选择Day 5单囊胚移植(single blastocyst transfer,SBT),其中83例养成并移植囊胚,纳入SBT组,305 例未养成囊胚而放弃移植。再按年龄将SCT组和SBT组分别分为两个亚组,≤35岁SCT组(n=124)和36~39 岁SCT组(n=15);≤35岁SBT组(n=75)和36~39 岁SBT组(n=8)。治疗前,患者均签署知情同意书。
本研究经南京大学医学院附属鼓楼医院伦理委员会审批同意。
二、研究方法
1.控制性促排卵与取卵:促排卵过程按照本中心常规流程进行,根据患者自身情况采用常规促排卵方案,包括长方案、微刺激和拮抗剂方案、超长方案。B超下监测卵泡生长发育情况,待优势卵泡直径≥18 mm时,注射HCG扳机,约36 h后经阴道B超引导下穿刺卵泡获卵。将获得的卵冠丘复合物(OCCC)经Gamete液(Vitrolife,瑞典)洗涤后放置于过夜预温平衡后的IVF序贯培养液(Vitrolife,瑞典)培养皿中。
2.受精与胚胎培养:根据患者取卵当日精子情况,选用常规IVF或ICSI受精。IVF方案中,取卵3 h后,加入精子悬液,按照精:卵100 000∶1的比例共孵育5 h,采用机械法剥离颗粒细胞,将受精卵转入G1序贯培养液(Vitrolife,瑞典)中在37 ℃、6% CO2、5% O2培养环境下进行胚胎体外培养。ICSI方案中,取卵3 h后,采用透明质酸酶剥脱颗粒细胞,培养1 h后行卵胞质内单精子注射,洗涤后同样转入G1序贯培养液(Vitrolife,瑞典)中培养。培养至Day 3进行卵裂胚评估,再将需继续培养的胚胎转移至G2序贯培养液(Vitrolife,瑞典)中,培养至Day 5进行囊胚评估。
3.胚胎评估:本研究根据伊斯坦布尔共识[8]进行胚胎评估,所有移植胚胎均为2PN来源。Day 3评估胚胎卵裂球数目、形态以及碎片比例,将其分为Ⅰ~Ⅳ级胚胎,其中7~12细胞的Ⅰ、Ⅱ级胚胎定义为优质胚胎,其余为形态学非优质胚胎。Day 3为2~3细胞及碎片≥50%的胚胎不在研究范围内。囊胚评估依据Gardner囊胚评分系统[9],对囊胚腔扩张程度、内细胞团以及滋养细胞层的质量进行评分,评分≥Ⅰ期视为可移植囊胚(不包含内细胞团及滋养细胞层评分均为C的囊胚),评分≥3BB为优质囊胚。
4.移植与妊娠结局判断标准:根据患者意愿及身体情况,行Day 3 SCT或Day 5 SBT。移植后常规进行黄体支持,14 d后检测患者空腹外周血,血β-HCG>5 U/L为HCG阳性;移植4~6 周后行阴道B超检查,若见孕囊和胎心则为临床妊娠。
定期对患者身体情况和妊娠结局进行电话随访。记录并计算临床妊娠率、流产率、活产率、平均孕周、新生儿体重及出生缺陷发生率。
三、统计学方法

结 果
一、患者基本资料比较
本研究共纳入单胚胎移植222个周期。其中Day 3单卵裂期胚胎移植(SCT组)139周期,Day 5单囊胚移植(SBT组)83周期。两组患者间年龄、不孕年限、体质量指数(BMI)、基础卵泡刺激素(bFSH)水平、促性腺激素(Gn)天数、Gn用量和移植前内膜厚度比较,均无统计学差异(P>0.05)(表1)。

二、患者临床妊娠结局比较
SCT组的临床妊娠率和活产率与SBT组相比有增高的趋势,流产率有降低的趋势,但均无统计学差异(P>0.05);两组间平均孕周及新生儿出生体重均无统计学差异(P>0.05);两组均无新生儿出生缺陷(表2)。
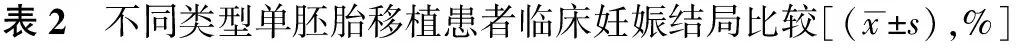
在选择SBT方案的388例患者中,养成囊胚83例,未养成囊胚而放弃移植305 例,周期取消率为78.61%(305/388);共858枚胚胎培养囊胚,Day 5形成囊胚92枚,囊胚形成率10.72%(92/858);Day 5形成优质囊胚7枚,优质囊胚形成率0.82%(7/858)。
三、不同年龄段患者妊娠结局比较
按年龄将SCT组和SBT组分别分为两个亚组:≤35岁SCT组(n=124)和36~39岁SCT组(n=15);≤35岁SBT组(n=75)和36~39 岁SBT组(n=8)。随着年龄增加,SCT组与SBT组均呈现出临床妊娠率及活产率降低、流产率增高的趋势,但均无统计学差异(P>0.05)。同一年龄段中,SCT组与SBT组比较,临床妊娠率及活产率有增高的趋势、流产率有降低的趋势,但均无统计学差异(P>0.05)(表3)。

四、移植的囊胚质量对妊娠结局的影响
随着移植Day 5囊胚质量的提高,患者临床妊娠率和活产率随之增高。相比于移植Ⅰ期囊胚,移植Ⅳ期囊胚患者的临床妊娠率和活产率均显著提高(P<0.05)(表4)。
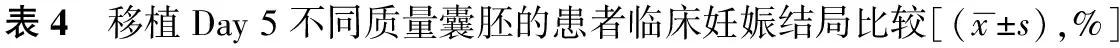
讨 论
囊胚培养可筛选出种植潜能较高的胚胎,使胚胎和子宫内膜的同步性更好[10],所以近年来越来越多的生殖中心采取将Day 3胚胎继续培养至Day 5囊胚移植的策略。但是囊胚移植也有不可忽视的隐患,如周期取消率显著增高、早产的风险增加、单卵双胎比例提高、性别比失衡等[11]。因此,对于单胚胎移植(SET)周期中Day 3胚胎均为非优质胚胎的患者,选择合适的移植时期尤为关键。本研究结果显示,此类患者新鲜周期单囊胚移植(SBT)的妊娠结局与单卵裂胚移植(SCT)相比没有显著差异,且囊胚培养导致周期取消率增加。因此,对于这类患者较早移植可能是更为可靠的移植策略。
囊胚培养的首要风险在于患者可能由于无囊胚形成而取消周期,对于Day 3均为非优质胚胎的患者而言更为显著。有Meta分析指出,囊胚移植的周期取消率显著高于卵裂裂胚移植,而累积活产率无显著差异[12-13]。本研究结果显示,SBT组的活产率与SCT组相比无显著差异(26.51% vs. 30.22%),但选择SBT的患者周期取消率高达78.61%,与文献相符。这有可能是因为本研究中的Day 3胚胎均为非优质胚胎,不利于囊胚形成。有研究发现,卵裂胚的质量与囊胚形成率密切相关,当卵裂胚<7细胞、碎片比例>10%时,囊胚形成率及优质囊胚形成率显著降低[14-15]。推测原因可能是细胞数少的胚胎发育潜能较低,而碎片使细胞体积减少,干扰了细胞间的连接与融合,抑制了囊胚腔的形成[16-18]。本研究中,选择SBT的患者囊胚形成率仅为10.72%,说明这部分患者极有可能面临无囊胚可用而取消周期的风险。在这种情况下,选择继续囊胚培养可能会加重患者的心理压力,因此移植时期的选择应更加慎重。
囊胚培养技术通过对胚胎发育潜能进一步筛选,获得优质胚胎移植以提高临床妊娠率。有研究证实部分Day 3非优质胚胎仍具有一定发育潜能,可以形成优质囊胚并最终获得活产[19]。本研究中移植Ⅳ期囊胚患者的活产率达54.55%,与文献结果一致,说明对于Day 3无优质胚胎的患者,进行囊胚培养后若能形成高质量囊胚,则可获得较好的妊娠结局。但不可忽略的一点是非优质胚胎形成高质量囊胚的概率较低,本研究中选择SBT方案的患者优质囊胚形成率仅0.82%,大部分患者移植囊胚均为早期囊胚(Ⅰ~Ⅱ期)。而随着Day 5移植囊胚质量下降,患者临床妊娠率和活产率也有下降趋势,Ⅰ期囊胚移植组的临床妊娠率(25.00% vs. 63.64%)和活产率(19.44% vs. 54.55%)显著低于Ⅳ期囊胚移植组(P<0.05),这与詹少泉等[20]的研究结果相符。可能因为Ⅰ期囊胚发育速度较慢,导致胚胎与子宫内膜不同步而种植失败。
自然流产是临床妊娠中主要的并发症,ART中自然流产率约为10%~20%[21]。本研究结果表明,非优质胚胎患者SCT的流产率为17.65%,而SBT流产率为24.14%,略高于正常水平,这可能与移植囊胚的非整倍性有关[22]。Minasi等[23]研究发现,囊胚的整倍性与其扩张程度相关,与Ⅴ~Ⅵ期囊胚相比,Ⅰ~Ⅱ期囊胚为非整倍体的概率显著提高(P=0.026)。考虑到本研究中大部分SBT周期移植的为Ⅰ~Ⅱ期囊胚,推测其中非整倍体囊胚比例较高,可能导致流产率增加。另外,延长体外培养时间,也可能会导致囊胚滋养层细胞的表观遗传学变化,增加基因表达错误概率[24-25]。同时,年龄也是流产率升高的影响因素之一[26]。本研究中,随着年龄增长,患者的流产率有增高的趋势。这可能是由于高龄患者子宫内膜容受性降低,胚胎染色体异常率较高,导致流产率增加[27]。因此,在Day 3将非优质胚胎植入母体,缩短体外培养时间,可能更有利于胚胎发育与种植。
综上所述,对于Day 3均为非优质胚胎的患者,新鲜周期行单胚胎移植时,单囊胚移植与单卵裂期胚胎移植相比妊娠结局无明显差异,但周期取消率显著增加。因此,建议此类患者选择Day 3单卵裂期胚胎移植,可能获得更好的妊娠结局。本研究为单中心回顾性研究,样本量较少,且不同中心对于非优质胚胎的定义不同,可能会影响结果,因此需进一步扩大样本量开展多中心随机对照研究来进一步研究论证。
