无创通气治疗老年COPD伴睡眠障碍的效果及对患者睡眠质量的影响
2022-07-15岑坚兴梁守敬郑普光
岑坚兴 梁守敬 郑普光
(恩平市人民医院,恩平,529400)
慢性阻塞性肺疾病(Chronic Ohstructive Pulmonary Diseases,COPD)属于慢性呼吸系统疾病,伴有慢性咳嗽、咳痰、呼吸困难等临床表现,对患者呼吸功能和夜间睡眠质量有较大的影响[1]。老年COPD患者普遍伴有睡眠障碍,常见睡眠障碍包括失眠和白天过度嗜睡等,其诱发因素包括焦虑、抑郁、夜间血氧不足、睡眠呼吸暂停等,若未及时干预,可能继发多种心理或躯体疾病,严重损害患者身心健康。有文献显示,无创通气对改善COPD患者的睡眠障碍、纠正睡眠结构紊乱效果较好,是阻塞性睡眠呼吸暂停的主要治疗方式之一[2]。基于此,我们选取60例慢性阻塞性肺疾病(COPD)伴睡眠障碍患者为研究对象,观察无创通气治疗老年COPD伴睡眠障碍的效果及对睡眠质量的影响,现报道如下。
1 资料与方法
1.1 一般资料 选取2020年1月至2021年6月恩平市人民医院收治的老年COPD伴睡眠障碍患者60例作为研究对象,按入院顺序随机分为对照组和观察组,每组30例。对照组中男20例,女10例,年龄60~85岁,平均年龄(72.52±1.40)岁,观察组中男19例,女11例,年龄60~86岁,平均年龄(73.15±1.64)岁。一般资料经统计学分析,差异无统计学意义(P>0.05),具有可比性。本研究经我院医学伦理委员会审批通过。
1.2 纳入标准 1)符合《慢性阻塞性肺疾病诊治指南》[3]中COPD诊断标准者;2)符合《阻塞性睡眠呼吸暂停低通气综合征诊治指南(草案)》[4]中睡眠障碍诊断标准者;3)符合无创正压通气适应证者。
1.3 排除标准 1)合并艾滋病等严重传染性疾病者;2)合并其他严重疾病者;3)伴有认知功能障碍、意识障碍者。
1.4 治疗方法 对照组采用常规治疗,即予以患者吸氧、平喘、解痉、抗感染及营养支持等基础治疗。在此基础上,观察组采用无创正压通气治疗,应用呼吸机(美国飞利浦伟康公司,型号:ASJB-0232)持续气道正压通气,CPAP模式,各参数根据患者实际病情及耐受程度逐步调整,潮气量8~10 mL/kg,氧流量1~4L/min,可根据氧分压适当调整,频率12~20次/min,呼气压初始值为2 cm H2O,后逐步调整至适宜,吸气压初始范围为4~6 cm H2O,后逐步调整为8~16 cm H2O,总通气时间控制在24~72 h。
1.5 观察指标 1)治疗效果。显效:气喘、咳嗽等症状明显改善,睡眠障碍次数减少>70%;有效:气喘、咳嗽等症状有所好转,睡眠障碍次数减少>25%,但不足70%;无效:未达到上述标准。总有效率=(显效+有效)例数/总例数×100%。2)睡眠质量。治疗后,采用匹兹堡睡眠质量评估量表(Pittsburgh Sleep Quality Index,PSQI)进行评估2组患者的睡眠质量,该量表包括睡眠障碍、安眠药物、睡眠时间、睡眠效率、睡眠潜伏期、主观睡眠质量和日间功能等7项评分,每项0~3分,总共21分,分数越高则患者睡眠质量越差。3)炎症指标改善情况。治疗前后,分别采用抽取患者3 mL清晨空腹外周静脉血,检测血清C-反应蛋白(C-reactive Protein,CRP)和白细胞(White Blood Cell,WBC)。4)不良反应。观察并统计2组患者治疗期间有无出现面部充血、胃肠胀气、器官衰竭和死亡等不良反应。

2 结果
2.1 2组患者临床疗效比较 观察组治疗总有效率为93.33%,对照组总有效率为80.00%,2组比较差异有统计学意义(P<0.05)。见表1。

表1 2组患者临床疗效比较[例(%)]
2.2 2组患者PSQI评分比较 治疗后,观察组PSQI各项评分均低于对照组,2组比较差异均有统计学意义(均P<0.05)。见表2。
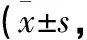
表2 2组患者PSQI评分比较分)
2.3 2组患者治疗前后炎症指标比较 治疗前,2组患者CRP和WBC水平比较,差异无统计学意义(P>0.05);治疗2 d及治疗5 d后,2组患者CRP和WBC水平均降低,且观察组低于对照组,2组比较差异均有统计学意义(均P<0.05)。见表3。

表3 2组患者治疗前后炎症指标比较
2.4 2组患者不良反应发生率比较 观察组不良反应发生率为16.67%(5/30),对照组不良反应发生率为10.00%(3/30),2组比较差异无统计学意义(P>0.05)。
3 讨论
目前,COPD的发病机制尚未完全阐明,多数学者认为该疾病主要由肺部有害颗粒引起的异常炎症反应所致,其病理特征以气道炎症为主,而气道炎症反应主要与炎症细胞及其分泌的炎症介质相互影响、相互诱导密切相关,如CRP、WBC等炎症指标,将加重患者病情[5]。郭峰等[6]学者同样认为,COPD患者体内的炎症介质表达增加,将诱发呼吸系统支气管化脓性炎症发作,导致患者支气管管腔被脓性物质堵塞,从而引起肺部呼吸功能障碍,随着疾病进展,患者可能出现呼吸衰竭症状,危及生命。本研究结果显示,治疗后,2组患者CRP和WBC水平均有所降低,且观察组低于对照组,提示无创通气治疗可有效改善COPD伴睡眠障碍患者炎症反应,有利于疾病进展的控制。
COPD是一种慢性呼吸系统疾病,具有较高的发病率和死亡率。据报道,我国COPD在40岁及以上群体中的发病率高达8.2%,对患者生命安全存在严重威胁[7]。罗政等[8]学者研究指出,COPD患者睡眠期间,可能受膈肌上移,体位改变等因素影响出现低通气和吸气流速受限等现象,并且出现不同程度的高碳酸血症、低氧血症等情况,从而诱发睡眠障碍,导致反复觉醒,睡眠质量不佳。本研究中,观察组应用无创通气后,睡眠障碍、安眠药物、睡眠时间、睡眠效率、睡眠潜伏期、主观睡眠质量和日间功能等PSQI评分均低于对照组,与周小卿[9]研究结果相符。分析原因可知,单纯的氧气治疗虽可改善患者通气功能,但将阻碍低氧状态兴奋刺激呼吸中枢神经,从而引起呼吸抑制,导致患者在睡眠过程中出现或加重呼吸暂停症状,进而加重其睡眠障碍[10]。无创通气治疗无需建立人工气道,通过正压通气减轻或解除患者上气道阻塞,增加气道和肺泡内压,从而对通气/血流比例进行有效调节,减少患者呼吸做功和氧耗量,继而缓解其不同程度的呼吸性酸中毒,避免发生低通气和呼吸暂停等不良事件[11-12]。
本研究通过无创通气对老年COPD伴睡眠障碍患者进行治疗,结果显示,观察组患者治疗总有效率优于对照组,且观察组不良事件发生率(16.67%)与对照组(10.00%)比较,差异无统计学意义(P>0.05),提示老年COPD患者经无创通气治疗后,其肺功能得到明显改善,且不良反应较少。分析原因可知,无创通气利用一定压力辅助患者呼吸,可改善患者呼吸系统顺应性,增强呼吸肌收缩力,缓解呼吸肌疲劳,从而提高肺通气功能。罗晨[13]同样指出,无创通气治疗可增加患者功能残气量,促进肺泡气体与血液交换,从而将过量的二氧化碳进行排出,可有效缓解患者呼吸困难、咳嗽等症状。
综上所述,老年COPD伴睡眠障碍患者经过无创通气治疗后,可明显提高睡眠质量,改善肺功能,疗效显著,值得临床推广应用。
