2型糖尿病患者外周血中性粒细胞/淋巴细胞比值和血小板/淋巴细胞比值与尿白蛋白/肌酐比值的相关性研究
2022-07-14陆明刘方平任启飞刘帅
陆明,刘方平,任启飞,刘帅
我国最新流行病学调查显示,18岁以上成年人群糖尿病(diabetes mellitus,DM)患病率为12.8%[1]。糖尿病肾脏病(diabetic kidney disease,DKD)是DM的主要微血管并发症之一,美国DM患者中有26.2%并发DKD[2]。一项样本量为79 364名2型糖尿病(type 2 diabetes mellitus,T2DM)患者的荟萃分析结果显示,我国T2DM患者中DKD的患病率为21.8%[3]。目前虽然DKD发病机制尚未完全阐明,但炎症反应在其发生发展中发挥着重要作用[4]。中性粒细胞/淋巴细胞比值(neutrophil-to-lymphocyte,NLR)和血小板/淋巴细胞比值(platelet-to-lymphocyte,PLR)作为近年来新兴的炎症性生物学指标,可以稳定地反映机体的炎症状态[5]。尿白蛋白/肌酐比值(urinary albumin-to-creatinine ratio,UACR)因可准确反映尿白蛋白的排泄状况,故作为DKD筛查与诊断的指标之一[6]。UACR的升高不仅提示肾损害,亦反映血管内皮功能的损害[7],UACR也是DKD临床分期的主要指标之一。本研究拟采用横断面研究方法分析外周血炎症性指标NLR、PLR与UACR的相关性,以期评估这两项简易的炎症性指标对DKD的辅助诊断与疾病进展预测的意义和价值。
1 资料与方法
1.1 一般资料 选取2021年4月—2021年11月蚌埠市第二人民医院内分泌科住院治疗的T2DM患者85例,其中男50例,女35例;年龄(64.05±9.56)岁。研究对象纳入标准:符合1999年世界卫生组织(WHO)T2DM诊断标准[8]且年龄>18岁。排除标准:(1)糖尿病急性并发症;(2)急性感染性疾病;(3)急性心力衰竭;(4)脑血管疾病急性期;(5)血液系统疾病;(6)严重肝肾功能障碍;(7)风湿结缔组织疾病活动期;(8)近半年内服用糖皮质激素、免疫抑制剂、肾毒性药物等。根据UACR水平将研究对象分为3组:正常白蛋白尿组(<30 mg/g)32例、微量白蛋白尿组(30~299 mg/g)31例,大量白蛋白尿组(≥300 mg/g)22例。
1.2 方法
1.2.1 资料收集 记录患者的性别、年龄、DM病程以及是否有吸烟史,测量收缩压(SBP)、舒张压(DBP)、身高、体质量,并计算体质量指数(BMI)=体质量/身高2。
1.2.2 指标测量 患者晚餐后禁食8~10 h,次日清晨空腹下采静脉血。全自动血液分析仪测定血常规,并计算NLR(中性粒细胞/淋巴细胞)与PLR(血小板计数/淋巴细胞)。全自动生化分析仪测定空腹血糖(FBG)、总胆固醇(TC)、低密度脂蛋白胆固醇(LDL-C)、高密度脂蛋白胆固醇(HDL-C)、肌酐(Cr)。全自动糖化血红蛋白仪(高效液相色谱法)测定糖化血红蛋白(HbA1c)。依据《中国糖尿病肾脏病防治指南(2021版)》[6]推荐使用慢性肾脏病流行病学合作研究(chronic kidney disease epidemiology collaboration,CKD-EPI)公式计算估算肾小球滤过率(eGFR)[9]。
1.2.3 UACR检测 留取晨清洁中段尿,全自动生化仪测定尿白蛋白和尿肌酐,并计算UACR。

2 结果
2.1 3组患者一般资料比较 3组患者性别、糖尿病病程、吸烟、BMI、舒张压、空腹血糖、糖化血红蛋白、总胆固醇、高密度脂蛋白胆固醇和低密度脂蛋白胆固醇水平比较差异均无统计学意义(P<0.05);3组患者年龄、收缩压、肾小球滤过率(eGFR)比较差异有统计学意义(P<0.05);组间两两比较结果显示,大量白蛋白尿组和微量蛋白尿组患者年龄、收缩压均高于正常蛋白尿组,eGFR低于正常蛋白尿组,且大量蛋白尿组收缩压高于微量蛋白尿组,eGFR低于微量蛋白尿组,差异均有统计学意义(P<0.05)。见表1。
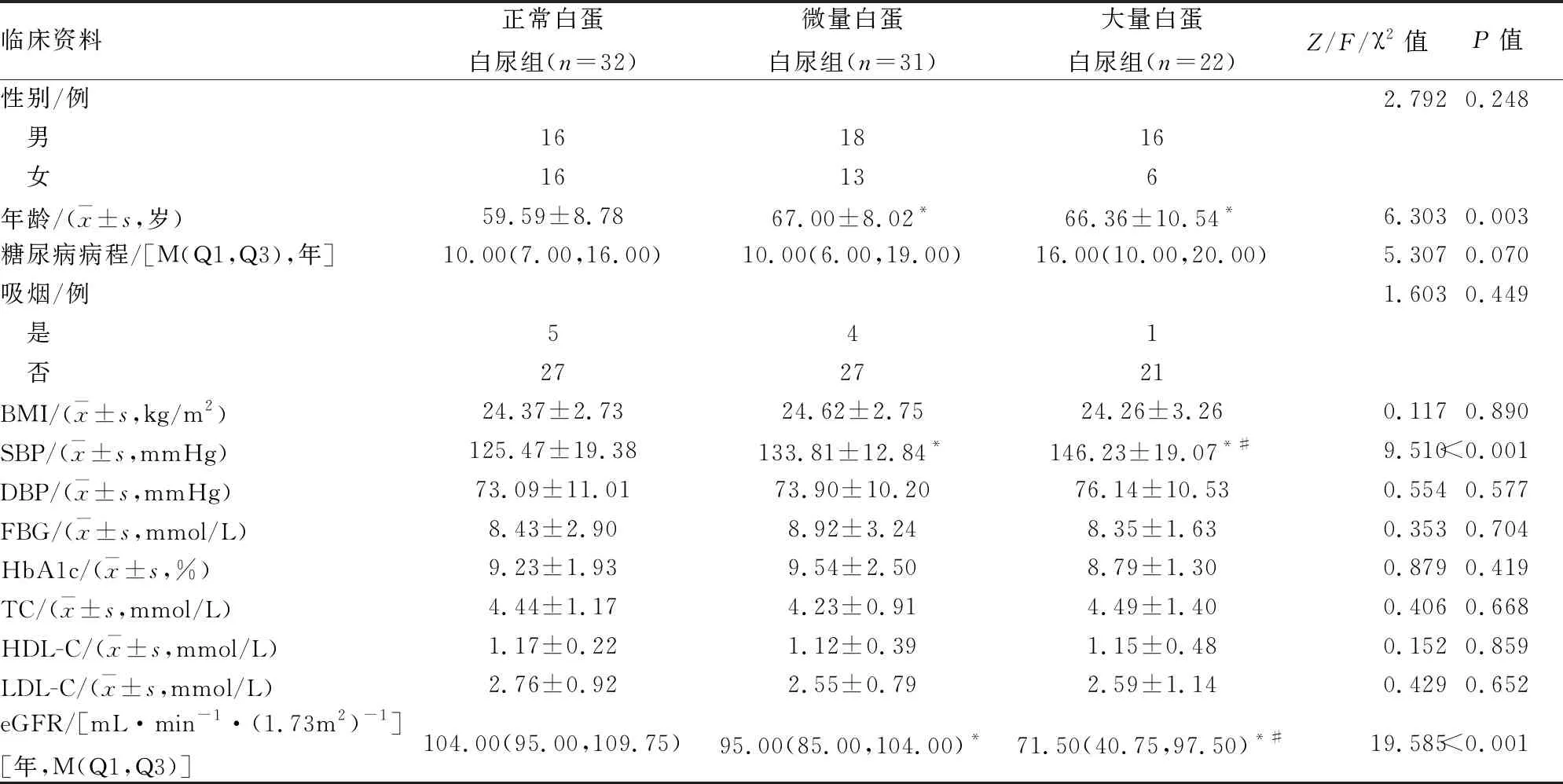
表1 3组患者一般资料比较
2.2 3组患者NLR及PLR水平比较 大量白蛋白尿组和微量白蛋白尿组NLR水平高于正常白蛋白尿组(P<0.05),而微量白蛋白尿组和正常白蛋白尿组NLR水平比较差异无统计学意义(P>0.05);大量白蛋白尿组PLR水平高于正常白蛋白尿组(P<0.05),而大量白蛋白尿组与微量白蛋白尿组间、微量白蛋白尿组与正常白蛋白尿组间PLR水平比较差异均无统计学意义P>0.05。见表2。

表2 3组患者NLR及PLR水平比较
2.3 NLR和PLR与UACR的相关性分析 Spearman相关性分析结果显示UACR水平与NLR(rs=0.595,P<0.001)和PLR(rs=0.333,P=0.002)水平呈正相关,差异均有统计学意义(P<0.005)。
2.4 影响T2DM患者UACR水平的多因素Logistic回归分析 以T2DM患者UACR水平为因变量,年龄、SBP、eGFR、NLR、PLR为自变量,纳入多分类Logistic回归模型,结果显示,SBP、NLR高水平为影响大量蛋白尿组和微量蛋白尿组患者UACR高水平的危险因素,低eGFR水平为影响大量白蛋白尿组患者UACR高水平的危险因素。见表3。

表3 影响T2DM患者UACR水平的多因素Logistic回归分析
3 讨论
DM已成为我国CKD的主要病因[10]。全球性多中心研究表明由DM导致的终末期肾病已从2000年的22.1%增加至2015年的31.3%[11]。DKD是由于慢性高血糖所致的肾脏损伤,以持续性白蛋白尿和/或肾小球滤过率进行性下降为主要临床特征。DKD发病机制复杂,包括血流动力学改变与非血流动力学机制,其中肾小球高内压与高滤过血流动力学改变是DKD早期主要病理生理变化,这种变化通过激活下游炎症反应与纤维化,进而导致肾小球与肾小管损伤[12]。DM患者的代谢紊乱亦会通过激活多元醇、蛋白激酶C、氨基己糖、氧化应激、糖基化终产物、炎症反应等非血流动力学途径造成肾组织损伤,故炎症反应在DKD的发生及推动其进展中发挥着重要作用[13]。
中性粒细胞主要参与非特异性炎症,淋巴细胞介导免疫调节通路。炎症状态下中性粒细胞释放血小板趋化因子和血小板活化因子,活化血小板和增加血管壁通透性,活化的血小板会趋化中性粒细胞迁移,并进一步刺激其释放更多的炎症递质,加剧炎症反应。NLR结合了中性粒细胞的免疫激活和淋巴细胞的免疫调节作用,PLR可敏感地反映血小板与淋巴细胞的平衡,故NLR与PLR在临床上可以客观地评估全身炎症状态[14-15],且具有检测方法简单、经济、易获得及结果数据稳定性、可重复性的特点。尿白蛋白排泄量持续性增多是肾脏早期损伤的重要指标之一,尿白蛋白排泄率(urine albumin excretion rate,UAER)是反映尿白蛋白排泄量的标准方法,但因需要收集24 h尿,所以不仅会出现收集后测量总尿量数据的变化导致检测结果的变异,同时保存尿样本、添加防腐剂、收集时间长等操作繁琐从而降低患者的依从性,尿肌酐的测定也会受排尿量与患者肾小球滤过率等因素影响。而UACR将两者结合在一起,具有简单、准确、快速以及不受时间限制的优势。UACR不仅反映尿白蛋白的排泄量,且为肾功能减退、心血管事件及全因死亡风险的独立危险因素[16]。
本研究结果显示大量白蛋白尿组与微量白蛋白尿组T2DM患者的年龄、SBP较正常白蛋白尿组增高,这也进一步证实增龄与血压的增高将加重肾脏的损伤,而最为突出的是大量白蛋白尿组的eGFR分别较正常白蛋白尿组、微量白蛋白尿组均显著性降低,说明大量白蛋白尿的T2DM患者肾功能损伤程度可能更为严重。但国内赵文惠等[17]研究表明T2DM患者尿白蛋白排泄量与eGFR下降之间无相关性,究其原因可能为,该研究为基于社区人群中T2DM患者进行的临床流行病学调查,而本研究对象为住院的T2DM患者,病情复杂、合并症多,入院偏移可能造成研究结果的差异性。本研究证实UACR水平与NLR、PLR水平呈正相关,随着尿白蛋白排泄量的增加NLR与PLR的水平也逐步升高。这与吴苏等[18]研究结果一致。其具体发病机制为T2DM患者高血糖状态通过促进炎症因子表达增高,引起肾小球系膜扩张、肾小球硬化、增加血管内皮细胞通透性以及触发肾小管-间质纤维化,进而使得尿白蛋白排泄量增高。多分类Logistic回归分析亦发现,SBP、NLR高水平为影响大量蛋白尿组和微量蛋白尿组患者UACR高水平的危险因素,低eGFR水平为影响大量白蛋白尿组患者UACR高水平的危险因素。与IL-6、TNF-α、单核细胞趋化蛋白-1(monocyttractant protein-1,MCP-1)、细胞间黏附分子-1(intercellular adhesion molecule-1,ICAM-1)等炎症性因子一样,作为炎症性指标的NLR、PLR也与DM患者肾脏损伤密切相关,进一步说明炎症反应是DKD发生发展的重要机制[13],同时血压的增高既是T2DM患者早期肾损伤的预测因素又是加重疾病进展的重要因素之一。相对于PLR,NLR与T2DM患者尿白蛋白的排泄量之间关联性要更强。由于本研究样本量有限,故未绘制受试者工作特征曲线(ROC)以评估NLR、PLR对DKD的预测能力。
综上所述,虽然白蛋白尿的出现是DM患者肾脏损伤的早期征兆,且对DM患者肾功能的下降和心血管事件的发生具有预测价值。但临床上仍有相当一部分DKD患者eGFR已经下降,而尿白蛋白在正常范围内,为正常白蛋白尿DKD[19],并且尿白蛋白的排泄率会受到短期内的应激、血糖和血压的显著性升高及运动量等因素的影响,所以随机UACR的检测对筛查、诊断DKD,以及评估患者肾脏损伤的严重程度存在一定的局限性,因此为尽早地诊断DKD、评估病情严重程度和预测病情进展,寻找新型的生物学标志物具有重要的临床意义。外周血NLR、PLR作为炎症性指标可以敏感地反映T2DM患者早期肾脏损伤以及严重程度,在临床中可以很好地补充UACR在诊断与评估DKD的不足。同时又相对其他炎症性指标,外周血NLR、PLR更易获得、且简单经济,故在大样本DM人群中识别和筛查DKD有着广阔的临床应用价值。
