超声诊断乳腺癌腋窝淋巴结转移的临床价值及影像学特征
2022-07-09李明
李明
乳腺癌是女性最常见的恶性肿瘤之一,近年来,其致死率有上升趋势[1],对患者生活质量和家庭关系产生较大的影响。研究显示[2],随着病程进展,该病出现腋窝淋巴结转移的风险较高,应及时发现病灶,并将其切除,提升治疗效率,降低复发风险。目前乳腺癌主要采用影像学方法进行诊断,相对于传统触诊方式,优势明显,能获取到病灶位置的相关信息,且图像清晰准确,降低诊断难度。本次研究分析了超声诊断乳腺癌腋窝淋巴结转移的价值,具体内容如下。
1 资料与方法
1.1 一般资料 选取2019 年1 月~2020 年12 月本院收治的60 例乳腺癌腋窝淋巴结转移患者作为研究对象,年龄27~73 岁,平均年龄(49.6±5.8)岁。纳入标准:所选患者触诊发现乳腺肿块,存在乳头溢液等表现;病理学确诊为乳腺癌腋窝淋巴结转移。排除标准:重要器官功能损伤;无沟通能力;精神异常。
1.2 方法 对患者腋窝淋巴结的位置、大小、硬度等先进行触诊分析,然后使用超声诊断仪进行检查,探头频率为7.5 MHz,患者为仰卧位,双手上抬,显露出检查部位,对腋窝、锁骨上下区等进行多切面扫描,观察检查区淋巴结情况,分析其形态、边界、内部回声等情况,确定血流分布和血管之间的关系,测量淋巴结的大小、淋巴结的纵径等,计算淋巴结内及周边动脉的阻力指数,收集到相关信息。
1.3 观察指标及判定标准 分析患者的超声诊断结果及超声影像学特征(血流分布与皮质形态)。淋巴结未转移超声诊断标准:靶环状淋巴结,皮质规整,厚度≤0.3 cm。淋巴结转移超声诊断标准:皮质有增厚表现,增厚>0.3 cm,发现偏心状淋巴结,局部增厚表现,增厚>0.3 cm,淋巴结为低回声,淋巴结门结构消失。对病灶的血流情况进行分析,血流分布包括周边型、散在型、淋巴门型、混合型。周边型:血流信号主要在淋巴结周边分布;散在型:血流信号在淋巴内为点状、条状分散,走形紊乱,粗细不等的点条状血流信号,多分布在淋巴结周围;淋巴门型:淋巴结髓质内有丰富血管,血流信号以淋巴门中心向结内放射状形式分布;混合型:至少存在两项超声表现。皮质形态包括偏心增厚型、向心增厚型、狭窄型。其中偏心增厚型:超声表现低回声时,皮质为不对称增厚,高回声时,淋巴门为偏心分布;向心增厚型:超声表现低回声时,皮质对称增厚,高回声时,淋巴门处于一侧中央;狭窄型:超声表现低回声时,皮质为狭窄的C 型,高回声为淋巴门处于一侧中央。
2 结果
2.1 超声诊断结果 60 例乳腺癌腋窝淋巴结转移患者经超声诊断淋巴结转移57 例,淋巴结未转移3 例,诊断准确率为95.00%(57/60)。见表1。
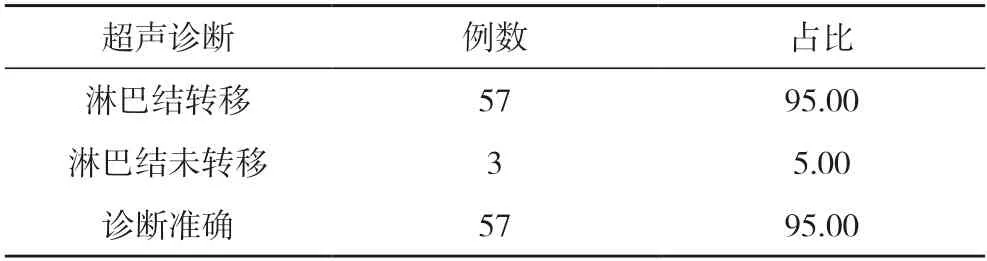
表1 超声诊断结果分析(n,%,n=60)
2.2 超声影像学特征分析 60 例腋窝淋巴结转移患者的血流分布:周边型为30 例、占比为50.00%(30/60),散在型12 例、占比为20.00%(12/60),淋巴门型8 例、占比为13.33%(8/60),混合型10 例、占比为16.67%(10/60);皮质形态:偏心增厚型36 例、占比为60.00%(36/60),向心增厚型12 例、占比为20.00%(12/60),狭窄型12 例、占比为20.00%(12/60)。见表2。
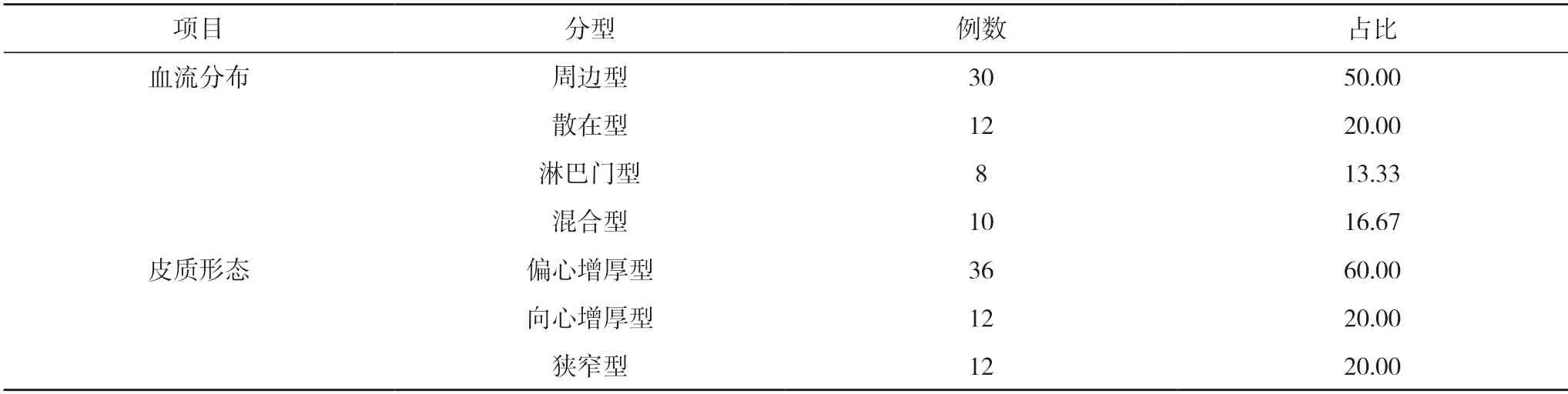
表2 超声影像学特征分析(n,%,n=60)
3 讨论
乳腺癌是女性比较常见的恶性肿瘤,该病发病初期症状并不明显,患者存在肿块等轻微表现,与乳腺增生比较相似[3]。随着病程进展治疗难度显著上升,严重影响患者预后生活质量,因此,应重视早期诊断和治疗。研究显示[4],乳腺癌患者癌细胞转移和扩散风险较高,尤其是腋窝淋巴结位置,出现转移后,对患者生命安全威胁较大。
在乳腺癌腋窝淋巴结转移诊断中,触诊是最常用的方法[5],在检查浅表淋巴结转移中具有重要作用,但该方法诊断准确度不足,与医师个人能力和经验密切相关。同时,若患者转移淋巴结较小,或受部位、皮肤与淋巴结之间的脂肪层等因素影响,则容易导致诊断出现漏诊和误诊情况[6]。前哨淋巴结活检是乳腺癌腋窝分期诊断的金标准[7],但是活检检查对患者存在一定创伤性和放射性,且检查花费时间较长,相关操作复杂,存在一定并发症风险,因此患者依赖性不高。
近年来,我国影像学检查技术水平不断提升,并且在该疾病诊断中发挥出较大优势。CT 诊断虽然图像清晰度较高,但具有一定辐射,且部分基层医院受各种因素限制,普及度不高。目前,超声诊断在腋窝淋巴结辅助诊断中优势明显,不仅对患者伤害小,且费用低廉,操作简单。检查中,能清晰发现淋巴结皮质与髓质结构,正常的淋巴结为长椭圆,而发生转移的淋巴结多为圆形或者类圆形,肿瘤细胞局限在淋巴结内部增殖导致,对淋巴结被膜未产生侵害,随着肿瘤细胞的不断增殖,淋巴结的类圆形或圆形还会出现变化,淋巴结的纵横比值能反映出相应的变化情况[8]。在淋巴结皮质内部存在淋巴组织和淋巴滤泡数量比较多,低回声为主要表现,在髓质互交叉的髓窦和髓索位置为多界面,是高回声表现。淋巴结被肿瘤细胞不断浸润的过程中,皮髓质比例会出现变化,肿瘤细胞侵害到皮质局部的小梁旁窦和髓窦,影像学表现为局灶性皮质增厚,髓质无变化或者变化不明显,但是随着浸润程度的不断提升,皮质与髓质比例增加,肿瘤细胞对淋巴门处输出淋巴管产生侵害,结内淋巴窦高度扩张、融合,髓质完全消失。
非转移性淋巴结患者的髓质部、淋巴结门部位发生反应性增生,淋巴结结构正常,与发生转移的淋巴结对比差异比较明显,可作为判断依据[9]。此外,对良性淋巴结髓质来说,内部血管组织丰富,淋巴结血流形态多为淋巴门型,髓质癌细胞的不断增加,淋巴结髓质内部血管形态会出现变化。超声检查能对血流情况进行分析,通过对血流动力学定量分析,可获取乳腺病灶内部的血流信息,然后进行判断,确定是否出现肿瘤转移。在乳腺癌诊断中,能观察到乳房内部组织的粘连、牵拉等情况导致的肿块边缘或肿块形状的不规则现象,而且通过对肿瘤硬度分析,可进一步对疾病情况进行判断[10]。同时,超声检查能获取到机体内脏器或相关组织的信号,检查范围比较广,对机体内部信息进行收集,具备比较强的分辨率。此外,超声诊断能清晰发现高深位置以及远端病灶侵犯情况,提升诊断准确度,减少误诊情况。
本次研究结果表明,60 例乳腺癌腋窝淋巴结转移患者经超声诊断淋巴结转移57 例,淋巴结未转移3 例,诊断准确率为95.00%(57/60)。表明超声诊断准确度比较高。在对腋窝淋巴结转移患者的超声表现分析中,周边型血流信号最多,皮质形态多为偏心增厚型。表明在血流信号分析中,周边型占比最多,淋巴结血流形态分析可提升诊断准确度,对良性淋巴结髓质患者来说,内部血管丰富,血流形态多为淋巴门型,而在发生转移后,淋巴结髓质内部的血管形态会出现变化,血流形态多为周边型。在皮质形态分析中,偏心增厚型占比最高,对发生转移的患者来说,癌细胞侵入会不断加重,对髓质产生破坏,侵犯皮质部,淋巴结的正常结构无法保持,发生变化。
综上所述,超声诊断乳腺癌腋窝淋巴结转移中价值较高,有明显的影像学征象,通过对淋巴结的皮质类型与血流准确分析,可以让医师更好了解到病灶部位情况,提升治疗的准确度,具有临床广泛应用价值。
