芩白治肺平喘方联合西医治疗慢性阻塞性肺疾病急性加重期的临床观察*
2022-07-04单采霞
杨 丽 张 婧 单采霞
(四川省南充市中医医院,四川 南充 637300)
慢性阻塞性肺疾病(COPD)是具备不完全可逆性气流限制特征,呈进行性发展的肺部疾病。可由环境因素、遗传因素、长期吸烟、感染等诸多因素诱发,好发于中老年人群体,居全球疾病病死率第4位,严重增加我国患者家庭负担及社会经济负担,已然成为严重人类健康安全的公共卫生问题之一[1]。如COPD患者发生急性气道炎症等病症时,可进展为COPD急性加重期,出现咳嗽、痰多、喘气、发热等症状,可能并发自发性气胸、肺心病、呼吸衰竭等并发症,威胁患者生命安全。COPD患者急性加重次数平均为0.5~3.5次/年,是当前COPD患者病死的主要原因之一[2]。临床西医以糖皮质激素、支气管扩张剂及抗菌药物等酌情联用治疗COPD急性加重期患者,但此类药物长期使毒副作用较大,不推荐作为慢性疾病长期治疗方案。中医依患者咯痰、咳嗽、喘息加重、胸闷气短等症状行辨证论治,认为该病因外邪长期侵袭肺脏,肺病日久,子盗母气,脾肺皆虚而致,可以化痰瘀、益气阴治法治之[3]。故本文以西药佐以益气养阴、活血祛痰、止咳平喘之芩白治肺平喘汤治疗COPD急性加重期患者,效果较佳。现报告如下。
1 资料与方法
1.1 病例选择 所选病例西医标准参照《慢性阻塞性肺疾病诊治指南(2013年修订版)》[5]制定。中医标准参照《慢性阻塞性肺疾病中医证候诊断标准(2011年版)》[4]制定。纳入标准:符合上述诊断标准;2 d内突然出现喘气加重、咳嗽咯痰、痰多痰浓、发热胸闷等COPD急性加重期病症;患者自愿参与且签订相关同意书。排除标准:合并心肝肾等脏器严重疾病者;合并支气管哮喘、重症肺炎等肺部疾病者;合并肠胃道等基础疾病者;合并神经系功能障碍、精神异常者;对研究所用器械、药物存在过敏反应者。
1.2 临床资料 选取2019年1月至2020年12月期间南充市中医医院呼吸科收治的COPD急性加重期患者84例作为研究对象,按随机数字表法分为对照组与观察组各42例。对照组男性25例,女性17例;年龄46~78岁,平均(64.49±6.28)岁;病程2~23年,平均(6.82±1.73)年;肺功能分级重度12例,中度17例,轻度13例。观察组男性24例,女性18例;年龄47~81岁,平均(65.04±6.43)岁;病程2~22年,平均(6.76±1.55)年;重度14例,中度16例,轻度12例。两组患者临床资料差异无统计学意义(P>0.05)。
1.3 治疗方法 对照组施以西医常规治疗:包括选择性使用支气管扩张剂、糖皮质激素、茶碱、抗生素等药物治疗,配合控制性氧疗、机械通气等辅助治疗。观察组于前者基础上配合芩白治肺止咳汤加减方:黄芩12 g,桑白皮15 g,法半夏10 g,陈皮12 g,瓜蒌壳12 g,栀子10 g,浙贝母10 g,紫苏子12 g,麻黄8 g,桔梗10 g,炙甘草5 g。如患者喘息严重可酌情添加射干、白芥子;痰黄痰多可加胆南星、竹茹;腑实难通可加杏仁、大黄、厚朴;肺热津亏加鱼腥草、石膏、知母、芦根。以上诸药取1 000 mL水煎煮,留汁200 mL早晚分服,每日1剂。两组疗程均为10 d。
1.4 观察指标 1)比较两组治疗前后血清单核细胞趋化蛋白-1(MCP-1)、降钙素原(PCT)及血清淀粉酶(SAA)水平变化,患者均于清晨空腹进行静脉采血。MCP-1采血5 mL,置于-80℃温度下冷藏备用,于2周内完成检验,检测方法为酶联免疫吸附法,试剂盒购自北京贝尔生物工程股份有限公司。PCT采血5 mL,于2 000 r/min转速下离心处理15 min后置于-20℃温度条件下保存,检测方法为免疫发光法,测定由法国生物梅里埃VIDAS系统完成。SAA测定采用双抗体夹心酶联免疫吸附试验检测,试剂盒购自上海希美生物科技有限公司;2)测定比较两组治疗前后肺功能指标,检测指标包括1 s用力呼气量(FEV1),1 s用力呼气量占总用力呼气量比例(FEV1/FVC),气道阻力(Raw);3)利用住院病死率风险评估量表(DECAF)量表评估治疗前后住院病死风险,量表内容包括呼吸困难、酸血症、房颤、嗜酸粒细胞减少、突变5部分,总分6分,分数越高代表病死风险越高;4)采用中医证候积分对患者病情进行评估,主症项目分咳嗽、喘促、咯痰、气短、水肿5项,由轻至重分0、2、4、6分,次症含心悸、发绀、胸闷、肢冷、畏寒5项,分0、1、2、3分。总分45分,病况越严重分数越高。
1.5 统计学处理 应用SPSS23.0统计软件。计量资料以(±s)表示,行t检验。P<0.05为差异统计学意义。
2 结 果
2.1 两组治疗前后炎性因子指标比较 见表1。治疗后两组各指标水平均明显低于治疗前(P<0.05);治疗后两组间比较,观察组各指标水平明显低于对照组(P<0.05)。
表1 两组治疗前后炎性因子指标比较(±s)
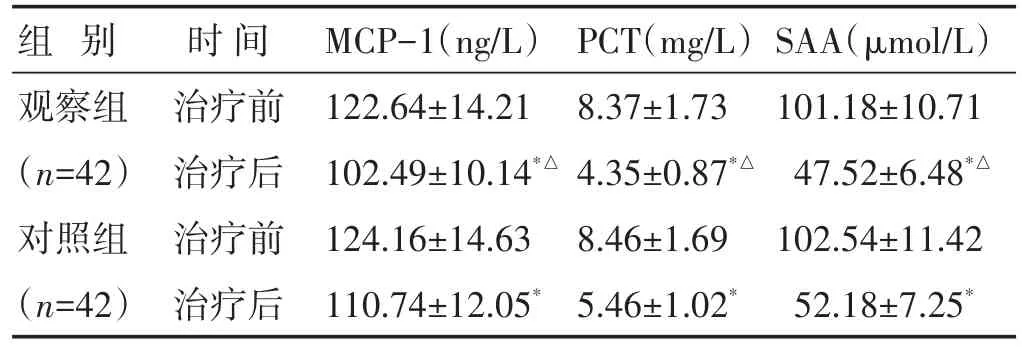
表1 两组治疗前后炎性因子指标比较(±s)
注:与本组治疗前比较,*P<0.05;与对照组治疗后比较,△P<0.05。下同。
组别观察组(n=42)对照组(n=42)时间治疗前治疗后治疗前治疗后MCP-1(ng/L)122.64±14.21 102.49±10.14*△124.16±14.63 110.74±12.05*PCT(mg/L)8.37±1.73 4.35±0.87*△8.46±1.69 5.46±1.02*SAA(μmol/L)101.18±10.71 47.52±6.48*△102.54±11.42 52.18±7.25*
2.2 两组治疗前后肺功能指标比较 见表2。治疗后两组FEV1和FEV1/FVG明显高于治疗前,Raw则低于治疗前(P<0.05);观察组治疗后FEV1、FEV1/FVC两者肺功能指标均明显高于对照组,Raw则明显低于对照组(P<0.05)。
表2 两组治疗前后肺功能指标比较(±s)

表2 两组治疗前后肺功能指标比较(±s)
注:1 mmHg≈0.133 kPa。
组别观察组(n=42)对照组(n=42)时间治疗前治疗后治疗前治疗后FEV1(%)53.16±4.28 67.41±6.32*△52.49±4.17 60.15±5.84*FEV1/FVC(%)52.84±4.62 68.18±6.27*△53.42±4.75 61.39±6.02*Raw[cmH2O/(L·s)]1.72±0.36 1.36±0.23*△1.75±0.34 1.51±0.27*
2.3 两组治疗前后DECAF量表评分比较 结果为治疗前,两组间DECAF量表评分比较无明显差异(P>0.05);治疗后,观察者与对照组DECAF评分分别为(0.74±0.06)、(0.86±0.08)分,分别低于治疗前的(1.48±0.26)、(1.52±0.29)分(P< 0.05);两组比较,且观察组DECAF评分经治疗后明显低于对照组(P<0.05)。
2.4 两组治疗前后中医证候积分比较 见表3。治疗后两组各积分均明显低于治疗前(P<0.05),观察组各积分下降幅度较对照组更为明显(P<0.05)。
表3 两组治疗前后中医证候积分比较(分,±s)
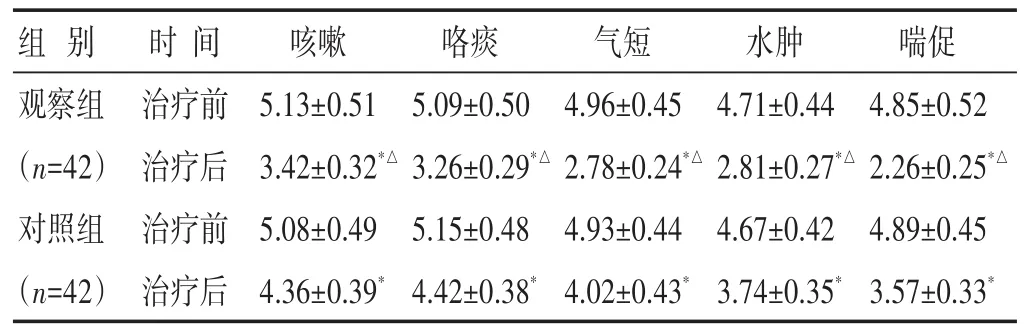
表3 两组治疗前后中医证候积分比较(分,±s)
组别 时间 咳嗽 咯痰 气短 水肿 喘促观察组(n=42)对照组(n=42)治疗前治疗后治疗前治疗后5.13±0.51 3.42±0.32*△5.08±0.49 4.36±0.39*5.09±0.50 3.26±0.29*△5.15±0.48 4.42±0.38*4.96±0.45 2.78±0.24*△4.93±0.44 4.02±0.43*4.71±0.44 2.81±0.27*△4.67±0.42 3.74±0.35*4.85±0.52 2.26±0.25*△4.89±0.45 3.57±0.33*
3 讨论
COPD归属于中医学“肺胀”“喘证”“咳嗽”等范畴,辨证为本虚标实。本虚为疾病内因,主要涉及肺、肾、心、脾等脏器虚损,进而引起患者脏腑功能失调;标实为外因,主要患者因感受痰、瘀、虚等邪气所致。两者互为因果,引起内伏痰饮、瘀血痰热等症,形成COPD急性加重期[6]。现代医学表明,COPD急性加重期病因尚不明晰,多由气道感染、支气管感染、空气污染所致,受此类因素影响加重全身炎症、气道炎症反应,导致呼吸功能下降,肺循环阻力增加,肺动脉高压出现缺氧、二氧化碳潴留,最终影响心、肝、脾、肺等器官功能,引起功能紊乱[7-8]。加之老年人机能相对低弱,如有COPD疾病基础,更易遭受空气污染、细菌感染等影响,继而加重病情。西医治疗多以支气管舒张剂、抗生素、糖皮质激素等药物,行消炎抗菌、维持酸碱平衡、电解质平衡等作用,用以控制病情。此外病重者还可选择性采用控制性氧疗、机械通气等方法作为辅助治疗,避免缺氧、二氧化碳潴留,缓解病症,降低死亡率。由于COPD属于缓慢进展性疾病,尽管加重期使用西医用药可快速控制病情,但难以根治,且长期服用扩张剂及抗生素等药物,毒副作用较多,增加病情复杂程度,不利于后期治疗[9]。中医治疗尤重预防及持续治疗,兼顾标本,还可修复机能损伤,可适用于COPD治疗。按中医治疗COPD原则,缓解期主治“本虚”,急性期则主治“标实”。笔者选取急性加重期患者作为研究对象,当以益气养阴、止咳平喘、清热祛痰、活血化瘀类中药治实证为主。
《灵枢·胀论》有云“肺胀者,虚满而喘咳”,《景岳全书·喘促》道“实喘者有邪”,《张氏医通·肺萎》有载“盖肺胀实证居多”。可见,中医学多认可COPD为本虚标实之观点,本研究按轻重缓急原则,针对COPD急性加重期患者痰瘀互结、喘咳难安、肺热痰饮等病症,从实证着手行治[10]。芩白治肺平喘汤中,桑白皮味甘性寒,主入肺经,具有泻肺火、行气平喘、清热止咳之效;黄芩味苦性寒,可归脾、肺、大小肠、胃、胆经,清其湿热,行凉血止血、泄肺解毒、清热燥湿之效。其他配伍草药中,如法半夏与陈皮可行理气燥湿、泻肺健脾之效,另有止咳化痰平喘之能,两药配伍之下药效更甚;栀子与浙贝母泻火清热、凉血解毒,亦可奏化痰止咳之功;麻黄、桔梗、法半夏配伍可增强清肺泻热、发汗解表、燥湿祛痰功效;瓜蒌壳清热止咳、宽胸理气,紫苏子止咳平喘化痰、通便润肠,炙甘草和中缓急、润肺解毒、阴阳并调。此外,针对病症加减,如腑实难通可佐以杏仁、厚朴、大黄等药强化泻热通肠、宣肺祛痰之效;喘息难安可配伍射干、白芥子加强止咳平喘、宽胸理气之功;痰黄痰多添加竹茹、胆南星等强化燥湿祛痰之能;肺热津亏则可加鱼腥草、知母等加强清热解毒功效。且诸药均归肺经,共用之下,相辅相成,可有效缓解实证,修复脏腑损伤,共奏止咳平喘、活血祛痰、益气养阴之功效。本研究结果显示,观察组DECAF、中医证候积分下降幅度均明显大于对照组,提示芩白治肺平喘汤配合西药缓解COPD急性加重期患者病症效果确切,可有效提高患者生活质量水平。
PCT是无激素活性的前肽物质,临床主要用于鉴定细菌感染,且检测不受药物、自身免疫抑制状态影响,在健康人体血液中含量极少,当机体处在炎症状态下遭受细菌感染,血清中PCT水平将显著升高,是当前反应机体细菌感染的重要指标[11-12]。MCP-1可调节单核细胞聚集等功能状态,激活、趋化中性粒细胞,参与炎症反应过程,受炎症因子刺激机体将大量产生,检测可凭借血清MCP-1水平增高程度,反映肺功能损伤严重程度[13-14]。SAA是急性期反应蛋白,血清含量微少,当机体发生感染或遭受损伤时,可于4~6 h内呈数倍增长,具有上升快、变化幅度大、灵敏度高等优点,亦适合COPD感染检查。此外,肺功能检测指标中,FEV1及FEV1/FVC可用于检测不完全可逆气流受限状况,当呼吸受阻时患者FEV1下降,FEV1/FVC比值随之降低,亦是诊断COPD的重要指标;而Raw是反映气道阻塞程度,确认肺通气功能异常原因的常用指标。本研究中,观察组PCT、MCP-1、SAA及Raw均明显降低,FEV1及FEV1/FVC则显著升高,且变化幅度均明显大于对照组,提示联用治疗效果理想,可有效抗菌抑菌,降低机体炎症,改善肺功能。从现代药理角度出发,桑白皮煎煮后提取物及正丁醇提取物,可有效抑制金黄色葡萄球菌等细菌活性,加强尿液Na、K排出,抑制磷酸二酯酶活性,并具备抗炎、抗菌、利水消肿等功效;黄芩水提取物亦可对肺炎链球菌、金黄色葡萄球菌等细菌活性进行抑制,同时增加血管壁通透性扩张血管,改善血液微循环,并通过抑制花生四烯酸代谢,降低前列腺素E等生成,缓解炎症反应;桔梗则能促进呼吸道黏膜分泌,化痰止咳平喘,亦可有效缓解急性肺损伤,并修复、保护肺组织。而诸如陈皮、法半夏、杏仁、黄芩等药与桑白皮配伍均可强化祛痰、平喘、止咳功效,同时具备一定程度抗炎抑菌作用,共同缓解炎症反应,降低炎性因子水平,对肺功能损伤进行修复、改善[15]。
综上所述,芩白治肺平喘汤可针对COPD急性加重期患者瘀热、痰多、咳喘等病症对症治疗,有效改善病症,与西药联合使用时还可提高抗菌、抗炎效果,降低炎性分子水平。
