改良比基尼入路行全髋关节置换术的疗效及安全性研究
2022-06-30陈顺兴罗伟蒋扬敏
陈顺兴,罗伟,蒋扬敏
汕尾市第二人民医院(汕尾逸挥基金医院)骨科,广东 汕尾 516600
全髋关节置换术(THA)在临床上主要用于治疗晚期髋关节疾病,髋关节疾病主要包括股骨头坏死、强直性脊柱炎、髋关节骨关节炎等[1]。随着全髋关节置换技术的逐渐成熟及假体体材料的不断完善与更新,使其发展成为了一种常用的手术方式。它对改善患者的疼痛、临床症状、髋关节功能均有良好的效果[2-3]。在临床上关于THA有多种手术入路方式,主要包括直接前入路、双切口微创入路、后外侧入路、改良比基尼入路及改良Hardinge入路等多种方式。但不同的入路方式均有各自的优缺点,对患者术中情况、术后恢复情况、术后并发症发生情况均有不同的影响[4]。相关研究发现,改良比基尼入路、改良Hardinge入路均可取得良好的临床效果,对改善患者的髋关节功能均有一定的影响[5]。本研主要探讨改良比基尼入路在THA中的效果及安全性,现将结果报道如下:
1 资料与方法
1.1 一般资料 回顾性分析2017年2月至2021年1月汕尾市第二人民医院接诊的80例需行THA患者的临床资料。纳入标准:①在本院行THA者;②第一次行THA者。排除标准:①临床资料不全者;②既往有THA手术史者;③诊断为类风湿性关节炎、先天性髋关节发育不良者。按照治疗方法的不同将患者分为研究组和对照组各40例,对照组中男性21例,女性19例;年龄52~74岁,平均(63.0±11.0)岁;病程2~12 d,平均(7.0±5.0)d;其中股骨颈骨折19例,股骨头坏死8例,骨关节炎6例,髋关节发育不良且伴有创伤性关节炎7例。研究组中男性23例,女性17例;年龄50~72岁,平均(61.0±11.0)岁;病程3.0~14 d,平均(8.5±5.5)d;其中股骨颈骨折21例,股骨头坏死5例,骨关节炎8例,髋关节发育不良且伴有创伤性关节炎6例。两组患者的基线资料比较差异无统计学意义(P>0.05),具有可比性。本研究经医院医学伦理委员会批准。
1.2 手术方法
1.2.1 对照组 该组患者采用改良Hardinge入路。具体方法:(1)术前准备工作:患者入院后给予常规检测,主要包括心电图、凝血功能、尿液等。通过X射线了解患者的全身情况,剔除不适合进行手术的患者,术前备好皮、灌肠等相关手术器械。(2)改良Hardinge入路方式:于髋关节外侧取切口处,以大转子为参考,进行纵向切长度约为13 cm的切口。逐层向股骨进行割切,在切至深筋膜时将深筋膜向前拉伸,将臀大肌向后拉伸,斜向切开臀中肌前1/3处。将各层分离,直到到达股骨处,将臀中肌与臀小肌向前拉开,将髋关节显露出来,切开关节囊,并以内收外旋的方式牵引患肢,使股骨头全部显露出,在股骨矩1~1.5 cm处采用摆据将股骨颈锯断,采用取头器将其取出。于髋关节外旋位、半屈曲处牵引开周围的组织,将髋臼完全暴露出来,然后人工置入髋臼。待髋关节内收外旋充分后,扩髓达到要求后,置入大小合适的股骨柄假体,然后充分的内旋外展将其复位。置换术完毕后,修复臀中小肌与已切开的臀肌、股外侧肌纤维,然后采用可吸收线逐渐缝合伤口。(3)术后:嘱咐患者平躺,将患肢髋关节向外伸展,开始时幅度不要太大,将梯形垫放于两腿之间,其目的是防止患肢发生内收;嘱咐患者对患肢进行小幅度的活动,以帮助患肢消肿止痛,防止发生血栓。术后2 d后对患者进行X射线,其目的是检查患者患肢是否有移位情况。
1.2.2 研究组 该组患者采用改良比基尼入路。具体方法:(1)术前准备同对照组。(2)改良比基尼入路:患者仰卧于手术床上,使其骨盆位于手术床的转折处,在骨盆下放置硅胶垫,使髋关节稍微向后伸,并对患者的双下肢进行消毒铺巾。在腹股沟皮纹褶皱中央处进行切口,切口长度为7~10 cm,将皮肤及皮下组织切开,将阔筋膜张肌显露出;再进行纵向切口,将阔筋膜张肌与缝匠肌间隙、阔筋膜张肌与股直肌间隙钝性分离,在切割时尽量避免损害阔筋膜张肌,在钝性分离时结扎或电凝患者股外侧动脉的升支;分离后显露出髋关节囊,然后将关节囊切开,将股骨颈锯断,慢慢外旋下肢,采用取骨器将股骨头取出,使髋臼充分暴露于视线中,将髋臼骨赘与盂唇去除,采用带有外侧与前方双偏心距的髋臼锉打磨髋臼,待髋臼有均匀渗血时,将髋臼杯与其内衬置入。折叠手术床,使手术床下半部分与水平面成40°~50°,让患者将髋关节向后伸并外旋、内收患肢,其目的在于使上方的关节囊组织松懈,从而能够更好地保护外旋、外展肌群,使股骨近端充分暴露于视线中;进行髓腔锉梯度扩髓,选用大小合适的股骨柄,利用股骨头试模进行复位,然后将假体植入,并确认假体的位置。置换术完成后,放置引流管,修复关节囊,然后采用可吸收的缝合线缝合阔筋膜张肌筋膜、皮下组织、皮肤。(3)术后工作同对照组。
1.3 观察指标及评分标准 (1)比较两组患者的手术时间、术中出血量、切口长度、住院天数、Harris评分、VAS评分、髋臼前倾角度与外展角度及并发症发生情况。(2)髋关节功能(Harris)评分标准[6]:根据患者在术后髋关节功能恢复情况、疼痛情况、关节活动范围、生活自理能力等方面进行评分,总分为100分,分数越高代表术后恢复功能越好。(3)视觉模拟(VAS)评分标准[7]:采用视觉模拟评分进行评价,总分为10分,分数越高代表疼痛越剧烈。
1.4 统计学方法 应用SPSS25.0统计软件分析数据。计量资料以均数±标准差(±s)表示,组间比较采用t检验,计数资料采用χ2检验。以P<0.05为差异有统计学意义。
2 结果
2.1 两组患者的术中与术后情况比较 研究组患者的术中出血量、切口长度、手术时间、住院天数均明显少/短于对照组,差异均有统计学意义(P<0.05),见表1。
表1 两组患者在术中与术后情况比较(±s)

表1 两组患者在术中与术后情况比较(±s)
组别研究组对照组t值P值例数40 40手术时间(min)85.56±16.94 112.46±13.98 7.746 0.001术中出血量(mL)287.96±137.45 459.67±116.75 6.022 0.001切口长度(cm)7.68±1.84 13.64±2.06 13.647 0.001住院天数(d)7.65±1.23 10.36±2.06 7.144 0.001
2.2 两组患者术前与术后Harris评分、VAS评分比较 术前,两组患者的Harris评分、VAS评分比较差异均无统计学意义(P>0.05);术后,两组患者的Harris评分均明显升高,且研究组患者Harris评分明显高于对照组,差异均有统计学意义(P<0.05),而两组患者的VAS评分均明显降低,且研究组患者VAS评分明显低于对照组,差异均有统计学意义(P<0.05),见表2。
表2 两组患者术前与术后Harris评分、VAS评分比较(±s,分)

表2 两组患者术前与术后Harris评分、VAS评分比较(±s,分)
注:与本组术后比较,a P<0.05。
组别研究组对照组t值P值例数40 40术前89.35±1.12a 89.76±1.07a 1.674 0.098术后96.45±1.06 85.67±1.46 37.789 0.001术前5.03±0.87 5.29±0.68 0.306 0.653术后1.26±0.76a 2.04±0.63a 4.997 0.001 Harris评分 VAS评分
2.3 两组患者术后影像学观察指标比较 术后,研究组患者的髋臼前倾角度与外展角度与对照组比较差异无统计学意义(P>0.05),见表3、图1、图2、图3和图4。
表3 两组患者术后影像学观察指标比较(±s,°)
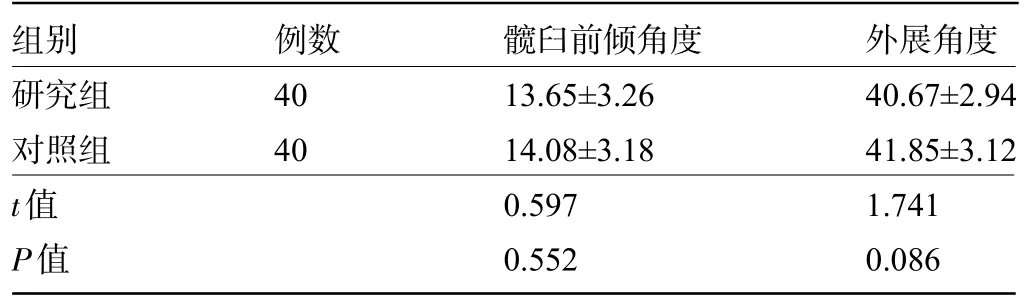
表3 两组患者术后影像学观察指标比较(±s,°)
组别研究组对照组t值P值例数40 40髋臼前倾角度13.65±3.26 14.08±3.18 0.597 0.552外展角度40.67±2.94 41.85±3.12 1.741 0.086

图1 研究组患者术前股骨头坏死图像

图2 研究组患者术后髋臼前倾角与外展角图像
图3 对照组患者术前股骨头坏死

图4 对照组患者术后前倾角与外展角
2.4 两组患者术后并发症比较 研究组患者术后并发症发生率为2.50%,略低于对照组的7.50%,但差异比较无统计学意义(χ2=0.260,P=0.064>0.05),见表4。

表4 两组患者术后并发症发生率比较(例)
3 讨论
THA在临床骨科中的应用最为广泛,是治疗髋关节的首选术式[8]。大量研究已证实,THA能有效降低患者的疼痛、改善患者的髋关节功能,且可显著提高患者的生活质量[9]。但研究发现,手术时不同的入路方式对患者术后的康复及并发症的发生情况有一定的影响,因此,在医学上对入路方式的研究一直是国内外所关注的热点话题[10]。
改良Hardinge入路在临床上的应用也较为广泛,其优势在于术中出血量较少,对患者的损伤较小,其原因在于显露时只需切断旋股外侧动脉的横支,不会对其他重要血管造成损伤,因此,手术时不会造成大量出血,有助于患者预后的康复。其对坐骨神经的损伤较少,因选取切口处位于髋关节侧面,距坐骨神经较远,且髋关节的侧面较浅,显露过程较为简单。因此,不会轻易损伤坐骨神经。而且对髋关节的稳定性有较好的保护性,因髋关节囊较为薄弱,其切口较浅,在手术时对髋关节周围组织的损伤较小,不会对后方的组织造成严重损害。因此,在术后发生脱位、移位的概率较小。因其具有以上优势,对患者术后功能的恢复有重要意义[11]。
随着医学技术的不断发展,人们对术后伤口的大小及美观度的要求越来越高。改良比基尼入路是将切口选于腹股沟皮纹褶皱中央处,较其他入路方式的切口更为美观,是目前全髋置换术入路方式中唯一一个术后无创伤(切口很小,恢复后不可明显看出)方式[12]。因此,其在临床上备受患者的接纳,也逐渐取代了传统的直接前入路方式。改良比基尼入路是将以往直接前入路大腿前的纵向切口改为腹股沟皮纹褶皱中央处,较之前的优势在于切口美观、切口长度小、术后恢复快、对股外侧神经组织的损伤小等[13]。本研究结果表明,采用改良比基尼入路患者的手术时间、术中出血量、切口长度、住院天数均明显少/短于采用改良Hardinge入路的患者;两组患者术后的Harris评分均明显升高,且采用改良比基尼入路患者Harris评分明显高于采用改良Hardinge入路的患者;两组患者术后的VAS评分均明显降低,且采用改良比基尼入路患者VAS评分明显低于采用改良Hardinge入路的患者,差异均有统计学意义(P<0.05)。两组患者术后的髋臼前倾角度与外展角度比较以及术后并发症发生率比较差异均无统计学意义(P>0.05)。这与张海宁等[14]的研究结果基本一致,均证实了在THA中采用比基尼入路的治疗效果显著,不仅能减少术中出血量,还能减少对患者肌肉的损伤,术后发生感染的机率小,且安全性高。究其原因在于,比基尼入路是一种通过肌肉间隙入路的方式,其目的是保护患者肌肉与肌腱的完整性,且在手术时不会切断任何肌肉与神经,同时也保留了后关节囊,对相关组织的损伤小,提高了患者术后功能的恢复,降低了术后发生移位、脱位的概率,且术后切口隐蔽,切口长度短[15]。
综上所述,在全髋关节置换术中采用改良比基尼入路进行治疗,其治疗效果显著,且安全性高,值得推广应用。
