IMRT与3DCRT在子宫颈癌根治术后放疗中的应用
2022-06-28王光胜王淑霞董琳璐凌战山王俊
王光胜 王淑霞 董琳璐 凌战山 王俊
子宫颈癌是女性三大生殖系统恶性肿瘤之一,占全身恶性肿瘤的5% ~6%,我国年发病(15 ~18)万例,年死亡约5万例,居妇科恶性肿瘤死亡第1位[1]。近年来子宫颈癌的发病率有上升趋势,发病年龄有年轻化趋势。放疗是子宫颈癌根治术后常用的辅助治疗方法,效果肯定。但在盆腔放疗中,盆腔正常器官不可避免地受到照射,减少正常组织的受照体积和剂量非常必要[2]。子宫颈癌术后放疗中,放疗靶区在膀胱和直肠处呈凹形分布,三维适 形 放 疗(three dimensional conformal radiotherapy,3DCRT)因其技术的限制,无法实现与靶区形状一致的凹形剂量分布,调强放疗(intensity modulated radiotherapy,IMRT)可满足这一要求。本次研究以子宫颈癌根治术后辅助放疗患者作为研究对象,对比IMRT与3DCRT方式对靶区剂量分布、危及器官受量等的影响。
1 资料与方法
1.1 一般资料
回顾性选取2019年1月-2021年7月中国医科大学航空总医院收治的84例子宫颈癌根治术后辅助放疗患者的临床资料。纳入标准:临床确诊,有明确病理诊断为子宫颈癌,行子宫颈癌根治术后辅助盆腔外照射放疗;临床资料完整;KPS评分≥70分,一般状况尚可,可耐受放疗或放化疗。排除标准:补充阴道腔内后装放疗;随访资料不全。根据放疗技术的不同将其分为3DCRT组和IMRT组,分别为41、43例。3DCRT组,年龄35 ~63岁,平均(47.3±8.3)岁;平均KPS评分(84.4±5.5)分;病理类型:鳞癌37例,腺癌4例。临床分期(按FIGO分期标准):Ⅰ期12例,Ⅱ期29例;盆腔延伸野照射2例;同步化疗29例。IMRT组,年龄36 ~62岁,平均(46.0±8.5)岁;平均KPS评分(85.1±5.9)分;病理类型:鳞癌37例,腺癌6例;临床分期(按FIGO分期标准):Ⅰ期14例,Ⅱ期29例;盆腔延伸野照射3例;同步化疗27例。两组年龄、KPS评分、病理类型等临床资料比较差异均无统计学意义(P>0.05),有可比性。
1.2 方法
1.2.1 CT模拟定位及靶区勾画 于定位前1 h排空直肠和膀胱,口服温开水800 ~1 000 ml,憋尿。所有患者均采用仰卧位,真空负压垫固定,双上肢自然上举,双手互握肘关节放置前额,双腿自然并拢,人体中线与矢状位激光线重合,两侧髂前上棘连线垂直于纵轴。CT模拟定位进行CT扫描,扫描范围从腰3椎体上缘开始,到坐骨结节下2 ~3 cm截止,需要照射腹主动脉淋巴引流区者上界从胸10椎体上缘开始,扫描层厚5 mm,扫描时平静自然呼吸。将扫描数据导入放疗计划系统。由医生勾画临床靶区(clinical target volume,CTV),CTV 包括宫旁组织、阴道残端、阴道中段、双侧髂总、髂外、髂内、闭孔淋巴引流区及骶前淋巴引流区,部分患者需要采用盆腔延伸野,包括部分或全部腹主动脉旁淋巴引流区。计划靶区(planning target volume,PTV)为CTV外扩0.7 ~1.5 cm,两侧部分外扩0.7 cm,中央部分外扩1.0 ~1.5 cm,以补偿膀胱及直肠因充盈程度不同而引起的位置变化。同时勾画危及器官(organ at risk,OAR),包括直肠、膀胱、PTV 上缘上2 cm以下小肠、双侧股骨头。
1.2.2 治疗计划设计 所有计划均采用6MV-X线照射。3DCRT组采用3DCRT,4野盒式照射,角度0°、90°、180°、270°。IMRT 组采用 IMRT,7 野均分布野,角度一般为 0°、52°、104°、156°、204°、256°、308°,个别患者根据实际情况稍做调整。处方剂量为 45 Gy,1.8 Gy/次,5次 /周,处方剂量覆盖95% PTV,特殊情况靶区不均匀性较大者适当降低靶区覆盖度,但不低于90% PTV。PTV接受处方剂量的110%的体积百分比<5%,靶区外最大剂量小于处方剂量的110%。危及器官剂量限量要求:小肠 V45<195 ml(V45表示受照≥45 Gy 的体积,以此类推),直肠和膀胱V45<50%,双侧股骨头V45<5%。大部分患者在放疗期间给予顺铂单药化疗,具体为顺铂30 ~40 mg/m2,静脉输注,1次/周,共4 ~5次。每周例行检查血常规一次,如有必要增加检验次数。
1.3 观察指标及评价标准
1.3.1 靶区适形指数(conformity index,CI)和均匀指数(homogeneity index,HI) 放疗后比较两组CI、HI, 计 算 公 式:CI=(VPTV95%/VT)×(VPTV95%/VPTV),VPTV95%表示95%等剂量曲线包绕PTV体积,VT表示95%等剂量曲线包绕的全部体积,VPTV表示计划靶区PTV体积。CI越接近于1,剂量分布的适形度越好。HI=D5%/D95%。其中,D5%、D95%分别为剂量最高的5%、95%的靶体积所接受的最低剂量。HI值越接近1,说明靶区剂量分布越均匀,HI值越大说明超出处方剂量越多,PTV内剂量分布越不均匀。
1.3.2 OAR受照射体积 比较两组放疗后直肠、膀胱、小肠、左右两侧股骨头的V30、V15及V45,其中直肠、膀胱、股骨头的V30、V45及V45用相对体积表示,小肠的V30、V45及V45用绝对体积表示。
1.3.3 不良反应 评价两组放疗期间皮肤、肠道、膀胱、血液系统急性不良反应的发生情况。
1.4 统计学处理
采用SPSS 20.0统计学软件进行计算,靶区适形指数等以(±s)表示,采用Kolmogorov-Sminmov法进行正态分布检验,服从正态分布的数据,组间比较行t检验,不良反应等以率(%)表示,组间比较采用χ2检验,P<0.05为差异有统计学意义。
2 结果
2.1 两种靶区CI、HI比较
放疗后,IMRT组CI及HI均优于3DCRT组,差异有统计学意义(P<0.05),见表l。
表1 两种靶区CI、HI比较(±s)

表1 两种靶区CI、HI比较(±s)
组别 CI HI 3DCRT 组(n=41) 0.602±0.017 1.092±0.052 IMRT 组(n=43) 0.813±0.028 1.063±0.037 t值 40.739 2.874 P 值 <0.05 <0.05
2.2 两组OAR受照射体积比较
放疗后,3DCRT组直肠V45,膀胱V30及V45,小肠V30及V45,双侧股骨头V15、V30、V45均高于IMRT组,差异均有统计学意义(P<0.05),见表2。
表2 两组OAR受照射体积比较(±s)

表2 两组OAR受照射体积比较(±s)
膀胱(%)组别 直肠(%)V15 V30 V45 V15 V30 V45 3DCRT 组(n=41) 98.23±10.23 89.72±10.56 48.64±1.25 99.17±5.14 95.01±9.21 48.45±1.27 IMRT 组(n=43) 98.17±9.78 85.19±10.71 31.23±3.69 99.23±3.48 86.78±8.94 21.97±2.89 t值 0.027 1.095 28.676 0.061 4.055 53.905 P 值 >0.05 >0.05 <0.05 >0.05 <0.05 <0.05
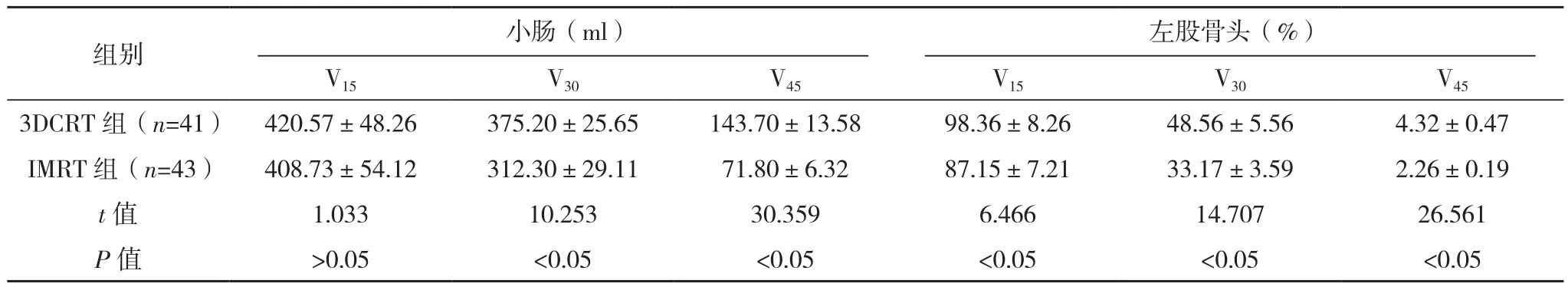
表2(续)

表2(续)
2.3 两组不良反应比较
IMRT组膀胱、肠道、血液系统不良反应发生率均低于3DCRT组,差异均有统计学意义(P<0.05),见表3。
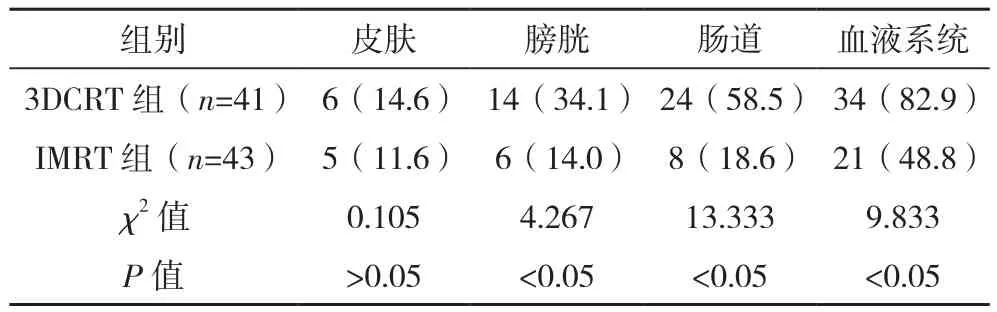
表3 两组不良反应比较[例(%)]
3 讨论
放疗是治疗子宫颈癌的主要手段之一,对于宫颈癌术后有高危复发风险的患者,行术后盆腔放疗可以降低复发风险,延长无进展生存时间[3]。宫颈癌盆腔放疗中,膀胱、小肠及直肠等危及器官放疗毒副反应影响患者生活质量,危及器官受照射剂量是放射毒副反应发生的主要因素[4]。研究显示,危及器官放疗并发症的发生率随受照剂量降低呈明显下降趋势[5]。理想的放射治疗是靶区CI为1,直肠、膀胱等正常组织受照射剂量为0。但从现有的技术条件来看,这一目标尚无法达到。对于膀胱、直肠而言,在放射治疗剂量一致的前提下,不良反应主要取决于照射的体积[6]。
本次研究显示,放疗后,IMRT组的CI及HI均优于3DCRT组,差异均有统计学意义(P<0.05),提示IMRT技术有助于靶区剂量分布,降低周围正常组织高剂量受照体积。本研究显示,放疗后,3DCRT组直肠V45,膀胱V30及V45,小肠V30及V45,双侧股骨头 3DCRT 组 V15、V30、V45均高于IMRT组(P<0.05),说明IMRT降低了膀胱、直肠、小肠、双侧股骨头V45水平和膀胱、小肠、双侧股骨头V30水平。但对于直肠V30,两组之间比较差异无统计学意义(P>0.05),可能与在放疗靶区勾画中,为应对因膀胱、直肠充盈变化而引起的靶区位置移动,有较多的直肠体积扩入PTV有关。研究表明,IMRT照射降低了正常组织受量,从而降低不良反应风险[7-8]。本次研究也证实了这一点,本研究显示,IMRT组膀胱、肠道、血液系统不良反应发生率均低于3DCRT组(P<0.05)。肠道是人体最大的菌群库,子宫颈癌患者普遍伴有纤溶系统、血凝系统激活,并发深静脉血栓等并发症,出现肠道并发症后,容易并发腹腔感染、营养不良等并发症[9]。小肠是子宫颈癌术后放疗中重要的危及器官,小肠放射毒性与小肠受射线照射剂量-体积显著相关[10]。Huang等[11]认为高剂量-体积可更好地预测有腹部手术史患者的小肠毒性(≥2级腹泻)。本研究中,IMRT组小肠的V15、V30、V45均低于3DCRT组(P<0.05),提示IMRT可有效地保护小肠。膀胱、肠道等正常组织的放射反应及损伤影响患者的生活质量,不良反应甚至威胁患者的生命安全,减少正常组织受量可降低毒副反应的发生率,对于提高患者生存质量有较大意义[12]。
近年来,放疗技术发展迅速,调强适形放疗已越来越广泛地应用于子宫颈癌的放疗中。准确的靶区勾画是放射治疗的重要步骤,在靶区勾画中,应用CT-MRI影像融合将有助于提高靶区勾画的准确性[13]。旋转容积调强放疗缩短了放疗时间,进一步提高靶区适形度和正常组织受照射受照剂量[14]。
综上所述,子宫颈癌术后IMRT技术提高了靶区的适形度和均匀性,降低了周围正常组织高剂量照射体积,降低了正常组织不良反应的发生率,值得在临床推广和应用。其对晚期放射损伤的发生,有待于进一步研究。
