膝关节骨性关节炎运动疗法研究进展
2022-06-26黄铭汝陈俊陈世益李云霞
黄铭汝 陈俊 陈世益 李云霞
复旦大学运动医学研究所,复旦大学附属华山医院运动医学科(上海 200040)
膝关节骨性关节炎(knee osteoarthritis,KOA)是由膝关节及周围组织损伤和修复失衡引起的涉及整个膝关节病理改变的慢性复杂性疾病[1-3],是最多见的骨性关节炎[4]。KOA主要见于中老年人,在>60岁与>75岁人群中的发生率分别高达37%~50%和80%[1,2]。中国症状性KOA的总体患病率为14.6%,女性(19.1%)高于男性(10.9%),农村(16.9%)高于城市(11.1%)[5]。然而,KOA发病机制复杂,可能涉及力学、炎症及代谢等多方面因素[4],导致当前对KOA的治疗方法多样但尚无统一的金标准,而有效治疗方法仍在探索中[2]。
近些年来,多项临床指南[3,6,7]均强烈推荐KOA患者接受包括教育、运动、体重管理以及减少久坐行为等治疗,其中运动因其能有效改善患者症状与身体功能,以及提高生活质量而被作为基础治疗强烈推荐给所有KOA患者[8]。然而,由于运动治疗KOA的研究存在异质性以及研究结论不一,寻求最佳的运动方案存在极大挑战[3]。鉴于此,本综述以“osteoarthritis”、“osteoar-thritis of the knee”、“exercise”、“type”、“intensity”、“dose”、“frequency”、“duration”、“骨关节炎”、“膝骨关节炎”、“运动”、“运动方式”、“运动强度”、“运动剂量”、“运动频率”、“运动时间”、“运动进度”等为关键词,通过Pubmed、Web of Science、Cochrane、中国知网、万方数据库检索KOA以及运动治疗KOA的相关研究,总结运动对KOA的治疗作用及相关机理,旨在探索目前较为推荐的运动方案,为今后的临床工作以及未来研究方向提供参考。
1 KOA的诊断和治疗方案
1.1 概述
KOA是多基因作用以及外界多因素共同导致的、以膝关节病变为主的慢性全身性疾病[9]。导致KOA发病的危险因素有高龄、女性、超重或肥胖、膝关节损伤、肌无力及特定职业因素等[2,4]。其发病机制复杂,涉及炎症、力学、代谢,不可简单地认为是退行性或磨损性疾病,更准确地说是关节及周围组织在损伤后修复不平衡,并在多次修复失败积累中逐步进展的动态变化性疾病[2,4]。
不同原因诱发的KOA的病理改变包括关节软骨变性降解、软骨下骨暴露、骨重塑、骨赘形成、继发性滑膜炎症反应等[1,3]。而复杂的病理学改变可导致KOA患者的症状体征多样,主要是疼痛、功能损害以及心理问题:疼痛由活动痛或短暂痛可进展为持续性痛以及夜间痛;功能损害由僵硬、关节活动度受限可逐渐进展为行走爬楼困难、日常生活不能自理;心理问题包括焦虑、抑郁等,可贯穿疾病始终[2,4]。
1.2 诊断及病情分级
KOA的诊断基于基本症状(疼痛、关节僵硬、活动受限)和体格检查(关节捻发音、关节肿大畸形、活动受限、压痛),影像学表现与症状存在不一致性,只作为辅助诊断标准,实验室的特殊检查指标也具有一定临床价值[4]。尽管症状和影像学结果存在不一致性,可用X线、磁共振成像(magnetic resonance imaging,MRI)或者借助关节镜对KOA进行分级[10],其中多采用基于X线的Kellgren Lawrence分级评分系统将KOA分为0级(正常)、1级(早期,骨赘形成)、2级(轻度关节间隙狭窄,软骨下骨硬化)、3级(关节间隙狭窄大于50%,广泛软骨下骨硬化,大量骨赘形成)、4级(关节间隙明显狭窄,胫股软骨下囊肿、半脱位)[11]。
1.3 治疗方案
对KOA的治疗多采用针对症状的综合干预方案(具体见表1),可依据病情严重程度进行阶梯治疗,一般遵循基础治疗、药物治疗、手术治疗(修复性手术、重建性手术)的顺序,也可采用骨科辅助矫形器、鞋垫以及支具等物理治疗方式[2,10-12]。鉴于药物的治疗作用和副作用随治疗周期的延长会分别减弱和增加,而手术治疗疗效微弱且并发症较多[4,13],KOA的治疗逐步向运动、教育等治疗方向转变[2]。其中,运动疗法作为KOA的基础治疗,具有预防KOA的危险因素、改善症状以及维持全身健康诸多益处。

表1 KOA治疗方法
2 KOA的功能评估
KOA患者的功能改变先于临床症状以及影像学表现[14],且会随着病情改变而动态变化。对KOA患者进行临床功能评估和运动功能评价的作用如下:第一、识别KOA的危险因素,实现早期干预;第二、直接指导KOA运动疗法的制定;第三、在运动疗法实施一阶段后评估患者的功能改善情况,是调整运动方案的重要依据。
临床上常用的KOA功能评估方法见表2,不同的评价内容反映不同的功能与临床意义[15]。临床功能评估中的西安大略和麦马斯特大学骨性关节炎指数(The Western Ontario and Mc Master Universities Os-teoarthritis Index,WOMAC)由Bellamy等在1988年提出,该评分包含疼痛、僵硬和身体功能3大部分,目前广泛用于骨性关节炎临床试验的评估研究[16]。运动功能评价中,需要重点关注关节活动度、肌肉力量以及步态是否存在异常,有关半月板、韧带以及髌骨关节的测试可以明确是否合并有其他损伤,在实施运动疗法时需规避可能加重损伤的动作[11]。单腿跳跃测试、30秒椅子坐立测试、星形偏倚平衡测试等身体运动及平衡功能的测试可用于临床上早期KOA的识别诊断,简便易行[17]。
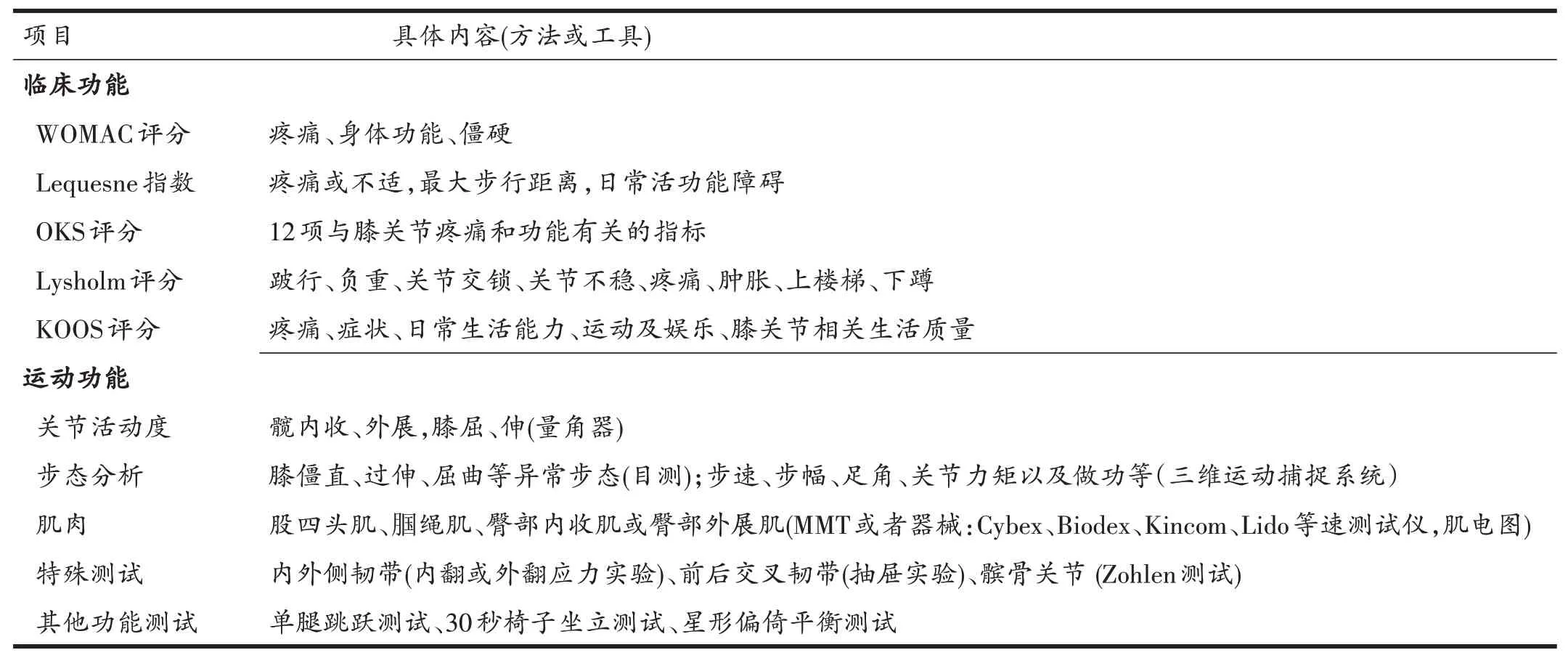
表2 KOA的功能评估
3 KOA的运动疗法
KOA作为一种慢性疾病,需要应用慢性病的管理策略去预防疾病发生及延缓疾病进展[4]。慢性病的运动干预遵循FITT-VP原则,具体包括频率(frequency,F)、强度(intensity,I)、时间(time,T)、类型(type,T)、总量(volume,V)、进度(progression,P),本文就上述6个方面具体阐述KOA的运动疗法。
3.1 运动频率
建议KOA的运动频次为1~5次/周,3次/周更合适[18]。2020年膝骨关节炎运动治疗临床实践指南指出每周3次的运动频率在减轻疼痛、改善躯体功能方面最有效[19]。2014年一项纳入48项随机对照试验的综述[20]显示,运动频次≥3次/周比≤2次/周的更能缓解KOA的疼痛并降低致残率,该频率与当前日常身体活动指南推荐一致。
3.2 运动强度
运动的益处与运动强度存在量效反应关系,即只有达到一定阈强度的运动才能有效刺激机体的一些生理指标发生改变,常用心率储备、最大心率、最大摄氧量、摄氧量储备、主观疲劳感觉等指标计算运动强度[21]。2011年美国运动医学会(American College of Sports Medicine,ACSM)[22]指出能产生运动益处的阈强度与年龄、运动能力、健康状况以及日常活动水平等相关。ACSM对抗阻训练的运动强度作了具体界定,其中常用的1RM(1 repetition maximum)是动作最多可以反复1次的最大重量[23]。1RM的40%~50%是非常低到低强度、50%~60%是低到中强度、60%~70%是中到高强度,≥80%是高到非常高强度。而从最大摄氧量角度出发,达到65%以及80%最大摄氧量分别对应中以及高强度运动[24]。
虽然运动强度是运动生理反应的重要决定因素,但在相同能耗下,高强度运动是否比中强度运动显示出更多健康效应仍不明确。2020年Chen等的综述指出,高强度运动会增加关节软骨负荷,而适度运动可保持关节及周围结构的生物力学平衡,有助于减轻关节负荷和对软骨的损害[1]。2015年的一项综述[25]则显示,低、高强度运动对KOA患者的疼痛和身体功能改善的短期疗效差异不显著,且不同类型运动的运动强度的疗效因证据等级不足而不明确,高强度运动是否比低强度运动产生额外的有害作用尚不清楚。Beneka等[26]的研究显示,在健康未受训练的人群中,器械辅助下的高强度腿部训练(包括伸腿、屈腿、腿举)在提高腿部力量方面优于低中强度以及对照组;Jan等[27]发现,对存在KOA的人群,给予相同的腿部训练后,高、低强度组的疗效虽优于对照组,但两者差异无统计学意义;Messier等[28]则发现,高强度力量训练、低强度力量训练以及健康教育在缓解KOA患者膝关节疼痛及减轻膝关节压力方面的疗效无显著差异。这与研究中运动处方的运动总量、运动计划时间、训练内容等不同有关。因此,未来需更多严格控制混杂因素的研究来确定运动强度对KOA的影响,以便获得能达到临床效益所需的最小运动强度以及患者可耐受的最高运动强度。
3.3 运动时间
目前相关研究中的单次运动总时长从12分钟到1小时不等,2021年的一项荟萃分析研究结果显示,持续1小时的运动能显著缓解疼痛与改善功能,其中包含10分钟的热身、40分钟的训练、10分钟的拉伸恢复[18]。已知持续耐力训练期间和之后导致运动者欣快感的增加与内源性阿片类物质的释放有关,2008年的一项研究[29]观测到持续2小时的耐力活动会促进内啡肽产生。2017年,Dunlop等[30]的研究显示,对于存在下肢疼痛僵硬的KOA患者,每周合计45分钟的中高强度运动是能改善或维持步速以及生活质量(基于SF-12量表)的最低阈值。Torstensen等[31]也认为,70~90分钟的运动疗法相较于20~30分钟的疗法更能促进中枢神经系统内啡肽的产生。因此,运动持续时间似乎也是运动总量中值得考虑的因素,未来需更多研究确定能获得最大效益的单次最小运动时长。
3.4 运动方式
用于治疗KOA的运动方式多样,具体方式的选择要依据患者的喜好而没有绝对优劣之分,临床医生只能提供一个基于经验的相对安全的选择空间[3]。目前KOA的运动方式主要分为有氧运动与肌力训练,近些年来身心运动也逐渐受到重视[3,6],本文通过查阅2019美国风湿病学会/关节炎基金会(American College of Rheumatology/Arthritis Foundation)[3]、2019国际骨关节炎研究学会(Osteoarthritis Research Society Interna-tional,OARSI)[7]、2019中国海峡两岸风湿病免疫学医疗卫生交流协会发布的指南[32],对KOA的运动方式以及证据等级、推荐指数总结如表3。

表3 KOA运动方式
3.4.1 有氧运动
当前研究以及指南推荐的类型主要集中于步行、骑行及跑步等陆上运动。水上运动可作为有氧运动的补充,但由于场地限制已不被列入一级推荐的运动方式[1,3,6,33]。
步行对于运动耐受力较低的人而言是缓和、安全、依从性较高的运动形式[34]。多项研究[34-36]显示,指导下的步行计划有利于关节炎功能以及疼痛改善。Wallis等[37]的研究显示,为期10周、每周70分钟的中强度步行计划即可提高患者步速和实现健康血压效应,且增加中高强度的步行时长相较于低强度,更有利于防止KOA人群的步速减慢[38]。
骑行能显著改善患者疼痛及运动功能[39-41],但在改善关节僵硬、日常活动、生活质量等方面疗效有限[39,40]。疼痛改善与骑行中关节面受到的压力不断变化有关,该循环能促进关节内物质交换和血液循环以及减轻关节炎症[40]。运动功能的改善与骑行导致的腿部力量提高有关[42],研究显示高强度、高阻力训练增加肌力程度显著优于低强度、低阻力训练[39,41]。然而,大多数骑行训练采用功率自行车的方式,座椅高度相对固定从而限制了膝关节屈伸范围,这虽是减少关节应力的有利因素,也是限制关节活动度改善的不利因素[43]。此外,功率自行车的作用部位局限在下肢并非全身,而日常生活需要全身协调性,所以其在改善日常活动、生活质量方面作用有限[43]。
跑步与KOA的关联性研究的结果不一[44-49],这与跑步方案的制定(强度、频率、持续时间)、患者自身特点(体重、年龄、膝关节生物力学特点)等相关,具体如下:①强度:中等水平跑步引起的生理负荷有助于维持软骨的完整性[49],还可减少调控炎症的c-Jun氨基末端激酶(c-Jun N-terminal kinase,JNK)/核转录因子(nu-clear factor-KB,NF-kB)通路的激活以及白介素1β(in-terleukin-1β,IL-1β)、白介素6(interleukin-6,IL-6)、肿瘤坏死因子(tumor necrosis factorα,TNF-α)等炎症介质的水平,发挥抗炎、抑制软骨变性的作用[50,51]。②频率与持续时间:大鼠模型[52]显示低时长、高频率的负荷刺激对关节软骨损伤弱于高时长、低频率的跑步方式。③体重:肥胖或者超重会导致关节负荷增加,诱发关节疼痛和KOA的发生[49]。④年龄:随着年龄增长,膝关节脆弱性相应增加[49]。⑤膝关节生物力学:在下肢力线异常的情况下跑步会导致膝关节压力分布异常,引起软骨损伤、软骨内骨化以及滑膜炎症反应,加速KOA疾病进展[50]。
有氧运动以强度低、节律强、持续时间长为特点,可以有效改善心肺功能以及提高有氧代谢能力,可推荐给所有KOA患者。但是,具体运动类型的选择需要根据不同人群的特点以及患者自身的偏好。对大多数KOA患者不推荐登山爬楼等运动[19],步行适于运动耐受力较低的老年人,功率自行车可能更适用于不能过多负重的KOA患者,而不同人群需制定不同的跑步计划来确保安全性。
3.4.2 肌力训练
适当的肌力训练可改善肌肉的功能参数[24,53]以及膝关节内收、屈曲力矩等机械因素,从而改善肌肉功能以及减轻不良机械因素对胫股软骨的不利影响[54],有助于预防以及延缓KOA的发生进展。对KOA患者的肌力训练主要包括膝关节周围肌群以及核心肌群[55]。膝关节周围肌群中以股四头肌训练最为常见和重要,股四头肌肌力增强可强化对膝关节的挤压作用,促进静脉、淋巴回流以及营养供应,并对局部循环、消除关节肿胀及缓解软骨炎症具有一定作用[55,56]。同时,专注于股四头肌的力量训练可显著改善KOA患者的步行能力[53,57],但是在膝关节不稳定时增强股四头肌肌力会加快骨关节炎进展[55]。此外,股四头肌结合臀肌锻炼更能改善KOA特别是膝关节内侧KOA患者的行走能力[58],涉及躯干、臀部以及膝关节的全身肌力训练比单一下肢力量训练可能更有助于改善膝关节内收力矩以及步速[59-61]。除了肌力训练部位,对KOA患者运动疗法中需重点关注肌肉收缩方式,肌力训练可依据肌肉收缩方式分为等长、等张、等速收缩[56]。等长收缩在运动过程中保持肌纤维长度不变,不产生关节活动,适用于有明显关节肿胀疼痛、肌力较弱的老年患者[1,56]。等张收缩在运动过程中保持肌肉张力不变而肌纤维缩短,可以促进肌肉肥厚以及提高神经肌肉控制,但因其可能会造成肌力不平衡而不适用于关节炎症期的患者[1,56]。等速收缩借助于相应设备,可预设肢体运动速度和角度,依据患者用力程度自动调节阻力,兼顾拮抗肌和主动肌,具有更高的安全性[56,62]。同时,借助等速设备还可以评估肌肉性能,了解不同角度下的肌力,有助于制定更加精准的力量训练计划[62]。但由于等速收缩训练受到设备限制,操作也较复杂,在KOA患者中还未广泛推广[1]。
然而,尽管当前普遍认为KOA患者的肌肉力量与疾病症状存在相关性,但对于肌肉力量与临床疗效的关联程度仍是未知的。Bartholdy等[63]在2017年发表的荟萃分析显示,按照ACSM标准进行力量训练,膝关节伸肌力量至少要增加30%、40%才能对疼痛、残疾产生显著临床意义。
因此,加强肌力训练对延缓KOA患者的疾病进展具有重要意义,以股四头肌为中心的全身渐进式肌力训练是具有较大临床价值的训练模式,同时根据患者疾病阶段以及设备条件选择适宜的训练方式。
3.4.3 身心运动
2019年发布的国际骨关节炎研究学会(Osteoar-thritis Research Society International,OARSI)临床指南强调了身心运动的重要性,并首次将太极和瑜伽等身心运动加入到KOA患者的核心运动治疗中[7,64]。
太极是基于中医理论并强调体育锻炼与精神集中结合的中国传统运动[65],可在身体与精神层面促进KOA康复:①身体层面,太极可以减轻疼痛[66-68]、改善膝关节僵硬[66]、提高肌力[69]、增强膝关节屈伸的本体感觉[69]以及减少骨密度损失[65]。其中本体感觉的改善是由于太极运动多为半蹲和弓步,在运动过程中需精确控制膝关节的弯曲和伸展,从而实现对称和动态的重心转移以及稳定的单、双腿站姿[70]。②精神层面,太极涉及动作与呼吸控制的结合,有助于改善患者情绪控制、缓解抑郁以及克服对疼痛的恐惧[66,68]。
瑜伽是包含体式、呼吸、冥想、放松等四部分的身心运动,起源于古印度[71,72],多变的体式可增加关节活动度和提高肌力,呼吸、冥想以及放松练习可刺激副交感神经和缓解肌肉紧张,从而改善疼痛以及抑郁、焦虑等心理问题[71,73]。相关综述和荟萃分析[71,74,75]表明,瑜伽可减轻KOA患者的疼痛,改善关节僵硬、柔韧性和平衡能力等躯体问题以及抑郁沮丧等心理问题。考虑到KOA的疾病特点,适合KOA的瑜伽应该是在保持膝关节低内收力矩下进行的有选择性的负重、静态姿势以及肌力训练的练习[76,77]。但瑜伽种类繁多,尚无研究评估目前流行的一些瑜伽类型(如热瑜伽、力量瑜伽)的安全性与有效性。
总体而言,太极、瑜伽等身心运动因其低风险、高流行性的特点,可被推荐给KOA患者。然而,传统的运动模式需要有医学背景的瑜伽或太极老师与医生共同改良制定,来避免运动中的不良事件。
3.5 运动总量
一项基于1999~2010年约翰斯顿骨关节炎项目随访数据的研究[78]显示,2008年美国卫生与公众服务部(Department of Health and Human Services,HHS)推荐的运动总量(与≥150分钟/周的中强度运动相当的运动量)并不会增加KOA的风险,只有过高水平的活动(与≥300分钟/周的中强度运动相当的运动量)会略微增加关节间隙狭窄,但是目前仅有小部分KOA患者达到体育活动指南推荐的运动总量。具体而言,运动总量是频率、强度、持续时间的总和,有关频率、强度、持续时间已分别在上文阐述,而具体的运动总量要根据患者疾病严重程度以及对运动的耐受程度来制定[2]。
3.6 运动进度
运动进度是指运动疗法的具体内容会随着运动处方的执行进展情况发生难度的改变[79],它取决于运动的目的以及个体健康状况等因素,并通过调整运动疗法的其它要素而发生变化。具体而言,一个运动计划最初的运动难度较低,直到患者适应了该运动并以运动心率以及疲劳感下降为表现,随后患者会被推荐运动难度较高的运动疗法[21]。通常,在运动初期,患者还难以正确自我锻炼时,建议在医师指导下进行训练,后期随着患者运动信心提高,逐渐掌握运动技能,则可居家锻炼[19]。运动进度强调循序渐进的原则,这有助于增加患者依从性、预防运动损伤以及达到预期目的。Ni[49]、Kawae[80]等的研究显示,循序渐进的跑步不会增加软骨损伤的风险;Foroughi[59]、Davis[81]等的研究也表明,渐进性的肌力训练模式在提高肌力以及改善症状功能方面显著优于固定模式。
4 KOA综合运动疗法
本文检索了近些年相关文献,选取了KOA运动疗法的随机对照实验,并按照PITT-VP原则进行总结归纳,见表4。纳入的大多研究[27,28,82,83]显示,线下或者电话指导下的运动训练有助于改善KOA患者的疼痛以及身体功能,这些运动疗法的共性有:①均包含下肢肌力训练;②治疗时间≥2月,运动频率≥3次/周;③定期运动功能评估后,根据患者的运动能力调整“FITT-V”几大要素;④运动受物理治疗师的直接或间接指导;⑤均纳入身体功能评分作为主要结局指标。但是Messier等[27,28,82,83]的研究显示,健康教育组与高强度以及低强度运动组的疼痛以及膝关节挤压应力在18个月后的随访中都有改善,但三者之间差异不存在统计学意义。这可能与Messier的研究中强化线下健康教育后导致健康教育组自发进行运动锻炼有关。相反地,Jan等[27,28,82,83]的研究显示,高强度训练组与低强度训练组在统计学上无显著差异。以下这些因素可能导致研究结果不同:纳入对象(Jan纳入的患者身体质量指数(body mass index,BMI)在23~24 kg/m2,Messier纳入的患者BMI在31~32 kg/m2)、运动强度(Jan的运动强度普遍强于Messier)、随访时间(Jan随访8周,Messier随访20周)等,Messier的研究也没有纳入身体功能作为主要评价指标。运动疗法特别是高强度运动在KOA早期可以对身体功能产生显著临床效益,且更适用BMI较小的人群。
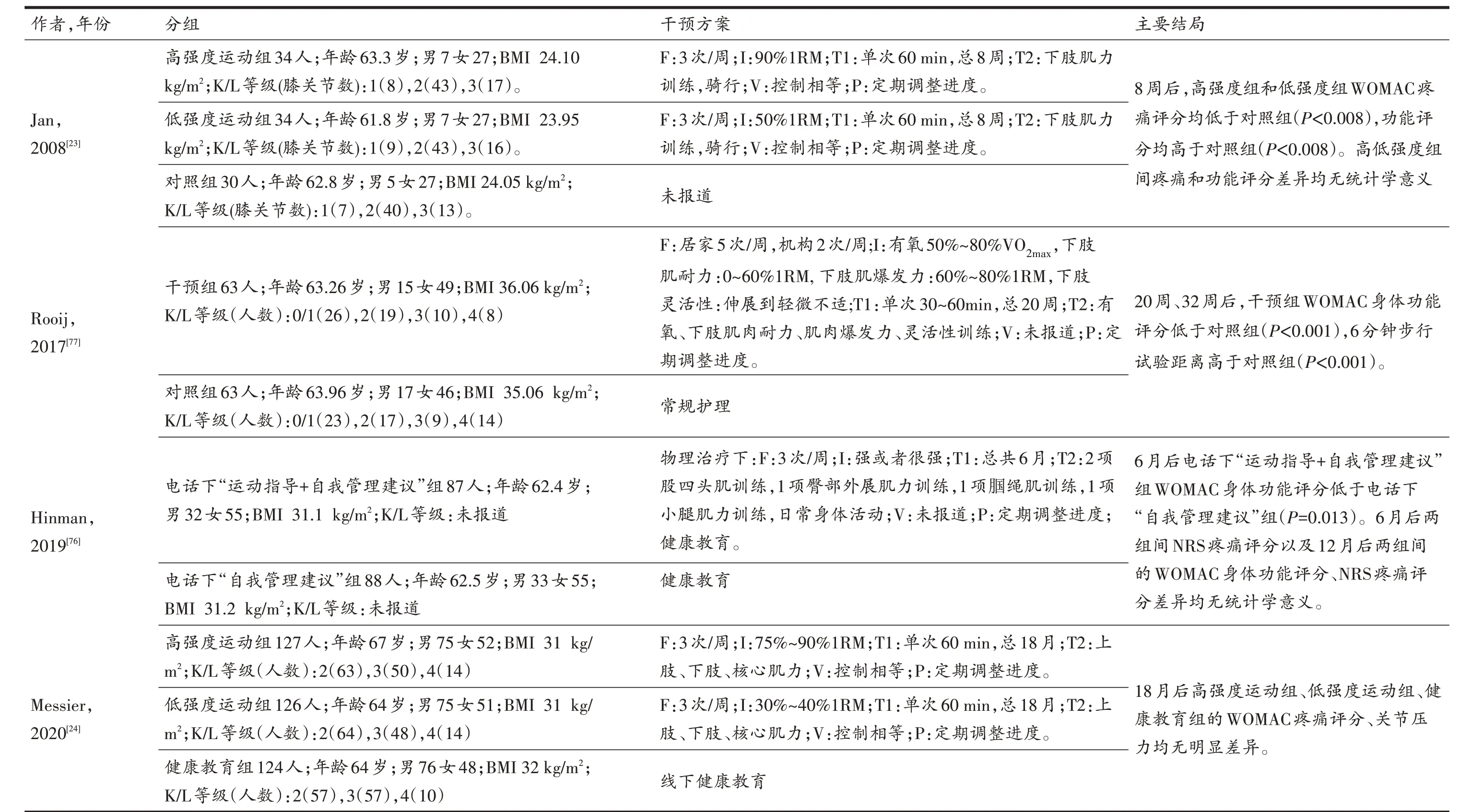
表4 KKOOAA运运动动疗疗法法的的随随机机对对照照研研究究
众多原因导致当前还没有标准化的KOA运动治疗方案。首先,临床研究存在异质性,包括KOA患者的纳入标准以及FITT-VP原则的运动疗法的细则制定,其研究结论不具推广性。其次,由于运动疗法的FITT-VP的各要素之间交互影响,难以精准实现对单一变量的控制。此外,运动疗法研究很大程度受到患者依从性的影响,相关高质量、大规模、长时间的随机对照研究的开展存在困难。最后,FITT-VP原则下的运动疗法是个体化的,需要考虑患者的运动习惯、基础疾病、年龄等因素,需在详细评估各项功能后制定相对安全的方案。
5 小结与展望
最新临床指南均推荐运动为KOA的基础治疗方法之一,对KOA治疗的运动方案应由专业治疗师、医生以及患者共同协商制定。具体而言:①运动频率以1周≥3次为宜;②运动强度以中强度为安全范围;③运动方式根据患者疾病特点以及运动偏好选择;④单次运动持续时间可以10~60 min不等;⑤运动总量需要根据患者综合评估结果及时调整;⑥运动进度要遵循循序渐进原则。
由于当前对KOA的运动疗法的疗效评价结果不一,未来需更多高质量的临床和基础研究,进一步探讨KOA的发病机制以及不同运动处方要素对KOA的影响,以便为KOA的运动疗法制定提供科学依据。
