瘢痕子宫产妇阴道分娩失败的危险因素及其对母婴妊娠结局的影响
2022-06-22孟亚娟吴朝勇陆文兰沈叶琴
孟亚娟 吴朝勇 陆文兰 沈叶琴
[摘要] 目的 探讨瘢痕子宫产妇阴道分娩失败的危险因素及其对母婴妊娠结局的影响。方法 选取2018年1月至2020年10月绍兴市柯桥区妇幼保健院妇产科收治的379例瘢痕子宫产妇进行调查,根据其阴道试产是否成功将其分为失败组(n=107)和成功组(n=272);比较两组一般资料的差异性,采用逐步logistic回归法筛选瘢痕子宫产妇阴道分娩失败的危险因素。结果 瘢痕子宫产妇阴道分娩失败率高达28.23%;影响瘢痕子宫产妇阴道分娩失败的危险因素包含高龄(OR=3.238)、产前体质量指数(BMI)(OR=2.588)、胎儿宫内窘迫(OR=3.504)、宫缩乏力(OR=4.233)、产程停滞(OR=5.403)等,而子宫下段厚度(OR=0.221)、使用宫缩剂(OR=0.482)则为保护因素;失败组的产后出血、产褥感染、胎儿窘迫、新生儿窒息等发生率均高于成功组(P<0.01)。结论 瘢痕子宫产妇阴道分娩失败率仍然较高,且影响阴道试产失败的高危因素较多,而且阴道试产失败对母婴妊娠结局产生较大影响。
[关键词] 瘢痕子宫;阴道分娩;危险因素;妊娠结局
[中图分类号] R714.2 [文献标识码] B [文章编号] 1673-9701(2022)12-0047-03
[Abstract] Objective To investigate the risk factors of vaginal delivery failure in puerperas with scarred uterus and the influence of vaginal delivery failure on maternal and fetal pregnancy outcomes. Methods A total of 379 puerperas with scarred uterus admitted to the Department of Obstetrics and Gynecology in Shaoxing Keqiao Maternal and Child Health Care Hospital from January 2018 to October 2020 were selected and divided into failure group (n=107) and success group (n=272) according to whether their vaginal trial of labor was successful. The differences in the general data between the two groups were compared. The risk factors for vaginal delivery failure in puerperas with scarred uterus were screened by stepwise logistic regression. Results The failure rate of vaginal delivery in puerperas with scarred uterus was as high as 28.23%. The risk factors affecting vaginal delivery failure in puerperas with scarred uterus included advanced age (OR=3.238), prenatal body mass index (BMI) (OR=2.588), fetal intrauterine distress (OR=3.504), uterine inertia (OR=4.233), and labor arrest (OR=5.403), while lower uterine segment thickness (OR=0.221) and use of uterotonics (OR=0.482) were protective factors. The incidences of postpartum hemorrhage, puerperal infection, fetal distress, and neonatal asphyxia in the failure group were higher than those in the success group (P<0.01). Conclusion The failure rate of vaginal delivery in puerperas with scarred uterus is still high, and there are many factors affecting the failure of vaginal trial of labor. The failure of vaginal trial of labor has a greate impact on the maternal and fetal pregnancy outcomes.
[Key words] Scarred uterus; Vaginal delivery; Risk factors; Pregnancy outcome
隨着二胎政策的放开,高龄产妇呈现逐年上升趋势,选择性剖宫产的比例居高不下(我国超40%进行剖宫产分娩),使得瘢痕子宫育龄期妇女再次妊娠的比例也在显著增加[1]。瘢痕子宫是由于剖宫产术或肌壁间的肌瘤剥除术之后子宫留有瘢痕,而瘢痕子宫对孕产妇的妊娠、分娩、产后等均有较大的影响[2],可引起产妇子宫破裂、子宫切除、子宫瘢痕异位、产后出血、围产儿窘迫及窒息等,严重影响孕产妇及围产儿的妊娠结局[3]。对于瘢痕子宫孕产妇,如何合理选择分娩方式和安全分娩,是产科人员、产妇及其家属最为关切的问题,在进行阴道试产的过程中,及时发现各种异常、尽早改变分娩方式及保障母婴安全[4],临床上显得尤为必要。为此,本研究对379例符合阴道分娩指征的瘢痕子宫产妇进行回顾性调查,分析阴道试产的失败率、相关高危因素及其对妊娠结局的影响,现报道如下。
1 资料与方法
1.1 一般资料
选取2018年1月至2020年10月绍兴市柯桥区妇幼保健院妇产科收治的379例瘢痕子宫孕产妇为调查对象。纳入标准[5]:①均进行过1次子宫下段横向切口的剖宫产;②有瘢痕子宫;③符合阴道分娩适应证(最多有两次剖宫产史、胎儿纵产式、子宫没有其他瘢痕、无子宫破裂病史、骨盆正常;患者强力要求,并充分知情同意)、无禁忌证(前次剖宫产的术式为古典式剖宫产和T型切口;胎儿体重>3500 g;胎位异常:臀位,肩先露、前不均倾、高直位、面先露、复合先露等;子宫破裂史,妇科子宫肌瘤剔除术史、子宫腺肌症剔除史、子宫穿孔史;其他阴道分娩禁忌证;肥胖、子痫前期、糖尿病、高龄;多胎;本次怀孕距上次剖宫产<18个月;子宫下段瘢痕处厚度<3.5 mm;上次剖宫产后做过宫颈手术);④单胎妊娠;⑤临床资料完整等。排除标准[6]:①既往有子宫破裂史者;②距上次剖宫产<2年者;③有严重妊娠并发症者,如重度子痫前期、胎盘植入、前置胎盘等;④有严重的内科疾病者;⑤阴道试产过程中患者或其家属临时改变主意转为剖宫产者。379例阴道试产的瘢痕子宫产妇,年龄26~40岁,平均(31.35±3.68)岁;孕龄37~41周,平均(39.20±0.97)周;根据产妇阴道试产是否成功将其分为失败组(n=107)和成功组(n=272)。
1.2 方法
自行设计《瘢痕子宫产妇阴道分娩失败的流行病学调查表》,查阅所有产妇和新生儿的病案资料、病程记录,回顾性收集如下资料:产妇的年龄、产前身高、产前体质量指数(BMI)、分娩孕龄、临产入院(有临产征兆可以入院,一般以见红和规律性阵痛为判定依据)、产次、妊娠高血压、妊娠糖尿病、距上次剖宫产时间、子宫下段厚度、胎儿宫内窘迫、羊水胎粪污染、宫缩乏力、产程停滞、使用宫缩剂、巨大儿、妊娠结局、阴道试产失败情况等。
1.3 统计学方法
采用SPSS 23.0统计学软件进行数据统计,计数资料以 [n(%)] 表示,组间比较使用χ2检验;多因素处理采用逐步logistic回归法;P<0.05为差异有统计学意义。
2 结果
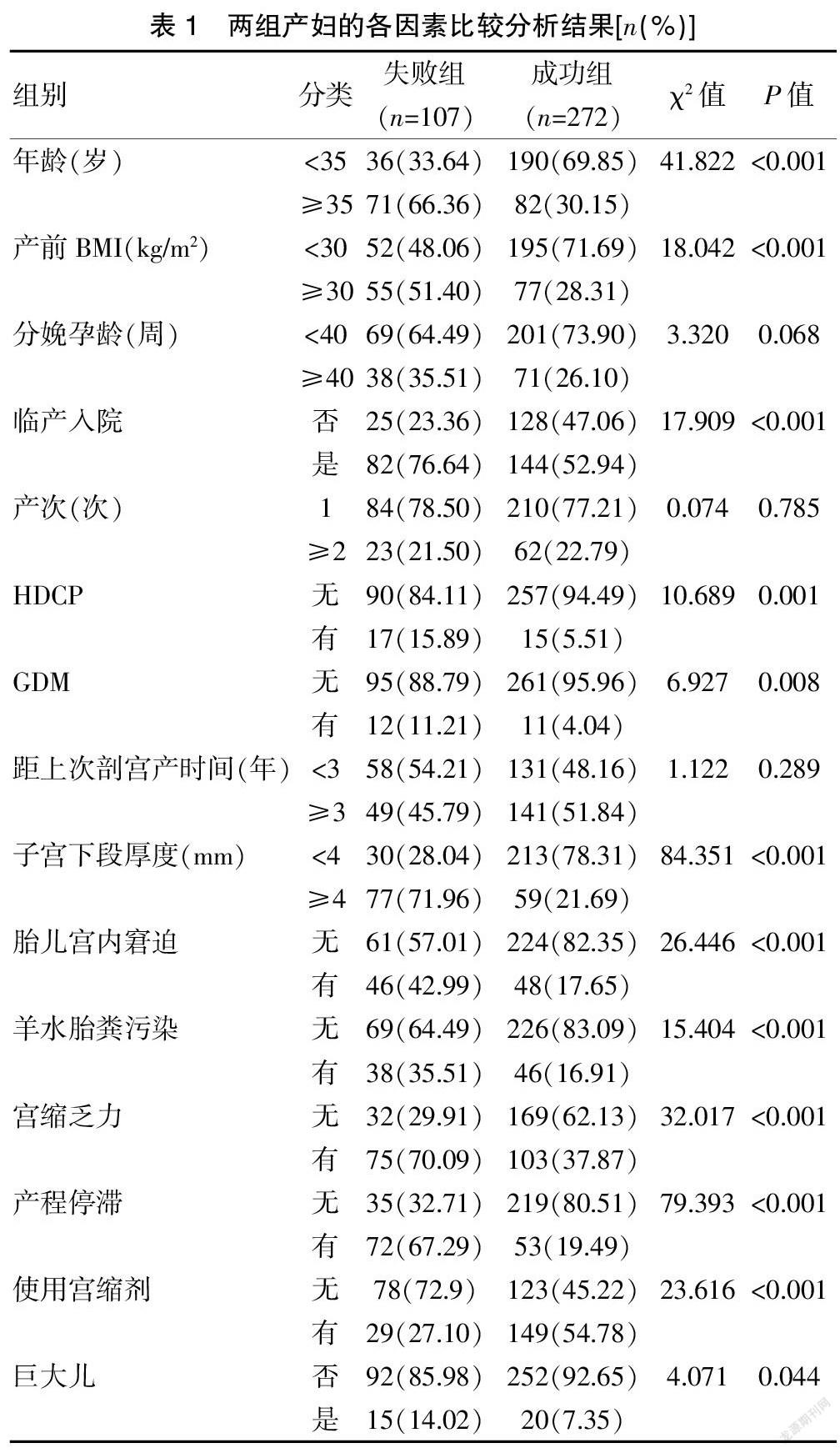
2.1 影响瘢痕子宫产妇阴道分娩失败的单因素分析
單因素分析结果显示,两组产妇的年龄、产前BMI、临产入院、HDCP、GDM、子宫下段厚度、胎儿宫内窘迫、羊水胎粪污染、宫缩乏力、产程停滞、使用宫缩剂、巨大儿等因素比较,差异有统计学意义(P<0.05)。见表1。
2.2 影响瘢痕子宫产妇阴道分娩失败的多因素分析
以产妇阴道试产是否成功为因变量(成功组=0,失败组=1),将单因素筛选有意义的12个因素作为自变量,各自变量的赋值情况见表2。实施多因素非条件logistic回归分析,逐步回归的纳入标准为0.05、剔除标准为0.10。结果显示,影响瘢痕子宫产妇阴道分娩失败的危险因素包含高龄、产前BMI(≥30 kg/m2)、胎儿宫内窘迫、宫缩乏力、产程停滞等,而子宫下段厚度(≥4 mm)、使用宫缩剂则为保护因素。见表3。
2.3 两组产妇的妊娠结局比较
失败组的产后出血、产褥感染、胎儿窘迫、新生儿窒息等发生率均高于成功组(P<0.01)。见表4。
3 讨论
随着二胎政策的全面放开,近些年来瘢痕子宫育龄期妇女再次妊娠的人数快速增加,对于剖宫产产妇术后再次分娩方式的选择,以往提出“一次剖宫产,永远剖宫产”,然而,2010年美国妇产科协会提出符合剖宫产后阴道试产(TOLAC)的适应证和禁忌证[7],对于没有严重的产科合并症或并发症者可以选择经阴道分娩,这会明显减少再次剖宫产率。我国在这方面起步较晚,于2016年提出瘢痕子宫产妇阴道分娩的相关专家共识[8-11]。
本研究多因素分析结果显示:①高龄。年龄≥35岁的孕妇为高龄产妇,其身体机能下降、妊娠期并发症较多、骨盆可塑性降低、宫缩乏力、产程延长等[12-13],导致产妇试产时间过长,从而降低阴道试产成功率。②产前BMI。产妇产前BMI≥30 kg/m2时,可反映孕妇盆底的脂肪组织层较厚,在阴道试产时产妇宫口扩张较慢,孕妇过于肥胖会导致胎儿体型偏大、胎儿缺氧耐受性降低[14],这些均会加大阴道试产失败的风险。③子宫下段厚度。子宫下段是形成瘢痕的重要部位,瘢痕子宫形成的结缔组织会导致子宫柔韧性降低、瘢痕张力增加、下段肌层抗张力较低[15],产妇经阴道分娩会引起宫内压升高,对子宫下段厚度较薄的产妇,可增加产妇子宫破裂和阴道试产失败的风险;目前对子宫下段厚度作为TOLAC的预测指标仍存在争议,应结合其他高危因素或指标进行综合评估。④胎儿宫内窘迫。孕妇、胎盘、胎儿等各种高危因素均有可能引起胎儿在宫内缺血缺氧酸中毒,表现为胎儿宫内窘迫和围产儿窒息等,若在分娩过程中胎儿宫内窘迫症状较为严重,同时表现为宫缩乏力、产程停滞等现象,应尽快改为剖宫产,降低围产期死亡率和新生儿神经系统后遗症[16-19]。
本研究结果显示,失败组的产后出血、产褥感染、胎儿窘迫、新生儿窒息等发生率分别为22.43%、16.82%、42.99%、9.35%,分别低于成功组的4.78%、5.51%、17.65%、2.94%,与师伟[20]报道的TOLAC失败可增加产后出血、胎儿窘迫、新生儿窒息等结果相近。产妇分娩时,由于各种因素引起宫缩乏力,会拖延产程时间,甚至出现产程停滞,导致胎儿无法及时娩出,胎儿在宫内容易出现胎粪污染、脐带扭转、胎盘缺血缺氧等[21],在分娩过程中导致胎儿宫内窘迫,增加围产儿死亡率风险;此类胎儿娩出后,一般Apgar评分较低,多数新生儿有窒息现象的发生,远期还可能影响新生儿神经系统后遗症[22]。
由此可见,TOLAC失败对母婴妊娠结局产生较大的影响,因此,定期对孕产妇进行产检,做好孕期管理工作,包括合理饮食管理、控制体重、适当增加运动、治疗妊娠并发症等;同时做好产前综合评估,筛选相关高危因素,严格把握TOLAC的适应证和禁忌证,获得孕产妇和家属的知情同意,做好阴道试产失败进行抢救的准备,确保分娩的安全性。
[参考文献]
[1] 吕丽,封丽,彭燕.二次妊娠合并瘢痕子宫产妇分娩方式的危险因素分析[J].解放军预防医学杂志,2019,37(3):45-47.
[2] Attilio DSS,Saccone G,Mccurdy R,et al. Risk of cesarean scar defect in singleversus doublelayer uterine closure:A systematic review and metaanalysis of randomized controlled trials[J].Ultrasound in Obstetricsand Gynecology, 2017, 50(5):578-583.
[3] 巴哈尔古丽·阿不来提,迪里达尔·玉山.前次剖宫产后瘢痕子宫再次妊娠患者晚期妊娠结局及危险因素分析[J].检验医学与临床,2018,15(8):1083-1085.
[4] 赖文君,廖绮琳,陈梅英.疤痕子宫再次妊娠经阴道分娩的相关因素分析[J].中国病案,2018,19(6):86-88.
[5] 安然,李丽.Logistic回归分析瘢痕子宫再次妊娠产妇阴道分娩妊娠结局的影响因素[J].中国性科学,2020,29(8):39-41.
[6] Wu C,Chen X,Mei Z,et al.A preliminary study of uterine scar tissue following cesarean section[J].Journal of Perin-atal Medicine,2018,46(4):379-386.
[7] Chestnut DH. ACOG Practice bulletin No. 115: Vaginal birth after previous cesarean delivery[J].Obstet Gynecol,2010,116(2 Pt 1): 450-463.
[8] 中華医学会妇产科学分会产科学组.剖宫产术后再次妊娠阴道分娩管理的专家共识(2016)[J].中华妇产科杂志,2016,51(8):561-564.
[9] 施艳,董完秀,唐锦清.瘢痕子宫阴道试产失败的危险因素分析及对妊娠结局的影响[J].中国计划生育和妇产科,2020,12(4):29-32.
[10] 姜秀丽,顾盼,刘麟,等.帕瑞昔布钠对经产妇剖宫产术后吗啡硬膜外镇痛效果及产后抑郁的影响[J].南通大学学报(医学版),2020,40(1):27-29.
[11] 黄冬梅.剖宫产术后瘢痕子宫再次妊娠阴道试产失败的危险因素分析[J].中国妇幼保健,2018,33(15):3496-3498.
[12] 屈在卿,杨明晖,杜明钰,等.高龄孕产妇剖宫产术后再次妊娠阴道分娩的妊娠结局分析[J].中华妇产科杂志,2017,52(8):521-525.
[13] 洪凡,龚景进,黄楚君,等.瘢痕子宫妊娠早产经阴道分娩的可行性与安全性[J].实用妇产科杂志,2020,36(1):72-74.
[14] Jurkovic D,Knez J,Appiah A,et al.Surgical treatment of cesarean scar ectopic pregnancy: Efficacy and safety of ultrasound-guided suction curettage[J].Ultrasound Obstet Gynecol,2016,47(4):511-517.
[15] 程啟胜,王琳.瘢痕子宫再次妊娠阴道分娩的临床分析[J].大连医科大学学报,2020,42(5):440-443.
[16] 黄鹂鹂,林淑娟,区凯敏.脐动脉血不同pH值与胎儿宫内窘迫的相关性及预后分析[J].中国医药科学,2020, 10(19):128-131.
[17] 郭鹏霞.葡萄糖酸钙联合缩宫素治疗自然分娩初产妇第一产程宫缩乏力的临床疗效[J].临床合理用药杂志,2020,13(3):119-120.
[18] 李玲,颜艳,沙婷婷,等.基于广义估计方程探讨长沙市开福区产妇产后体重滞留现状及其影响因素[J].中南大学学报(医学版),2019,44(1):59-66.
[19] 刘丽娜,张丽莉,于雪萍,等.卡前列素氨丁三醇治疗宫缩乏力性产后出血研究进展[J].医学综述,2020,26(1):143-147.
[20] 师伟.瘢痕子宫再次妊娠产妇阴道试分娩结局[J].河南医学研究,2020,29(22):4075-4076.
[21] 何小囡.剖宫产术对足月妊娠临产胎儿宫内窘迫患者分娩结局及预后的影响[J].临床研究,2018,26(2):108-110.
[22] 霍会蚕,王如意,李艳云,等.剖宫产产妇产褥感染危险因素及血清IFN-γ与TGF-β变化[J].中华医院感染学杂志,2020,30(13):2033-2037.
(收稿日期:2021-02-20)
