送血管鞘的改良技术在儿童PICC置管中的应用及可行性分析
2022-06-21李延芳曹英娟李玉美
李延芳 张 红 张 冰 曹英娟 李 雪 李玉美
(山东大学齐鲁医院儿科,山东 济南 250012)
化疗是目前儿童恶性肿瘤最主要的治疗方法,通常治疗时间长达数月甚至数年[1]。大多数化疗药物是通过静脉输注的。外周浅静脉输注化疗药物极易出现药物外渗、血管脆性增加及血管壁硬化、狭窄等问题,因此,可靠、安全、有效和长期的留置中心静脉输注方法非常重要。目前经外周静脉置入中心静脉导管(peripherally inserted central catheter,PICC)已广泛应用于儿童化疗药物的输注[2],PICC导管插入方法已从传统的盲穿逐渐发展为结合影像学技术进行穿刺。改良的塞丁格技术(modified seldinger technique,MST)是在血管超声引导下实施的一项常用的PICC置管技术[3],该技术可以准确定位穿刺静脉位置,评估静脉穿刺情况,避免多次穿刺的发生。但是,传统的MST需要使用刀片切开皮肤,会导致血管断裂和组织损伤,增加患者痛苦及感染的发生,特别是针对儿童[4]。目前成人PICC中应用了新的改良送鞘方法。改良送鞘方法使用改良塞丁格组件的导管鞘的扩张器进行扩皮,扩张器的前端细小、尖锐、光滑、有一定韧度,且和导管鞘之间存在距离,由导丝作为向导,进入表皮、真皮、皮下组织,建立了一个细小的隧道,利用皮肤弹性暂时扩张穿刺点,达到扩皮效果后退出隧道,在穿刺点周围皮肤扩张回弹之前,将扩张器与导管鞘组件通过这个扩张后的“隧道”进入血管,使穿刺口与导管紧紧包绕,从而减少局部渗血渗液及感染的发生,减轻患者的心理压力及经济负担,减少护理人员工作量[5]。我们首次在儿童中应用了这种改良送血管鞘技术,现将这种方法的可行性及安全性的评估报道如下。
1 资料与方法
1.1 一般资料 根据纳入和排除标准,选择2017年1月至2020年12月在山东大学齐鲁医院初次行PICC置管的儿童血液肿瘤患者共496例。对照组选取2017年1月至2018年12月塞丁格技术送血管鞘的PICC置管儿童患者227例,试验组选取2019年1月至2020年12月改良的送血管鞘的PICC置管儿童患者269例,纳入计划接受PICC导管插入术的1个月~14岁的患儿。排除凝血功能异常、血小板计数<20×109/L、体温≥37.5 ℃、父母拒绝签署知情同意书的患者。参与本研究者均已签署PICC操作前知情同意书,且本研究已获得山东大学齐鲁医院伦理委员会的审批。
1.2 研究工具 选用美国巴德公司生产的三向瓣膜式PICC导管,BRAUN 14G穿刺针套件、管超声引导仪等。改良血管鞘组件由PICC插管鞘和14G穿刺针套管组成,见图1。
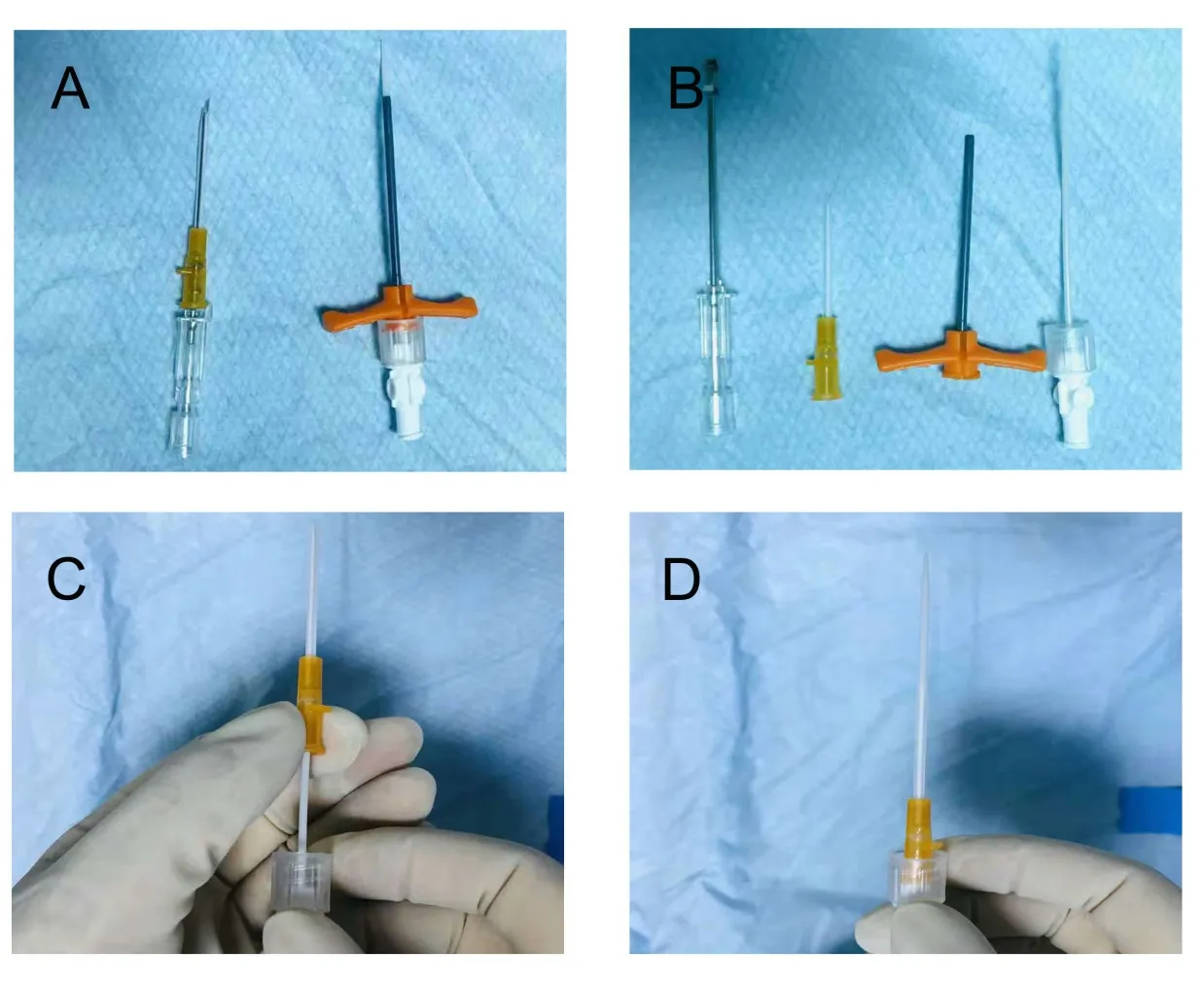
图1 改良的血管鞘组件
1.3 方法
1.3.1 PICC操作者 本研究的两组PICC操作者相同,共2名,均已接受正式的PICC置管技术培训并获得了PICC置管资质证书。
1.3.2 置入步骤 ①塞丁格技术送鞘方法:首先充分显露穿刺部位并进行常规消毒,穿刺针在超声引导下进入目标血管,将导丝沿着穿刺针插入血管,在体外保留15 cm的导丝,拔出穿刺针,保留导丝在原位置,穿刺点周围给予2%利多卡因0.1~0.2 mL皮内注射后,扩皮刀沿导引导丝上方做皮肤切开,沿导引导丝送入微插管器,手持微插管器距尖端1/3~1/2处,将其沿着血管走形方向边旋转边向前推进,插管鞘至少2/3进入血管内,拧开扩张器上的锁扣,分离扩张器和插管鞘,同时将扩张器和导丝一起撤出,检查导丝的完整性,左手按压插管鞘末端处上方的静脉止血,大拇指置于插管鞘开口处,将导管自插管鞘内缓慢、短距离、匀速置入,导管进入约10 cm时,嘱患者将头转向穿刺侧手臂,并低头使下颌贴近肩部,沿插管鞘继续置入PICC导管至预置入长度后,从血管内撤出插管鞘,置管完毕后,用32层2 cm×3 cm的无菌纱布压紧穿刺点,并用透明敷贴固定,24 h后换药,并对患儿予以常规PICC置管护理。②改良的血管鞘置入方法:首先充分显露穿刺部位并进行常规消毒,穿刺针在超声引导下进入目标血管,将导丝沿着穿刺针插入血管,在体外保留15 cm的导丝,拔出穿刺针,保留导丝在原位置,沿导丝套入改良的血管鞘组件,用一只手绷紧穿刺部位周围的皮肤,并用另一只手将血管鞘插入血管,再将导丝和扩张器拔出。PICC导管通过插管鞘缓慢推进到上腔静脉,最后拔出插管鞘。置管完毕后,用32层2×3 cm的无菌纱布压紧穿刺点,并用透明敷贴固定,24 h后换药,并对患儿予以常规PICC置管护理。
1.4 观察指标 观察指标包括改良血管鞘的置入成功率、置入过程所需时间、置入过程中的疼痛程度(根据Wong-Baker面部疼痛等级评定表进行评估:0分为无痛,2分为有点痛,4分为轻微疼痛,6分为疼痛明显,8分为疼痛严重,10分为疼痛剧烈[6-7])、局部即刻出血量以及放置导管后24 h的出血量(少量出血为纱布浸润面积<1/2,中等出血量为纱布浸润面积≥1/2或<1层,大量出血为出血量浸润>1层纱布[8],无菌纱布规格:8 cm×10 cm)、置管后7 d内的维护次数以及导管尖端位置(基于PICC插入后的胸部X射线)。
1.5 统计学方法 使用SPSS 19.0软件进行统计分析。计量资料以()表示,先进行正态分布和方差齐性检验,两组间比较采用t检验,两组间计数资料比较采用卡方检验,多组间比较采用单因素方差分析。P<0.05为差异有统计学意义。
2 结果
2.1 两组患儿基本资料对比 两组在置管位置、导管直径上差异有显著性(P<0.05);而两组在性别、年龄、疾病类型、外周血管位置上差异无显著性(P>0.05)。见表1。

表1 两组患儿基本资料对比[n(%)]
2.2 两组患儿塞丁格技术与改良血管鞘插置入相关观察指标对比 在269例置管患儿中,改良血管鞘插管置入的总成功率为100.00%,单次置入成功率为97.77%,置入过程所需时间为(15.35±0.11)s,7 d的平均维护次数为(1.03±0.01)次,这表明大多数患者在7天中只需要进行一次维护。导管尖端应位于上腔静脉的中下第三处,即根据胸部X线片的T5~T7节段。见表2。
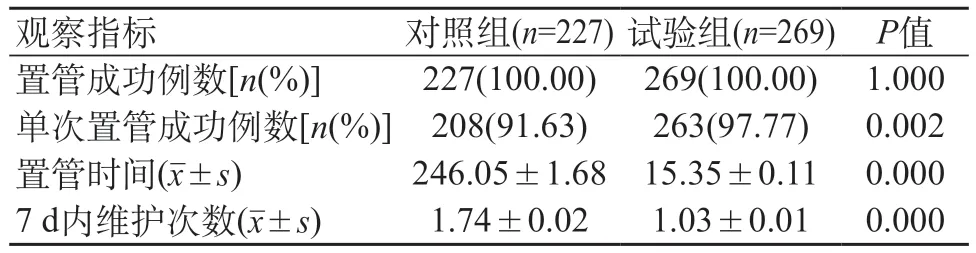
表2 两组患儿塞丁格技术与改良血管鞘插置入相关观察指标对比
2.3 两组患儿改良血管鞘置入过程的出血情况对比 评估改良血管鞘置入过程中的出血量,试验组发现97.77%的儿童没有即刻出血,2.23%的儿童有少量出血。放置导管后24 h,有2.6%的儿童有少量出血。无论是即刻出血还是置管后24 h,患儿均未出现中度或重度出血。而对照组即刻出血量较大。见表3。

表3 两组患儿塞丁格技术与改良血管鞘置入的出血情况对比[n(%)]
2.4 两组患儿改良血管鞘置入过程中疼痛情况对比 我们使用Wong-Baker面部疼痛等级量表来评估改良血管鞘置入过程中的患儿的疼痛情况,结果表明,大多数3岁以上儿童的疼痛较轻,表明与PICC插入相关的疼痛是可以忍受的。见表4。
表4 两组患儿改良血管鞘置入过程中疼痛评分对比()
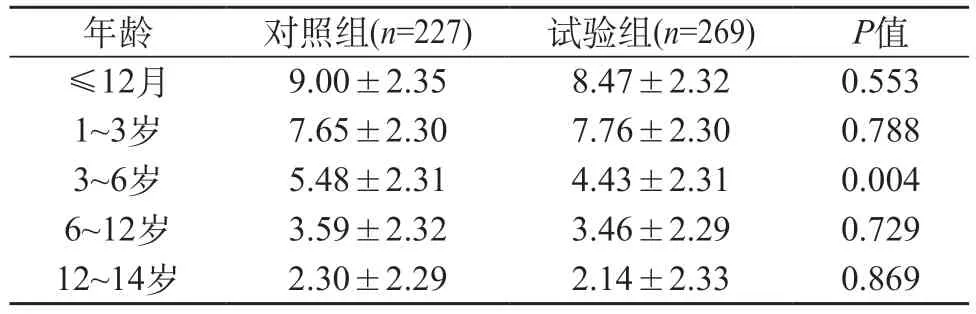
表4 两组患儿改良血管鞘置入过程中疼痛评分对比()
3 讨 论
中国儿童恶性肿瘤的发病率每年以2.8%的速度在增长,与恶性肿瘤相关的死亡在儿童总死亡人数中排名第2位[9]。患有恶性肿瘤的儿童需要长期静脉化疗,而反复浅静脉穿刺会加重血管损伤,增加患儿疼痛。为了避免上述情况,PICC在20世纪90年代开始应用于儿童治疗[10]。PICC是通过外周静脉置入的深静脉导管,其尖端位于上腔静脉或锁骨下静脉,具有留置时间长和易于操作的优点,现已被广泛用于肿瘤化疗[11]。PICC导管置入操作分为3个步骤:穿刺周围静脉,插入鞘管以及将导管推进到上腔静脉[12]。本研究中的外周静脉穿刺在超声引导下进行的,操作员可以清楚地找到穿刺位置,动态观察血管充盈,及时识别血管畸形。与传统的盲穿相比,穿刺成功率大大提高。
如何成功放置血管鞘是将化疗药物输送到上腔静脉的重要前提。传统的鞘管输送方法需要局部麻醉,然后使用刀片切开静脉穿刺部位皮肤,手术时间长且疼痛剧烈,年龄小的患儿可能因无法配合而导致置管失败[13]。成人PICC送鞘中是将14G穿刺针套管和PICC套件中的扩张器组合成一个改良的血管鞘组件,该组件可以在导丝的引导下顺利置入外周血管,有效降低置管后渗血渗液的发生及PICC导管的局部感染,减轻患者的心理压力及经济负担。将这种改良技术首次应用到儿童PICC中,我们发现研究入组的269个病例中,改良送血管鞘置入的成功率为100.00%,单次置入的成功率为97.77%,成功率明显提高。本研究中所用的14G穿刺针套管的内径与PICC导管的外径相同,所以插入过程非常顺畅,导管输送过程中没有阻力,保证了送管的顺利进行。
本研究中,因为这种置入方法无须局部麻醉和皮肤切开,改良的血管鞘置入时间较前明显缩短,同时麻醉引起的局部皮肤过敏的风险也大大降低,提高了患者的依从性。我们使用Wong-Baker面部疼痛等级量表来评估送鞘过程中的疼痛情况,结果发现,因为无须皮肤切开,年长儿童的疼痛程度多为轻微疼痛,较前明显降低,这也符合我们改良的预期。而3岁以下儿童疼痛改善不明显,可能是由于穿刺过程父母无法陪伴,年幼儿童脱离父母后恐惧造成。总的来说,我们改良的送血管鞘方法显著缩短了穿刺时间,减少了置管过程的疼痛,增加了儿童及其家长的依从性。
穿刺点出血是PICC置管常见并发症[14]。长时间的出血可能会导致穿刺部位肿胀、感染及增加静脉炎的风险,严重出血病例可能需要拔除导管,不利于患者的治疗[15]。在本研究中,97.77%的患儿在改良的血管鞘置入后没有局部出血现象,只有少数儿童表现为少量出血。97.40%的患儿在置入导管后24 h没有活动性出血,表明我们这种改良的血管鞘技术可以显著减少穿刺部位的出血。究其原因是,改良的血管鞘刺入皮肤是基于钝性皮肤扩张的原理,不会导致皮肤及皮下组织的损伤,依赖于皮肤的自身弹性,在撤出血管鞘后,皮肤将自主收缩,这将大大减少了皮肤的损伤。传统的鞘管置入方法使用刀片切开扩大皮肤,这属于一种机械损伤,会导致血管断裂并切断大多数弹性纤维,使皮肤失去弹性回缩功能,从而延长了切口的愈合时间,增加渗出液和出血的量,并增加了感染的风险[16-17]。在这项研究中,我们发现大多数患者在导管插入7 d内仅需进行一次维护,这是因为改良的血管鞘技术可保留原始的皮下组织,包括血管、结缔组织、皮下脂肪、毛囊、皮脂腺和神经,有助于切口愈合,减少置管后期的维护次数,有助于减少医疗费用以及增加患者依从性。
综上所述,本研究为儿童患者引入了一种改良的PICC血管鞘置入技术,这项技术可避免局部麻醉和皮肤切开,具有较高的穿刺成功率,显著减少穿刺时间,减轻患儿的疼痛,减少了穿刺部位的出血量及维护次数,提高儿童的依从性,减轻患者家庭的经济负担,在儿童PICC导管插入术中安全可行,具有较高的推广应用价值。
