己酮可可碱联合甲钴胺在糖尿病周围神经病变中的应用分析
2022-06-15王明磊
王明磊
济南市第三人民医院内分泌科,山东济南 250100
糖尿病病程周期长,容易引发多种并发症,而糖尿病周围神经病变(DPN)是常见且危害性较高的并发症[1]。 DPN 累及感觉神经后可出现肢体对称性疼痛、感知异常症状,多集中在下肢。 多数患者主诉有麻木、虫爬、触电样等异常感觉,除威胁健康之外,对生活质量也可造成极大影响[2]。 确诊DPN 后需及时给予对症药物治疗,核心目的为改善神经血供。选择适合药物促进血管微循环的改善, 同时配合扩血管治疗是DPN 常用药物治疗方案[3]。 而己酮可可碱具有改善微循环作用, 甲钴胺具有调节神经元介导作用,为此关于两种药物在DPN 疾病治疗中的研究资料较多。但将两种药物联合应用的资料并不多见,对于此种方案的可行性与安全性还有待论证。为此,该研究中对2020 年5 月—2021 年5 月院内78 例DPN 患者进行了分组对照调查,旨在探究联合应用甲钴胺与己酮可可碱治疗DPN 有效性及安全性。现报道如下。
1 资料与方法
1.1 一般资料
以院内收治的糖尿病周围神经病变患者78 例为研究对象,以随机数表法分为对照组、观察组,各39 例。 对照组:男23 例,女16 例;年龄56~78 岁,平均(67.25±9.34)岁;病程5~19 年,平均(10.52±3.04)年。 观察组:男24 例,女15 例;年龄57~78 岁,平均(68.46±9.52)岁;病程5~18 年,平均(9.67±3.12)年。两组患者一般资料比较, 差异无统计学意义 (P>0.05),具有可比性。 纳入标准:符合《糖尿病神经病变诊治专家共识(2021 年版)》[4]诊断标准;签署知情同意书。 排除标准:合并急性感染者;合并严重高脂血症者。 该研究获取得医院伦理委员会批准。
1.2 方法
所有患者基础治疗一致,包括血压与血脂调节,口服降糖药或胰岛素降糖治疗。
对照组:甲钴胺片(国药准字H20143107,规格:0.5 mg×10 片×2 板)口服给药,0.5 mg/次,3 次/d。
观察组:甲钴胺用法同上,加用己酮可可碱缓释片(国药准字H10970265,规格:0.4 g/片×10 片/板)口服给药,0.4 g/次,3 次/d。
所有患者持续用药2 个月,用药后随访1 个月。
1.3 观察指标
①神经传导速度: 用药后2 个月通过神经电图测定患者正中神经、胫后神经、腓总神经运动传导速度(MCV)、感觉神经传导速度(SCV)。
②神经症状与神经缺陷:入院当日、用药后2 个月以神经症状量表(NSS)调查患者神经症状评分,分值高提示神经症状严重。 以神经缺损量表(NDS)调查神经缺陷情况,分值高提示神经功能损害严重。
③血清炎性因子: 清晨空腹采集静脉血4 mL,检测血清白细胞介素-6 (IL-6)、 金属基质蛋白酶(MMPs)、C 反应蛋白(CRP)。
④安全性指标: 统计患者药物相关不良反应发生情况。
1.4 统计方法
采用SPSS 22.0 统计学软件进行数据处理,符合正态分布的计量资料以(±s)表示,采用t检验;计数资料以[n(%)]表示,采用χ2检验,P<0.05 为差异有统计学意义。
2 结果
2.1 两组患者神经传导速度比较
用药后2 个月, 观察组患者胫后神经、 腓总神经、 正中神经MCV 与SCV 测定值均高于对照组患者,差异有统计学意义(P<0.05)。 见表1。
表1 两组患者神经传导速度比较[(±s),m/s]
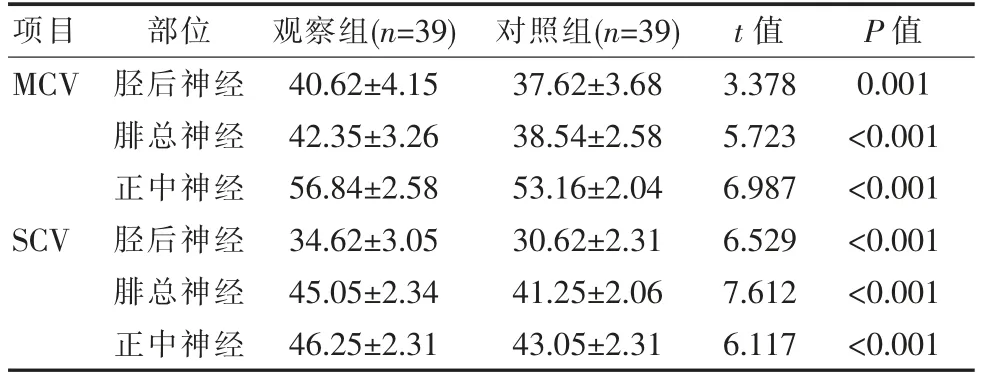
表1 两组患者神经传导速度比较[(±s),m/s]
?
2.2 两组患者神经症状与神经缺陷评分比较
入院日,两组患者NSS、NDS 评分比较,差异无统计学意义(P>0.05);用药后2 个月,观察组患者NSS、NDS 评分均低于对照组患者,差异有统计学意义(P<0.05)。 见表2。
表2 两组患者神经症状与神经缺陷评分比较[(±s),分]

表2 两组患者神经症状与神经缺陷评分比较[(±s),分]
?
2.3 两组患者血清炎性因子水平比较
入院日,两组患者血清炎性因子水平比较,差异无统计学意义(P>0.05);用药后2 个月,观察组患者IL-6、CRP、MMPs 水平均低于对照组患者,差异有统计学意义(P<0.05)。 见表3。
2.4 两组患者不良反应发生率比较
少数患者用药期间发生头痛、皮疹、消化不良反应,观察组发生率为12.82%,与对照组的5.13%比较,差异无统计学意义(P>0.05)。 见表4。
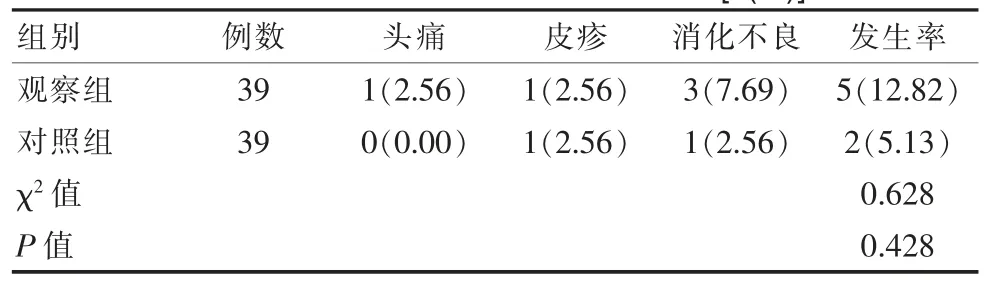
表4 两组患者不良反应发生率比较[n(%)]
3 讨论
糖尿病周围神经病变的发生机制还未完全明确,以往临床认为糖代谢异常、微血管病变、神经营养因子缺乏可能为发病基础[5]。后期在医学界不断研究下,提出氧化应激损伤学说,将线粒体超氧化物过多作为糖尿病神经病变的基础条件[6-7]。糖尿病神经病变可累及全身多部位,如中枢神经、周围神经、植物神经,而周围神经病变较为常见[8-9]。常规在发病时间延长下,血糖控制效果可有所下降,发生神经病变风险随之提升。但也有少数患者在血糖控制理想条件下,依然发生周围神经病变,而具体机制并未明确[10-11]。累及感觉神经发生较早,但缺乏特异性症状,可通过肌电图观察到神经异常变化, 基于疾病进展可表现为肢端麻木感、发冷感、针刺感等[12-13]。累及运动神经后,此神经支配的肌肉可表现为萎缩,运动过程肌无力,严重者可致瘫痪[14-15]。
对于糖尿病周围神经病变的治疗,需要维持降糖治疗,依据实际病情配合降压、降血脂等基础治疗[16]。控制血糖是最基础也是关键性的治疗方法, 高血糖是引发神经病变的基础,若血糖处在高水平状态,给予神经病变对症治疗依然无法获取到理想效果[17]。若患者继续维持以往口服降糖药治疗的访求, 则效果不佳,可调整用药或给予胰岛素治疗。胰岛素除降糖作用外,还有助于纠正代谢紊乱,同时也是较好的神经营养因子,可促进疼痛性神经病变改善[18]。 在对症治疗方面,甲钴胺与己酮可可碱为常用药。而该研究中对两种药物的联合治疗效果进行了调查。
糖尿病患者发生周围神经病变后, 神经传导速度可出现明显变化,为此,对于此项指标的观察可提示用药治疗效果。经调查显示,用药后2 个月观察组患者在胫后神经、 腓总神经、 正中神经的MCV 与SCV 测定值均高于对照组患者(P<0.05),表示在甲钴胺片基础上加用己酮可可碱更可进一步强化神经传导速度治疗效果。对于神经病变症状改善方面,入院日两组患者神经症状与神经缺陷评分相近 (P>0.05),用药后2 个月观察组NSS(3.01±0.54)分,低于对照组(3.87±0.41)分;观察组NDS(3.56±0.51)分,低于对照组(4.26±0.31)分(P<0.05)。感觉神经损害是糖尿病周围神经病变的主要症状, 也是评估疗效的重要依据。将己酮可可碱与甲钴胺联合应用,可有效减轻患者神经损害程度,与单一用药对比,认为其更有助于缩短病情恢复周期。除此之外,联合用药方案在促炎症反应改善方面也呈现出一定优势。 入院日两组患者血清炎性因子水平相近(P>0.05),用药后2 个月观察组IL-6 (8.24±1.06)ng/mL、CRP(9.24±1.03)mg/mL、MMPs (11.05±2.06)ng/mL 均低于对照组(15.24±1.25)ng/mL、(13.24±1.51)mg/mL、(16.24±3.30)ng/mL(P<0.05)。关于此问题,已有资料显示,单纯给予甲钴胺治疗患者IL-6 下降到(17.68±2.32)ng/mL,CRP 下降到(16.80±1.65)mg/mL,但均高于甲钴胺联合己酮可可碱治疗患者的 (8.37±0.95)ng/mL 与(9.83±1.03)mg/mL[19]。 此结果与该次研究结论一致,其原因可能为,长时间高血糖状态可导致机体微炎症反应,造成血管内皮细胞损伤,引发动脉粥样硬化斑块形成。 此种病理性变化可干扰外周组织血供,进而加重组织缺氧缺血程度,造成外周神经基于缺乏营养而受到损害。 基于此,在糖尿病神经病变治疗中, 调节神经血供与减轻炎症反应是保障疗效的关键。 而甲钴胺与己酮可可碱的联合应用可发挥出显著抗炎作用。
表3 两组患者血清炎性因子水平比较(±s)
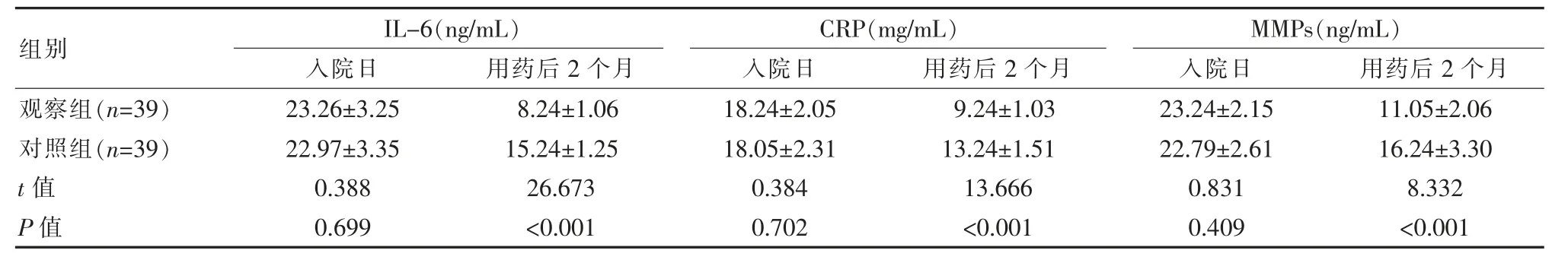
表3 两组患者血清炎性因子水平比较(±s)
?
在两种药物联合应用作用机制中, 甲钴胺中含有丰富的维生素B12, 能够参与到物质内部甲基转换。 而人体神经外周部位分布着大量维生素B12。 基于此认为, 在维生素B12作用到神经内部细胞后,可促进卵磷脂合成,可加快患者受损神经组织的恢复,并提升患者神经传导速度。 己酮可可碱是一种甲基黄嘌呤的衍生物, 同时也属于非选择性磷酸二酯酶抑制剂,可抑制环磷酸腺苷转变为AMP,发挥出扩张血管与调节周围血管血流的作用[20]。 综合两种药物的作用及优势,用于糖尿病周围神经病变患者中,可达到良好的促神经恢复、炎症反应调节等作用。而基于安全性分析, 少数患者用药期间发生头痛、皮疹、消化不良反应,观察组发生率为12.82%,与对照组的5.13%之间比较,差异无统计学意义(P>0.05),表示在甲钴胺基础上加用己酮可可碱并未明显增加药物相关不良反应。 其中头痛与皮疹为甲钴胺常见不良反应,而消化不良为己酮可可碱常见不良反应,该次调查中患者所出现的不良反应均为轻微反应,除此之外无其他严重不适反应出现。 证实联合用药具有较高安全性, 加之联合用药后可强化临床疗效的优势,认为此方案可在临床推广应用。
综上所述, 将甲钴胺与己酮可可碱联合应用到糖尿病周围神经病变治疗中,可促进神经症状改善,同时也有助于缓解炎症反应, 且联合用药不会明显增加不良反应,安全可行。
