CT引导下肺结节术前穿刺定位及穿刺活检并发症及风险因素分析
2022-06-10杨国富
杨国富
(南京市溧水区中医院<扬州大学医学院临床学院>影像科 江苏 南京 211200)
肺结节是一种临床常见病,如果治疗不及时,就可能发展为肺癌[1]。在临床中,手术是治疗肺结节的主要方法。因为肺结节发病前期病灶比较小,需术前定位病灶,以此提高手术成功率。在肺结节诊断与治疗中,CT引导下术前穿刺定位术与穿刺活检术应用十分普遍,能够准确定位病灶位置、获得病理结果,为治疗计划的制定提供了参考依据[2]。然而,由于CT引导下术前穿刺定位术与穿刺活检术是一种有创操作,如果操作稍有不慎,就可能引发气胸、出血等并发症,造成严重后果[3]。所以,应积极探索发生并发症的风险因素,制定有效的防范措施。基于此,本文以南京市溧水区中医院2019年7月—2021年9月收治的肺结节患者51例为研究对象,对CT引导下肺结节术前穿刺定位术及穿刺活检术的并发症及风险因素进行探讨。现报道如下。
1 资料与方法
1.1 一般资料
选取南京市溧水区中医院2019年7月—2021年9月收治的肺结节患者51例为研究对象,其中女性24例,男性27例;年龄26~68岁,平均年龄(48.97±4.76)岁;病程3~9个月,平均病程(5.91±1.43)个月。
1.2 方法
16例患者在GE Revolution CT引导下进行肺结节术前穿刺定位术,根据预设体位,指导患者躺在CT床上,对患者胸部区域进行扫描,并对穿刺层面予以标记,明确穿刺点;以穿刺点为中心,对周围区域进行消毒铺巾,之后实施局麻;麻醉生效之后,根据术前穿刺方案置入穿刺针,深度与方向依据预设方案执行;最后利用CT扫描确定穿刺针与病灶关系,穿刺成功后定位导丝,之后实施切除手术,如果穿刺不理想,再次进行穿刺操作。
35例患者在CT引导下进行肺结节穿刺活检术,在CT监控下准确置入穿刺针后,进行多向多点穿刺取样,采集病灶组织,放入福尔马林溶液(浓度10%)中固定。
1.3 观察指标
对患者性别、年龄、穿刺时间、病灶深度等情况进行详细观察与记录,总结分析患者并发症发生情况,并统计分析引发并发症的风险因素。
1.4 统计学方法
采用SPSS 24.0统计软件进行数据处理。计量资料用()表示,行t检验;计数资料用频数(n)、百分比(%)表示,行χ²值检验。P<0.05表示数据差异具有统计学意义。
2 结果
2.1 患者并发症发生情况
51例患者中,7例发生气胸,占比13.73%;10例发生出血,占比19.61%。
2.2 患者发生并发症的风险因素
经统计分析可知,穿刺时间、穿刺次数、病灶深度、慢性肺部疾病是并发气胸的风险因素(P<0.05);穿刺时间、病灶大小、病灶深度、病灶周围炎症是并发出血的风险因素(P<0.05),见表1。
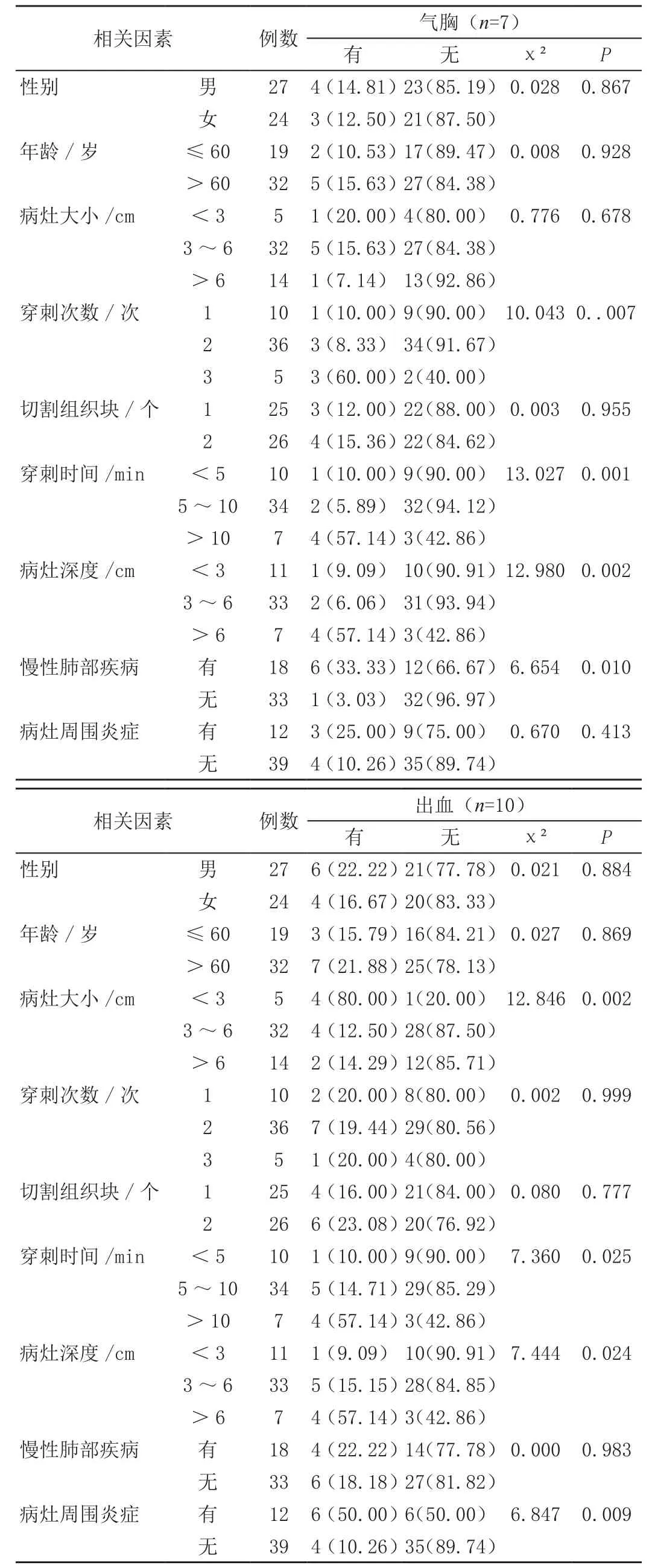
表1 患者发生并发症的风险因素[n(%)]
3 讨论
对于肺结节患者来说,发病早期是最佳的治疗时机,但若患者结节比较小,就会导致手术定位难度增大,影响手术效果。为此,在肺结节患者手术前经常需要定位病灶位置,以此制定切实可行的手术方案[4]。目前,在肺结节诊断与治疗中,CT引导下术前穿刺定位术及穿刺活检术应用十分普遍,具有定位准确、诊断准确率高等优势,受到了临床医师及患者的高度认可与青睐[5-6]。然而,在实际操作中,也会引起气胸、出血等并发症,使得患者治疗效果受到影响[7-8]。经临床调查发现,穿刺时间、病灶大小、病灶深度、穿刺时间、慢性肺部疾病、病灶周围炎症是引起并发症的风险因素,究其原因可能为穿刺操作易损伤肺部,引起出血;同时,病灶越小,定位难度越大,在操作过程中,需要反复调整穿刺针,进而容易增大损伤,引起并发症;除此之外,病灶越深,穿刺路径越长,遇到的血管越多,使得血管非常容易受到损伤,进而引起出血[9]。
术前穿刺定位及穿刺活检并发症风险因素可从三个方面分析,一是病灶因素。当病灶比较小时,非常容易受到呼吸活动度的影响,导致取材难度比较大,使得一次性穿刺成功率比较低,在一定程度上增加了操作次数,延长了操作时间,导致穿刺针非常容易穿透病灶,致使周围肺泡、血管受到损伤,进而提高了气胸、出血的发生率[10]。当病灶与胸膜的距离比较远时,穿刺针经过的组织越多,从而引起的损伤越严重,同时因为病灶比较深,无法有效掌控进针深度,经常需要反复调整进针方向,使得气胸、出血发生概率增大。一般来说,下肺野并发症发生率明显高于中上肺野,下肺活动度比较大,非常容易引起胸膜损伤,使得定位难度比较大,进而增加了穿刺次数,提高了并发症发生率。二是患者自身因素,对于肺气肿患者来说,因为肺组织弹性下降,肺泡不断扩张,肺回缩性减弱,使得穿刺时易形成肺大泡,从而引发气胸。在穿刺过程中,倘若患者咳嗽或呼吸急促,非常容易引起胸膜撕裂出血;若呼吸幅度时小时大,就会增大定位难度,增加穿刺次数,从而提高并发症发生率。当患者呼吸与心率加快、精神紧张、血压升高时,就会对疼痛刺激非常敏感,从而引起胸膜反应[11]。三是穿刺技术,穿刺是一种徒手操作技术,从选择穿刺点至确定进针方向、深度、角度,都需要操作者具有丰富的经验与娴熟的技术,如果操作者经验不足或技术不娴熟,就会导致进针方向、深度、角度出现偏差,进而增加穿刺次数,提高并发症发生率。
气胸是穿刺操作中最为常见的一种并发症,尤其是病灶与胸膜距离比较远或者伴有阻塞性肺疾病的患者,气胸发生率相对较高。在进行操作之前,应对患者进行全面评估,如果患者咳嗽频繁,可遵照医嘱给予止咳镇静药物干预;针对气胸高危患者来说,应在术中予以高浓度吸氧。一般来说,气胸多发生于穿刺后1 h内,但偶尔也会发生于穿刺后12~24 h内,所以,在穿刺操作之后,应叮嘱患者侧卧位,休息12 h,予以吸氧、止咳等干预,并常规给予抗生素防感染[12]。同时,对患者呼吸频率进行密切观察,注意是否出现气促、胸痛、胸闷等症状,观察穿刺侧呼吸音变化,一旦发现异常情况,马上告知医生,及时予以胸片检查。若患者气胸少量,可不进行处理,叮嘱患者卧位休息,若肺压缩超过30%,给予胸腔抽气术治疗,必要时予以胸腔闭式引流。
出血预防与护理:有关文献[13]研究显示,出血就是穿刺抽吸时受到损伤或者病灶区域动静脉受损引起。为此,在穿刺过程中,应叮嘱患者保持平稳的呼吸,禁止咳嗽,如果忍不住,必须及时告知操作者,以免造成损伤。在穿刺之后,应对患者是否存在活动性出血现象进行严密观察,一旦出现大出血情况,应马上告知医生,并实施以下操作[14-15]:①保持患者呼吸道顺畅,取患者平卧位,头部偏向一侧,或者保持头低脚高位,快速清除口鼻中血块,予以中流量吸氧。②主动和患者沟通,尽可能消除患者紧张、恐惧等负性情绪,必要时予以小剂量镇静药物干预。③快速建立静脉通道,严格遵照医嘱使用止血药物。④对患者心率、血压、呼吸、神志等指标变化予以密切监测,观察患者是否出现紫绀、大汗淋漓、烦躁不安等窒息先兆,一旦出现上述不适情况,马上予以气管插管。
综上所述,在肺结节CT引导下进行术前穿刺定位术与穿刺活检术后易并发气胸、出血症状,经调查分析可知,穿刺时间、病灶大小、病灶深度、穿刺时间、慢性肺部疾病、病灶周围炎症是引起并发症的风险因素,为此,临床应加强对上述因素分析与重视,谨慎操作,制定有效的防范措施,提高操作安全性。
