自拟通腑汤治疗脓毒症患者临床观察∗
2022-06-09袁春静贾月霞
袁春静 焦 浩 贾月霞
(河北省石家庄市中医院,河北 石家庄 050051)
脓毒症是ICU常见死亡疾病,可发展成脓毒症休克、多脏器衰竭等。有数据显示,脓毒症死亡率达25%~30%[1],脓毒性休克高达40%~70%[2],至今仍无降低本病发病和死亡的高效治疗方案。有研究显示:本病发病机制主要和炎症反应、免疫失衡存在一定关系,抑制炎症、调节免疫对改善本病具有帮助[3]。随着中医药发展,中西医结合治疗日益成为发展趋势,有学者[4]研究发现,部分中药可有效调节脓毒症炎症、免疫,保护器官,有良好抑炎、免疫调理作用。基于此,本研究采用自拟通腑汤治疗脓毒症患者,现报告如下。
1 资料与方法
1.1 病例选择 1)纳入标准:符合《国际严重脓毒症和脓毒性休克循证医学诊疗指南(2015年)》[5]关于脓毒症西医诊断标准,体温超过38℃,心率超过90次/min,呼吸频率超过20次/min,SOFA评分大于2分;参照《中医诊断学》[6]辨证属热毒互结,症见:高热持续不退、烦躁、昏迷、恶心、呕吐、大便干结或高热、精神差、头痛、舌质紫暗或有瘀斑、脉沉迟。年龄>18岁,但<75岁;接受中药治疗;签署知情同意书;资料完整,依从性好。2)排除标准:免疫缺陷,合并其他脏器或系统恶性肿瘤;中药过敏者;临终状态不可逆;合并心肌梗死或急性心功能不全;资料不全、未遵医嘱、中途放弃、无法完成本次研究者。
1.2 临床资料 选择本院ICU病房2020年10月至2021年10月脓毒症患者86例,随机分为观察组与对照组各43例。其中观察组男性25例,女性18例;平均年龄(45.79±6.48)岁;体质量(63.58±12.76)kg;肺部感染12例,肠道感染5例,尿道感染13例,胆道感染7例,其他6例。对照组男性28例,女性15例;平均年龄(46.82±5.94)岁;体质量(61.95±9.83)kg;肺部感染11例,肠道感染8例,尿道感染12例,胆道感染7例,其他5例。两组临床资料比较差异无统计学意义(P>0.05)。
1.3 治疗方法 1)对照组:参照指南[5],给予西药规范治疗。广谱抗生素积极抗感染;控制感染源及原发病;液体复苏,根据患者情况调整补液量及速度;必要时联合使用血管活性药物、升压药及正性肌力药;有指征时选用肾脏替代、机械通气、镇静药、类固醇激素等措施。2)观察组:在对照组基础上加服自拟通腑汤。自拟通腑汤组成:大黄10 g(后下),厚朴15 g,枳实10 g,芒硝10 g,杏仁15 g,莱菔子15 g,生地黄20 g,黄芩10 g,当归15 g,栀子15 g,瓜蒌20 g,桃仁10 g,藿香15 g,赤芍10 g,太子参12 g,黄芪20 g,生薏苡仁20g,砂仁8 g。上方由本院制剂室制备,浓煎,水煎服,每日1剂,分3次,通过胃管注入,100 mL/次,连服7 d。两组均连续观察7 d。
1.4 观察指标 1)中医证候积分比较:由2名及以上主治医师共同参与比较2组治疗前、治疗后第3天、第5天、第7天中医证候评分变化情况。2)急性生理及慢性健康状况(APACHEⅡ)评分、5级肠功能衰竭(GIF)评分、全身性感染相关性器官功能衰竭(SOFA)评分:APACHEⅡ评分评价疾病严重程度。GIF评分评价胃功能障碍,0~4级依次为0~4分。SOFA评分评价功能障碍,分为0~4分,分值越高,器官损伤越大。3)免疫功能:采用FCM法检测外周血T淋巴细胞亚群,指标包括CD3+、CD4+、CD8+并计算CD4+/CD8+。4)炎性指标:分别于治疗前后应用ELISA法检测外周血炎性因子水平,指标包括白细胞介素-1β(IL-1β)、白细胞介素-10(IL-6)、白细胞介素-10(IL-10)、肿瘤坏死因子-α(TNF-α)。
1.5 统计学处理 应用SPSS18.0统计软件。计量资料以(±s)表示,计数资料采用“%”表示,分别行独立样本t检验及χ2检验。P<0.05为差异有统计学意义。
2 结 果
2.1 两组治疗前后中医证候积分比较 见表1。治疗后两组中医证候积分较治疗前显著降低(P<0.05),且观察组显著优于对照组(P<0.05)。
表1 两组治疗前后中医证候积分比较(分,±s)

表1 两组治疗前后中医证候积分比较(分,±s)
注:与本组治疗前比较,∗P<0.05,∗∗P<0.01;与对照组治疗后比较,△P<0.05。下同。
组别观察组对照组n 43 43治疗前20.38±2.36 20.43±2.40治疗3 d 13.71±1.61*△16.25±1.78*治疗5 d 10.82±1.32*△14.10±1.55*治疗7 d 8.30±1.06**△12.15±1.31*
2.2 两组治疗前后APACHEⅡ、GIF、SOFA评分比较 见表2。两组APACHEⅡ、GIF、SOFA评分均较治疗前明显改善(P<0.05),且观察组较对照组改善显著(P<0.05)。
表2 两组治疗前后APACHEⅡ、GIF、SOFA评分比较(分,±s)
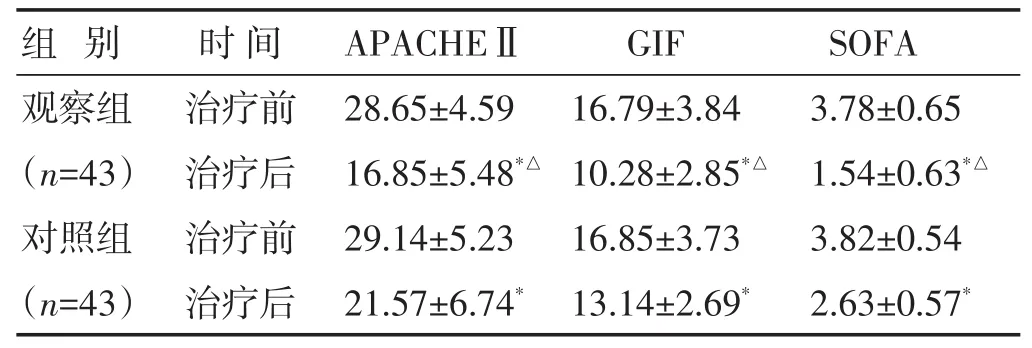
表2 两组治疗前后APACHEⅡ、GIF、SOFA评分比较(分,±s)
组 别 时间APACHEⅡGIF SOFA观察组(n=43)对照组(n=43)治疗前治疗后治疗前治疗后28.65±4.59 16.85±5.48*△29.14±5.23 21.57±6.74*16.79±3.84 10.28±2.85*△16.85±3.73 13.14±2.69*3.78±0.65 1.54±0.63*△3.82±0.54 2.63±0.57*
2.3 两组治疗前后免疫功能比较 见表3。治疗后,观察组免疫功能各指标改善均显著优于对照组(P<0.05)。
表3 两组治疗前后免疫功能比较(±s)

表3 两组治疗前后免疫功能比较(±s)
组 别 时 间CD3+(%)CD4+(%)CD8+(%)CD4+/CD8+观察组(n=43)对照组(n=43)治疗前治疗后治疗前治疗后66.75±9.42 78.04±8.47*△67.13±8.24 66.75±9.51*35.67±5.92 46.94±5.79*△35.82±5.63 36.82±5.48*28.38±5.84 42.75±6.43*△29.65±4.91 31.84±5.69*1.34±0.23 1.92±0.46*△1.42±0.34 1.17±0.52*
2.4 两组治疗前后血清炎性因子水平比较 见表4。治疗后,观察组炎性因子含量显著低于对照组(P<0.05)。
表4 两组治疗前后血清炎性因子水平比较(pg/mL,±s)

表4 两组治疗前后血清炎性因子水平比较(pg/mL,±s)
组别观察组(n=43)对照组(n=43)时间治疗前治疗后治疗前治疗后IL-1β 257.58±13.84 164.32±15.93*△256.38±14.96 171.68±11.47*IL-6 334.79±32.45 155.86±17.56*△341.56±29.64 196.47±16.73*IL-10 356.67±16.59 173.28±12.63*△342.89±15.36 224.85±11.74*TNF-α 272.64±21.53 106.42±8.79*△269.85±19.64 154.73±11.82*
3 讨论
脓毒症发病率高、病死率高,是危重病患者的首要死因[6]。目前,脓毒症的临床诊治已经较以往取得了显著的进步,脓毒症住院病死率呈现出逐年降低的趋势。但由于脓毒症的发病人数上升,因而年死亡人数仍居高不下。脓毒症往往病情发展迅速,可在短时间内急剧加重,并波及全身多个系统,而脓毒症的恢复过程则相对缓慢,且容易在后期出现多种后遗症,影响患者生活质量。脓毒症是多种感染导致全身炎症,当机体损伤后应激释放炎症细胞造成脏腑损害,如炎症指标CRP、PCT、IL-6、IL-10、TNF-α急剧上升[7]。TNF-α在脓毒症发生发展中最先合成,发挥前炎症因子作用。它积极参与激活补体、组织细胞高代谢、凋亡。及早有效的抗感染治疗是治疗脓毒症的关键,使用广谱抗生素能大面积地覆盖可能的致病菌,减少急性肾损伤、急性肺损伤等风险,降低脓毒症患者病死率,但另一方面,不可避免地增加了细菌耐药概率。而由于长时间大剂量使用抗生素而导致多重耐药菌的出现,又给抗感染治疗带来了困难,显著增加了患者死亡率。除此之外,使用抗生素而带来的皮疹、荨麻疹、胃肠系统损害、过敏样反应等不良反应事件也不容忽视。在脓毒症的治疗中联合使用中医药,发挥中医药的优势,成为我们面临的重要问题。
中医学无“脓毒症”一词,而《伤寒论》及《温热论》中分别提出了伤寒和温病概念,均为急性感染性疾病论著。中医学认为,毒邪是脓毒症发生发展过程中必不可少的病理基础,而毒邪又分为外毒和内毒,脓毒症发病是外毒与内毒共同参与综合作用的结果。发病初期,由于机体正气不足,而复感外来毒邪,邪气损伤机体,伤及络脉,导致全身性反应。而随着毒邪的进一步深入,瘀滞阻于络脉,继而产生大量内生毒邪,侵袭范布于机体各个脏器,内外毒邪胶结,合而为病。热毒继续深入,煎熬血分,久则伤及元气,形成瘀血、痰浊等病理产物。邪热内盛,可与肠中糟粕相搏而成燥屎,出现阳明腑实证候,腑气通降失调,则胃肠功能紊乱,肠道蠕动减弱,还可出现肠道内菌群失调,产生大量肠源性内毒素,加重病情。邪毒入侵导致正邪交争、邪毒阻滞、正虚邪实,治疗当攻下通里、清热解毒。自拟通腑汤为本科经验用方,以承气汤为基础加减,在治疗热毒陷里、腑气不通所致阳明腑实证方面疗效显著。方中大黄泻热通肠,凉血解毒,逐瘀通经;厚朴燥湿消痰,下气除满;枳实破气消积,化痰散痞;芒硝大寒,软坚润燥、泻热通便;莱菔子下气消痰,攻坚积;生地黄清热凉血,养阴生津;黄芩治热毒、骨蒸、肠胃不利,还能破壅气,令人宣畅;当归补血活血,通便;栀子泻火除烦,可治一切实热火证而见高热烦躁、神昏谵语等症;瓜蒌清热涤痰,宽胸散结,润燥滑肠;桃仁活血祛瘀,润肠通便。综观全方,祛邪不伤正,养阴不留邪,正本清源,达通腑净肠、生化祛邪功效。现代药理学显示,栀子具有镇静、降压,抗微生物作用[8];黄芪能改善心脏输出,加速恢复收缩功能,降低TNF-α、IL-6炎症表达,减少全身耗氧[9];莱菔子有抗菌抗真菌作用;当归改善微循环障碍,降低血小板黏附性[10];大黄降低组织微血管通透性,减轻水肿,炎症渗出,保护细胞[11]。枳实能使胃肠运动收缩节律有力[12];厚朴调节免疫,抑制炎症介质;生地黄有抗炎抗变态反应,抗微生物作用,解热镇静,改善血流量,促进造血;杏仁有抗炎抗菌,改善组织氧代谢,促进肺表面活性物质合成,抗炎抗癌镇痛作用[13]。诸药合用,有抑制炎症,抗微生物作用。
研究结果显示,两组中医证候积分均较前均有所改善(P<0.05),且观察组较对照组显著改善(P<0.05);两组APACHEⅡ、GIF、SOFA评分均较治疗前明显改善(P<0.05),且观察组较对照组改善显著(P<0.05),脓毒症组织细胞缺氧,增强无氧酵解,乳酸过多,引起高乳酸血症。而降低内毒素,恢复组织灌注,细胞代谢正常化,是治疗本病重要措施,中药可有效改善脓毒症患者组织氧代谢障碍,降低APACHEⅡ、GIF、SOFA评分,与周智恩[14]研究结果相一致。观察组免疫功能各指标均显著改善于对照组(P<0.05),表明自拟通腑汤可有效提高脓毒症患者CD4+、CD8+水平明显上升,患者免疫功能增强。研究认为T淋巴细胞是人体最重要的免疫细胞,在免疫调节中有重要作用[15-16]。而中药可调节免疫,这可能和两种方式联用选择性激活免疫系统,增强机体正气有关。治疗后,观察组炎性因子含量显著低于对照组(P<0.05),自拟通腑汤治疗后患者炎症水平均迅速下降,明显干预促炎阶段。且说明观察组可以有效减轻促炎反应,降低炎性水平,进一步表明中药不仅能干预促炎介质启动和释放,也能调节促炎-抗炎平衡,降低炎症损伤机体,激活胆碱能抗炎信号通路来抑制炎症反应。
综上,自拟通腑汤可有效改善脓毒症患者临床症状,降低APACHEⅡ、GIF、SOFA评分,这可能与其降低血清炎性因子及免疫状态有关。
