放疗同步EGFR-TKI治疗与先放疗后EGFR-TKI治疗在EGFR基因突变型非小细胞肺癌脑转移中的应用效果对比▲
2022-05-31贾燕华陈日新李竟长罗展雄刘汉鑫李华兰武江波
贾燕华 陈日新 李竟长 罗展雄 刘汉鑫 刘 宇 李华兰 武江波
(广西柳州市人民医院肿瘤科,柳州市 545000,电子邮箱:13633095654@163.com)
约有40%的非小细胞肺癌(non-small cell lung cancer,NSCLC)患者发生脑转移,其中表皮生长因子受体(epidermal growth factor receptor,EGFR)基因突变型NSCLC患者脑转移的发生率高于EGFR基因野生型NSCLC患者;而脑转移是NSCLC患者死亡的主要原因,未经治疗的EGFR基因突变型NSCLC脑转移患者的中位生存期仅为2个月左右[1-3]。EGFR-酪氨酸激酶抑制剂(EGFR-tyrosine kinase inhibitor,EGFR-TKI)能够通过抑制EGFR效应器的磷酸化来控制肿瘤细胞的生长与增殖,是治疗EGFR基因突变型NSCLC脑转移的一线药物[4-5]。但肿瘤细胞具有异质性,对EGFR-TKI耐药或不敏感的肿瘤细胞株在接受EGFR-TKI治疗后仍会继续生长,因此需要在EGFR-TKI治疗时联合局部治疗[6]。放疗是治疗脑转移瘤的主要手段,具有局部控制率高且副作用少的优点。大量研究表明,放疗联合EGFR-TKI治疗能够提高EGFR基因突变型NSCLC脑转移患者的短期治疗效果[7-10]。但目前关于联合治疗能否延长患者的无进展生存期与总生存期仍存在较大争议;此外,对于联合治疗时机的选择是否会影响治疗效果仍未见相关研究报告。因此,为提高EGFR基因突变型NSCLC脑转移患者的治疗效果,仍需要对放疗联合EGFR-TKI的治疗方案进行更深入的研究。本研究分析放疗同步EGFR-TKI治疗与先放疗后行EGFR-TKI治疗对EGFR基因突变型NSCLC脑转移患者的短期和远期疗效的影响,以探究放疗联合EGFR-TKI治疗的最佳时机。
1 资料与方法
1.1 临床资料 纳入2017年1月至2018年12月在我院就诊的81例EGFR基因突变型NSCLC脑转移患者作为研究对象。入组标准:(1)经病理诊断确诊为NSCLC[11],经基因检测判定为EGFR基因突变;(2)经影像学检查明确诊断为发生脑转移[12];(3)年龄≥18岁;(4)为初次诊断和治疗的NSCLC患者;(5)卡氏功能状态评分≥60分;(6)自愿参与本研究并接受本研究所需进行的检查与随访。排除标准:(1)接受EGFR-TKI治疗后才出现脑转移;(2)脑部放疗前接受过EGFR-TKI治疗;(3)无法判断治疗效果;(4)依从性差。本研究经我院医学伦理委员会审批通过。
1.2 分组方法 根据治疗方法将患者分为同步放疗组(34例)和先放疗组(47例)。两组患者的性别、年龄与服用EGFR-TKI类型、病程、病灶大小等一般资料比较,差异均无统计学意义(均P>0.05),见表1。

表1 两组患者一般资料的比较
1.3 治疗方法 两组患者均口服EGFR-TKI治疗,服用的药物包括吉非替尼(阿斯利康制药有限公司,国药准字J20140142;用法:250 mg/次,1次/d)、厄洛替尼(上海罗氏制药有限公司,国药准字J20170031;用法:150 mg/次,1次/d)与埃克替尼(贝达药业股份有限公司,国药准字H20110061;用法:125 mg/次,3次/d),根据患者病情确定具体用药方案。以患者疾病出现进展为治疗结束时间。同步放疗组在接受EGFR-TKI治疗的同时进行放射治疗,先放疗组在接受EGFR-TKI治疗前两周开始行放射治疗。两组放射治疗的方案相同:总剂量为30 Gy,分10次进行,每次剂量为3 Gy(1次/d,5次/周)。
1.4 随访与观察指标 本研究观察起点时间为患者来我院接受治疗之日,随访日期截至2021年3月31日,随访结束前所有患者均遵医嘱进行治疗与复查。(1)短期疗效:于治疗后3个月时,参照实体肿瘤疗效评价标准[13]进行评价。完全缓解,指治疗后所有可测量的病灶完全消失;部分缓解,指与治疗前比较,治疗后病灶长径之和缩小≥30%;疾病稳定,指与治疗前比较,治疗后病灶长径之和缩小<30%,或增加<20%;疾病进展,指治疗后基线病灶未缩小,甚至出现新病灶或基线病灶长径之和增大≥20%。(2)远期疗效:评价指标包括中位生存时间、中位颅内无进展生存时间、12个月与24个月生存时间、12个月与24个月颅内无进展生存率。(3)治疗安全性评价:记录患者治疗期间的不良反应发生率与严重程度,主要不良反应包括皮疹、乏力、腹泻、贫血、恶心呕吐、血小板减少、白细胞减少和放射性炎症等。不良反应严重程度根据目前国际通用的放射治疗毒性标准[14]进行判定。
1.5 统计学分析 采用SPSS 25.0软件进行统计学分析。符合正态分布的计量资料以(x±s)表示,两组间比较采用成组设计两样本t检验,多组间比较采用方差分析;计数资料以例数(百分比)表示,组间比较采用χ2检验;等级资料的比较采用秩和检验;采用Kaplan-Meier法进行生存分析,并绘制生存曲线,采用log-rank检验比较两组间生存曲线的差异。以P<0.05表示差异具有统计学意义。
2 结 果
2.1 两组患者的短期疗效的比较 先放疗组患者的短期疗效优于放疗同步组(z=-2.027,P=0.043),见表2。

表2 两组患者的短期疗效的比较[n(%)]
2.2 两组患者的生存情况的比较 截至随访结束时,本研究81例患者中删失1例,存活的患者12例(其中同步放疗组3例,先放疗组9例),其中疾病无进展7例,占存活人数的58.33%。在死亡的68例患者中,因疾病进展死亡的有67例,因其他原因死亡的有1例。同步放疗组、先放疗组的中位生存时间分别为18.0个月(95%CI:13.2~22.8)、25.0个月(95%CI:24.3~25.7),后者长于前者(χ2=8.708,P=0.003),见图1A;同步放疗组、先放疗组的中位颅内无进展生存时间分别为16.0个月(95%CI:10.5~21.5)、21.0个月(95%CI:16.5~25.5),后者长于前者(χ2=5.449,P=0.019),见图1B。两组12个月生存率和12个月颅内无进展生存率比较,差异均无统计学意义(均P>0.05),而先放疗组24个月生存率和24个月颅内无进展生存率均高于同步放疗组(均P<0.05),见表3。
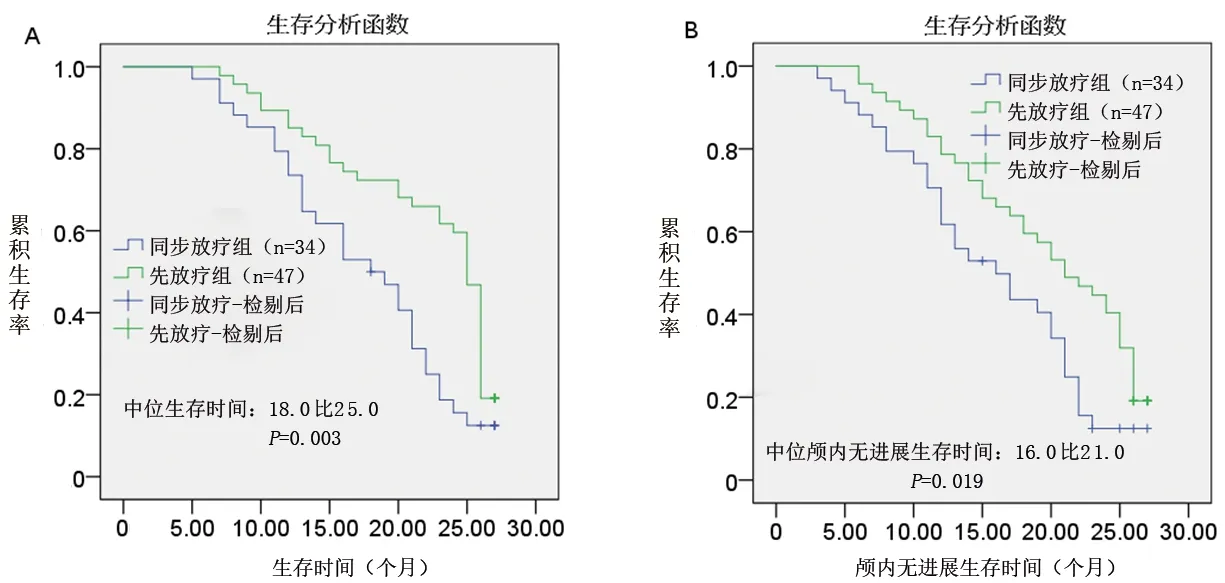
图1 两组患者的生存曲线
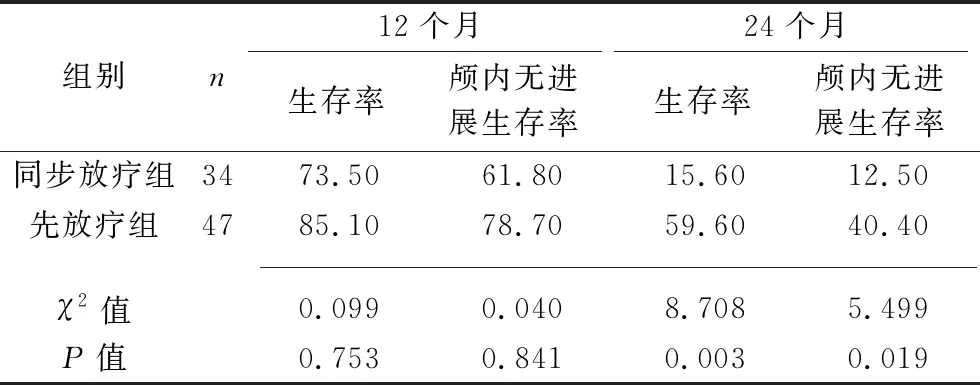
表3 两组患者不同时期的生存率的比较(%)
2.3 两组患者的治疗安全性的比较 患者出现的不良反应包括皮疹、乏力、腹泻、贫血、恶心呕吐、血小板减少、白细胞减少、放射性食管炎、放射性脑病和放射性肺炎,所有不良反应均为Ⅰ~Ⅱ级,经对症治疗后均好转。但先放疗组患者腹泻、血小板减少、白细胞减少和放射性食管炎的发生率均低于同步放疗组(均P<0.05),两组患者其他不良反应发生率差异均无统计学意义(均P>0.05),见表4。

表4 两组不良反应发生情况的比较
3 讨 论
NSCLC患者的肺部癌细胞能够通过与肺血管吻合的椎静脉进入脑部,进而发生脑转移。NSCLC患者发生脑转移时通常已经错过最佳手术治疗时机,预后极差。目前,对于EGFR基因突变型NSCLC脑转移患者,临床上常使用化疗与放疗的手段进行治疗,但单独使用化疗或放疗均易导致患者出现骨髓抑制,联合使用放疗和化疗又易引起严重毒性反应[15-16]。随着靶向治疗的发展,靶向药物成为治疗恶性肿瘤的主要手段[17]。葛挺等[18]研究发现,靶向治疗联合放疗能够下调NSCLC患者的癌胚抗原水平,并延长患者的无进展生存时间。但也有学者分析放疗联合EGFR-TKI治疗与仅进行EGFR-TKI治疗的NSCLC脑转移患者的资料后发现,联合治疗并没有明显改善患者的生存状况[19]。2016年,世界癌症大会公布了BRAIN研究,该研究表明靶向治疗药物埃克替尼可作为EGFR基因突变型NSCLC多发脑转移患者的一线用药,对出现颅内进展的患者可联合放疗[20]。但该研究并未说明放疗联合靶向治疗对EGFR基因突变型NSCLC脑转移患者的益处,且没有说明进行联合治疗的最佳时期。
鉴于单纯靶向治疗或放疗在NSCLC脑转移患者治疗上的优势,我们认为两者联合治疗可能对改善患者预后具有积极作用,而目前各研究针对联合治疗的效果得出的结论不一致,这可能是由于既往研究多为回顾性分析,受到不确定因素的影响而产生偏倚,且缺乏对两者联合治疗时机的详细分析。本研究比较了放疗同步EGFR-TKI治疗与放疗后行EGFR-TKI治疗的短期和远期疗效,发现放疗后行EGFR-TKI治疗的患者的短期疗效优于行放疗同步EGFR-TKI治疗的患者(P<0.05),且可获得更高的完全缓解率与部分缓解率。同时,与行放疗同步EGFR-TKI治疗的患者相比,放疗后行EGFR-TKI治疗的患者获得更长的中位生存期、中位颅内无进展生存期,以及更高的24个月生存率、24个月颅内无进展生存率(均P<0.05)。这提示,先放疗后行EGFR-TKI治疗能够降低EGFR基因突变型NSCLC脑转移患者2年内的颅内进展与死亡风险。此外,先放疗组患者腹泻、血小板减少、白细胞减少和放射性食管炎等不良反应发生率均低于同步放疗组(均P<0.05),这提示在接受EGFR-TKI治疗前先行放疗,可以减少不良反应的发生。
对于大多数治疗恶性肿瘤的药物,血脑屏障是影响其治疗效果的一个重要因素。EGFR-TKI虽然可以抑制肿瘤细胞的增殖,但由于血脑屏障的存在,EGFR-TKI到达病灶部位的药物浓度降低,治疗效果下降。放疗能够增加血脑屏障的通透性,进而增加EGFR-TKI在脑部病灶部位的有效浓度。此外,在使用药物治疗恶性肿瘤的过程中,会不可避免地产生耐药性,EGFR基因突变型NSCLC患者的耐药性与EGFR基因T790M位点发生突变有关,而放疗能够降低T790M位点突变的风险[21-22]。因此,放疗联合EGFR-TKI治疗能够提高EGFR基因突变型NSCLC脑转移患者的短期疗效。但放疗在增加患者血脑屏障通透性与降低T790M位点突变风险的同时,也会对人体局部细胞与组织产生损害作用,若在EGFR-TKI治疗初期同步进行放射治疗,会增加患者的身体负荷,容易引发毒副反应;对于放疗耐受性较差的患者,还可能导致严重的放射性肺炎,降低治疗效果,甚至导致患者死亡[23-24]。因此,在EGFR-TKI治疗前进行放疗能够提高NSCLC脑转移患者的短期治疗效果,降低2年内的颅内进展风险与病死率,同时减少严重不良反应的发生。但本研究的所有样本均来自同一机构,且样本量较小、随访时间较短,这可能会对研究结果产生影响,今后需进行样本量更大、随访时间更长的研究来提高结果的可靠性。
综上所述,对于EGFR基因突变型NSCLC脑转移患者,与放疗同步EGFR-TKI治疗相比,先放疗后EGFR-TKI治疗可获得更佳的短期疗效,且能够延长患者的中位颅内无进展生存时间与中位生存时间,降低不良反应发生率。
