基于队列研究及双层频权剪叉算法的乙肝肝硬化/肝细胞癌肝郁脾虚证特征证候和客观指标相关性研究
2022-05-27张春红王克穷朱小燕李晨张锦马娟杨鹏张海鸥任梅梅叶子豪关茜张英子何甜甜党西君
张春红,王克穷,朱小燕,李晨,张锦,马娟,杨鹏,张海鸥,任梅梅,叶子豪,关茜,张英子,何甜甜,党西君
1.陕西中医药大学,陕西 咸阳 712000;2.陕西中医药大学附属医院,陕西 咸阳 712000
肝细胞癌发生与乙肝病毒(HBV)感染及乙肝肝硬化关系密切,HBV致癌机制在于病毒和宿主通过固有免疫和获得性免疫系统的信号通路相互作用,肝脏炎症和肝硬化驱动肝癌进展,几乎存在于所有肝癌患者中。肝郁脾虚证是肝病常见证型之一。本团队前期基于多元Logistic回归分析得出慢性乙肝肝硬化患者发生肝细胞癌的风险预报模型,基于Skowron的差别矩阵约简法基础上通过内部复杂运算,得出乙肝肝硬化/肝细胞癌的中医辨证证型,并对相关证型适用性进行比较、筛选、优化,建立相应的辨证模型。本研究采用队列研究、双层频权剪叉算法对乙肝肝硬化代偿期、失代偿期和肝细胞癌肝郁脾虚证的特征证候,以及该证和客观指标的相关性进行研究,现报道如下。
1 资料与方法
1.1 病例来源
选择2013年1月-2020年12月不同地区医院的乙肝肝硬化/肝细胞癌住院患者1 263例,见表1。
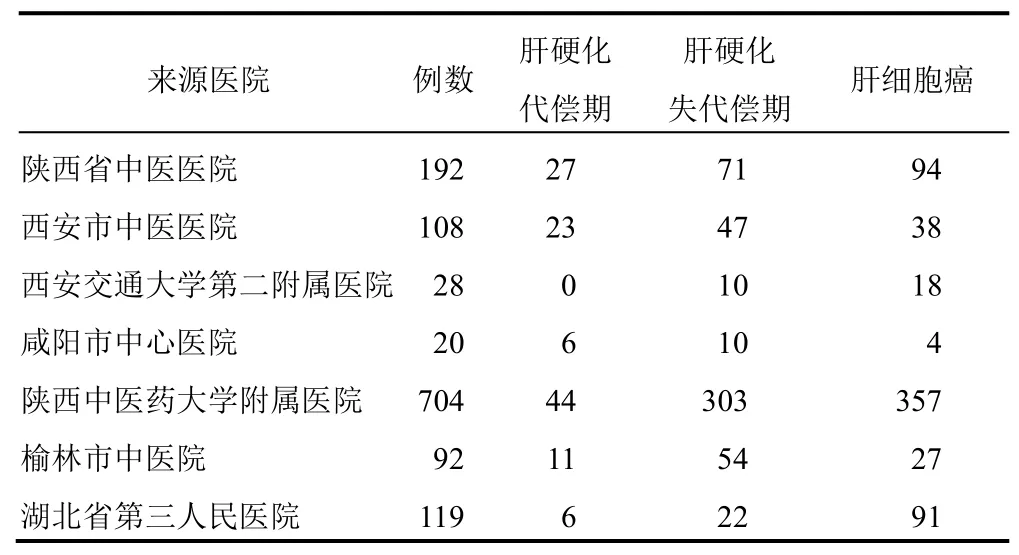
表1 1 236例乙肝肝硬化/肝细胞癌患者来源情况(例)
1.2 诊断与纳入标准
①中医辨证标准:参考《慢性乙型肝炎中医诊疗专家共识(2012年1月)》结合肿瘤科从事肝细胞癌中西医诊治工作20余年的高年资中医师经验性诊断,确定肝郁脾虚证中医证候和证候要素诊断。②慢性乙型肝炎符合《慢性乙型肝炎防治指南(2015年更新版)》,乙肝肝硬化符合《乙肝肝硬化诊疗规范专家共识2014》诊断标准。③肝细胞癌:经临床影像学、细胞学、病理学确诊为原发性肝细胞癌,且为第一诊断。④年龄≥18岁。
1.3 排除标准
①缺失四诊信息、较为重要的生物学指标信息;②合并丙型肝炎病毒感染、药物性、自身免疫性、血吸虫、代谢性及其他原因肝硬化;③合并其他肿瘤。
1.4 中医辨证调查表
制定调查表,参考《证素辨证学》确定主要研究变量,见表2。

表2 乙肝肝硬化/肝细胞癌调查表主要研究变量
调查表使用的条目(不含舌脉信息及实验室指标)总的Cronbach’s α系数为0.800,胸胁苦满条目被删除后Cronbach’s α系数增大,可作为备选删除项目,共提取15个因子(特征根>1),累计贡献率为90.076%;因子分析显示,每个条目在其中1个公因子的方差>0.4。胸胁苦满、形体消瘦可作为备选删除项目,余条目与其维度相关性>0.4,表明各条目与其维度联系紧密,“胸胁苦满”是临床运用柴胡剂的决定性体征,故保留。
本调查表遵循实证法的量表编制思路,慎重选择纳入的症状指标,确定中医四诊信息条目池,以此作为背景资料进行德尔菲法问卷调查,借鉴生命质量量表对症状进行分级及赋值,按无、轻、中、重度,分别计0、1、2、3分。
1.5 质量控制
调查人员根据调查表内容详细询问患者,将数据及时、完整、正确、清晰地填入调查表。采用SPSS26.0软件建立数据库,双人双次录入,将2次录入不统一的项目进行核对纠正,对主要变量进行人工核对,确保准确无误。指定专人(已培训的住院医师)负责核对患者病历资料,中医症状、诊断及辨证以入院第一次主任医师查房记录为准。
1.6 双层频权剪叉算法
参考《证素辨证学》,采用双层频权剪叉算法处理证候与证素关系数据并量化赋值,症状轻、中、重度的权值分别为0.7、1、1.5。总权值<14表示该证素诊断不成立,总权值14~20表示该证素属Ⅰ级(较轻),总权值21~30表示该证素属Ⅱ级(明显),总权值>30表示该证素属Ⅲ级(严重)。
1.7 统计学方法
采用SPSS26.0统计软件分析数据。计量资料以±表示,不满足方差齐性组内比较采用卡方检验,组间比较采用Kruskal-Wallis检验;计数资料以率表示,采用描述性分析、探索性分析;采用Logistic计算得出特征证候、影响肝郁脾虚证的相关实验室指标。<0.05表示差异有统计学意义。
2 结果
2.1 研究对象一般资料比较
乙肝肝硬化代偿期肝郁脾虚证患者34例(29.1%),乙肝肝硬化失代偿期126例(24.4%),肝细胞癌77例(12.2%)。经双层频权剪叉算法赋值计算后,其中有饮酒史患者更偏向肝郁脾虚证(<0.05)。疾病不同阶段患者一般资料比较见表3。

表3 乙肝肝硬化/肝细胞癌肝郁脾虚证患者一般资料比较
2.2 特征证候Logistic回归分析
疾病不同阶段的特征证候Logistic回归分析结果中偏回归系数B为正者,表示该证候与疾病呈正相关,有诊断意义。OR值越大,其诊断意义越大,相关症状在证候诊断中的权重就越大。偏回归系数B为负者,表示该证候与疾病呈负相关,无诊断意义。
乙肝肝硬化代偿期、失代偿期及肝细胞癌肝郁脾虚证有诊断意义的证候如下。乙肝肝硬化代偿期:烦躁易怒、脘闷善太息、胸胁苦满、口干、口苦、情志抑郁、舌红、脉弦。乙肝肝硬化失代偿期:烦躁易怒、脘闷善太息、胃脘不适、口干、情志抑郁、面色萎黄、舌红、舌体胖大、脉弦。肝细胞癌:头身困重、情志抑郁、口黏、便溏、口苦、脘闷善太息、烦躁易怒、腹部包块、巩膜皮肤黄染、苔黄白相间、舌体胖大。综上所述,3个阶段肝郁脾虚证共同特征证候为烦躁易怒、脘闷善太息、口干。见表4。
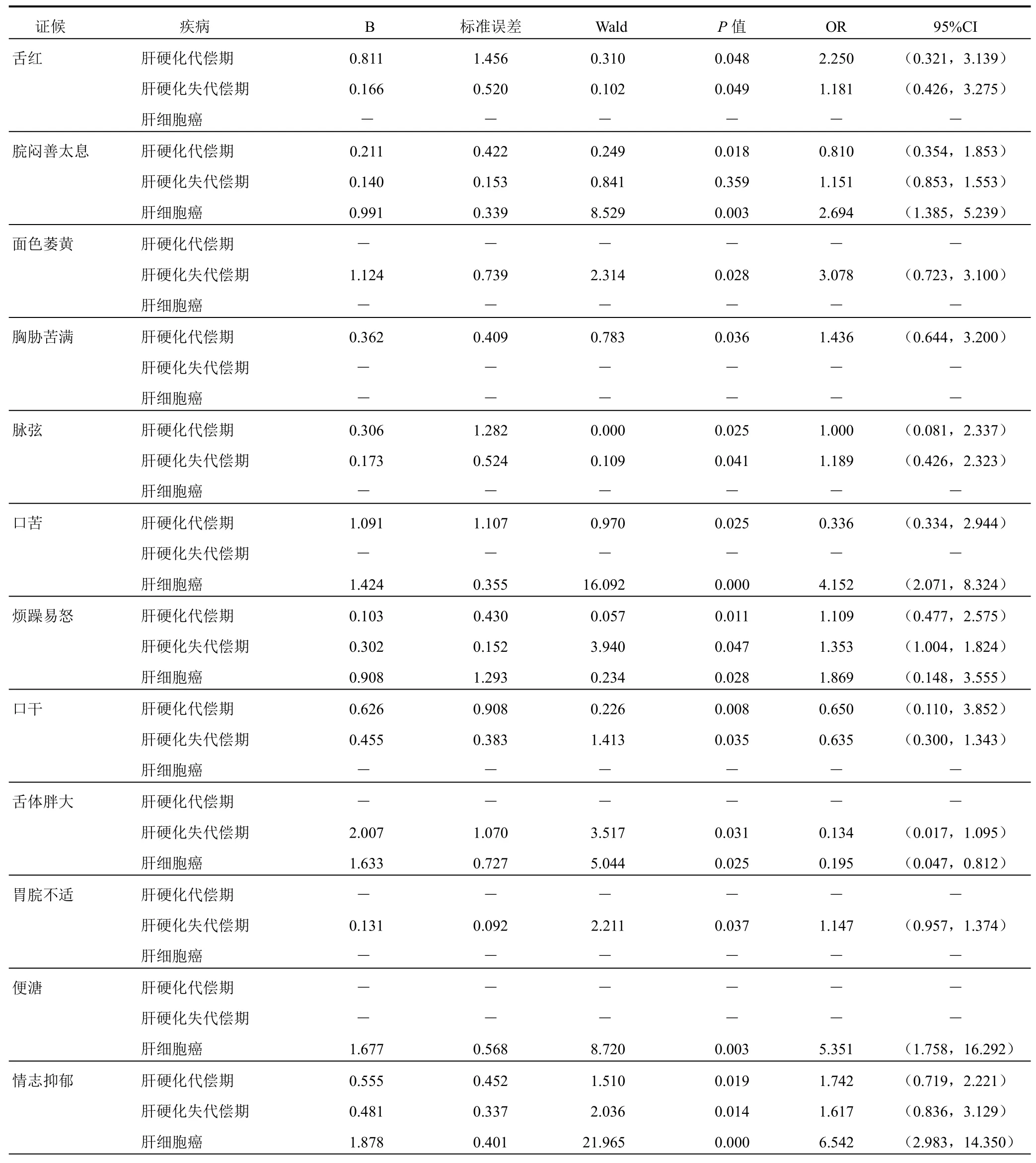
表4 乙肝肝硬化/肝细胞癌患者肝郁脾虚证相关证候的Logistic回归分析
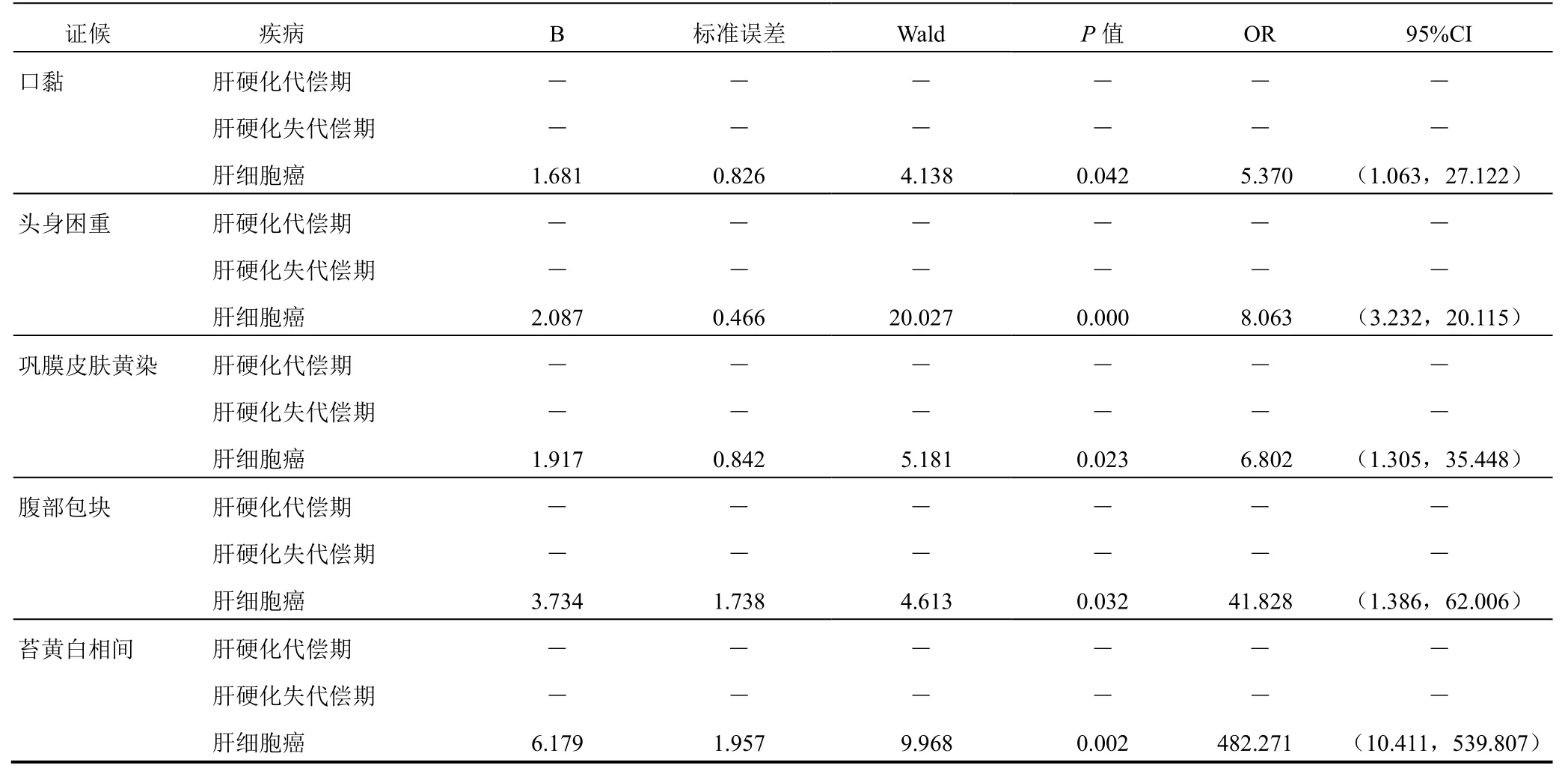
续表4
2.3 实验室指标Logistic回归分析
Logistic回归分析显示,调整因素后GGT每升高1个单位,肝细胞癌肝郁脾虚证发病率升高2.081倍(=0.045)。其他指标差异无统计学意义(>0.05)。见表5。

表5 实验室指标在乙肝肝硬化/肝细胞癌肝郁脾虚证患者疾病不同阶段Logistic回归分析
2.4 疾病不同阶段相关实验室指标比较
2.4.1 血常规
肝细胞癌患者血清RBC、HGB水平明显低于肝硬化患者(<0.05),随着病程发展有降低趋势;各组WBC、PLT比较差异无统计学意义(>0.05)。见表6。

表6 血常规在乙肝肝硬化/肝细胞癌肝郁脾虚证患者疾病不同阶段比较(±s)
2.4.2 肝功能
肝细胞癌患者血清AST、ALT、GGT、TBIL水平明显高于肝硬化患者,ALB水平明显低于肝硬化患者(<0.05);肝硬化失代偿期IBIL值明显高于代偿期(<0.05)。见表7。

表7 肝功能在乙肝肝硬化/肝细胞癌肝郁脾虚证患者疾病不同阶段比较(±s)
2.4.3 凝血功能
肝细胞癌患者APTT、DD水平高于肝硬化患者(<0.05),随着病程发展有升高趋势;肝硬化失代偿期患者FBG水平高于代偿期(<0.05),各组PT水平比较差异无统计学意义(>0.05)。见表8。

表8 凝血功能在乙肝肝硬化/肝细胞癌肝郁脾虚证患者疾病不同阶段比较(±s)
2.4.4 肿瘤标志物
肝细胞癌患者血清CEA、CA-125、CA-199、AFP水平明显高于肝硬化患者(<0.05),随着病程发展有升高趋势。见表9。

表9 肿瘤标志物在乙肝肝硬化/肝细胞癌肝郁脾虚证患者疾病不同阶段比较(±s,μg/L)
2.4.5 多元Logistic回归分析影响疾病进展的生化指标结果
对具有统计学意义的实验室指标经多元Logistic回归分析显示,AST、AFP可影响疾病进展为肝细胞癌。与乙肝肝硬化代偿期比较,AFP每增加1个单位,由乙肝肝硬化失代偿期发展为肝细胞癌的机率增加1.005倍;AST增加1个单位,发展为肝细胞癌的概率增加0.976倍。见表10。

表10 影响乙肝肝硬化/肝细胞癌肝郁脾虚证患者疾病进展的生化指标多元Logistic回归分析
3 讨论
肝郁脾虚证是肝郁气滞,肝气乘脾,脾失健运,肝木克脾土而致肝脾两脏功能失调的证候。《临证指南医案•卷六•郁》云:“悒郁动肝致病,久则延及脾胃中伤,不纳,不知味。”肝郁脾虚证常见于“泄泻”“胁痛”“臌胀”“腹痛”“月经不调”等,多因情志影响所致,但不同疾病的特征证候不同。本研究探讨乙肝肝硬化/肝细胞癌肝郁脾虚证的量化诊断标准,科学划分主要症状,克服了主观因素的随意性,提高了辨证分析结果的可信度及准确度。
本研究显示,乙肝肝硬化代偿期肝郁脾虚证特征证候为烦躁易怒、脘闷善太息、胸胁苦满、口干、口苦、情志抑郁、舌红、脉弦;乙肝肝硬化失代偿期肝郁脾虚证特征证候为烦躁易怒、脘闷善太息、胃脘不适、口干、情志抑郁、面色萎黄、舌红、舌体胖大、脉弦;肝细胞癌肝郁脾虚证特征证候为头身困重、情志抑郁、口黏、便溏、口苦、脘闷善太息、烦躁易怒、腹部包块、巩膜皮肤黄染、苔黄白相间、舌体胖大。乙肝肝硬化代偿期、失代偿期与肝细胞癌相比,胸胁苦满、舌红、脉弦等肝郁症状较多,头身困重、便溏等脾虚症状较少,表明疾病后期脾虚证愈发显著,肝木克脾土,脾土反侮肝木,临床可根据患者特征症状辨证是肝郁为主还是脾虚为主,指导疾病后期用药从柴胡疏肝散、逍遥散等疏肝健脾方变更为逍遥散2号(重用茯苓65~250 g、白术45 g),以补脾疏肝。
此外,本研究亦显示饮酒可导致肝郁脾虚证的发生,与课题组前期研究中医肝证的流行病学调查及相关因素结论一致。肝脏是代谢酒精的主要脏器,过多饮酒,乙醇及其中间代谢产物乙醛对肝细胞都有直接刺激、明显损害,使肝细胞发生炎症、变性、坏死,被HBV感染的肝脏对酒精耐受能力下降更明显,乙醇、乙醛的损伤作用更强,发生肝硬化、肝细胞癌的机率明显升高。中医认为,酒性湿热,湿性黏滞,易阻碍气机,引起气机郁滞,横逆乘脾,木不疏土,脾运不健,脾胃运化功能低下,最终导致肝脾同病。肝气虚损,解酒毒能力下降,如《世医得效方》所言“盖酒之为物,随人性量不同。有盈石而不醉,有濡唇而辄乱者”。故应积极劝导患者戒酒,对有饮酒史的患者可适当合用胃苓汤等健脾祛湿方。
本研究除GGT对肝细胞癌肝郁脾虚证的辨别有显著影响,未发现其余实验室指标对辨证有明显影响,提示阴性结果有可能与样本量不足、证型判别、样本选取地区差异等因素有关,亦不能除外与实验室指标确无关联。以上与刘二丽等研究结果一致,这可能与本研究的证型分类、研究对象年龄等不同有关。
当宿主感染HBV后,肝细胞在病毒侵蚀下表现为通透性增加,AST、ALT等反映肝功能的指标经过相互作用可从肝细胞逸出释放至血液。本研究显示,随着肝病病程进展,肝细胞癌患者血清AST、ALT等水平明显高于肝硬化患者(<0.05)。疾病后期肝脏功能损害明显,造成凝血因子生成不足,影响凝血功能,细胞破坏严重,HGB、RBC水平降低,机体免疫功能进一步抑制,受损的肝细胞未能及时修复,随着肝功能进一步损害,HBV病毒感染加重,肝细胞癌发生风险将进一步增加。本研究显示,肝细胞癌患者APTT、DD水平明显高于肝硬化患者(<0.05),与上述理论一致。本研究中肝细胞癌患者AFP水平明显高于肝硬化患者(=0.003),肿瘤标志物等指标水平升高(<0.05),表明疾病后期预后较差。综合有统计学差异的实验室指标,提示乙肝肝硬化代偿期患者AFP水平升高(<0.05),进展为肝细胞癌机率增大,与王婧涵等研究慢性乙型肝炎和乙肝肝硬化及原发性肝癌血清肿瘤标志物的检测意义的AFP对疾病进展的远期意义相同。亦有研究表明,肝硬化不同阶段是肝细胞癌发生重要的独立危险因素,失代偿患者更易发生肝细胞癌,故乙肝肝硬化患者需定期监测肿瘤标志物,积极判断预后。
