儿童难治性肺炎支原体肺炎不同时机支气管镜干预临床研究
2022-05-17严秋丽郝创利
严秋丽, 郝创利
近年来,难治性肺炎支原体肺炎(refractory Mycoplasma pneumoniae pneumonia,RMPP)在儿童中发病率逐年上升,部分患者经大环内酯抗生素治疗1周后,仍高热不退,持续咳嗽,肺部影像学进展,出现肺外多脏器功能损害,甚至可能死亡。这对临床工作提出更高的要求和挑战,临床医生需早期识别、采取积极有效的干预措施,控制疾病进展,改善患者症状,减少不良预后。随着纤维支气管镜技术的发展,其在儿童RMPP的诊断及治疗中越来越重要。支气管镜干预时机对RMPP临床预后有影响[1-2],但这方面的研究不多。本研究选择行支气管镜干预的RMPP患者为研究对象,根据支气管镜干预时间,分析不同时机支气管镜干预的临床疗效及安全性,希望对临床有一定指导价值。
1 对象与方法
1.1 研究对象 选取2015年1月至2018年1月苏州大学附属儿童医院收治住院的RMPP患者142例为研究对象,根据支气管镜干预时间分为早期组(病程5~10 d)50例(其中3例入院时病程未达7 d,住院后达到RMPP诊断标准);中期组(病程11~15 d)66例;晚期组(病程≥16 d)26例。3组患者支气管镜干预前均无基础性疾病,年龄,性别,临床表现(如发热、咳嗽、气促、干/湿啰音、呼吸音减低),实验室指标(C反应蛋白、降钙素原、乳酸脱氢酶、D-二聚体),胸片积分比较差异无统计学意义(P>0.05),具有可比性,见表1。
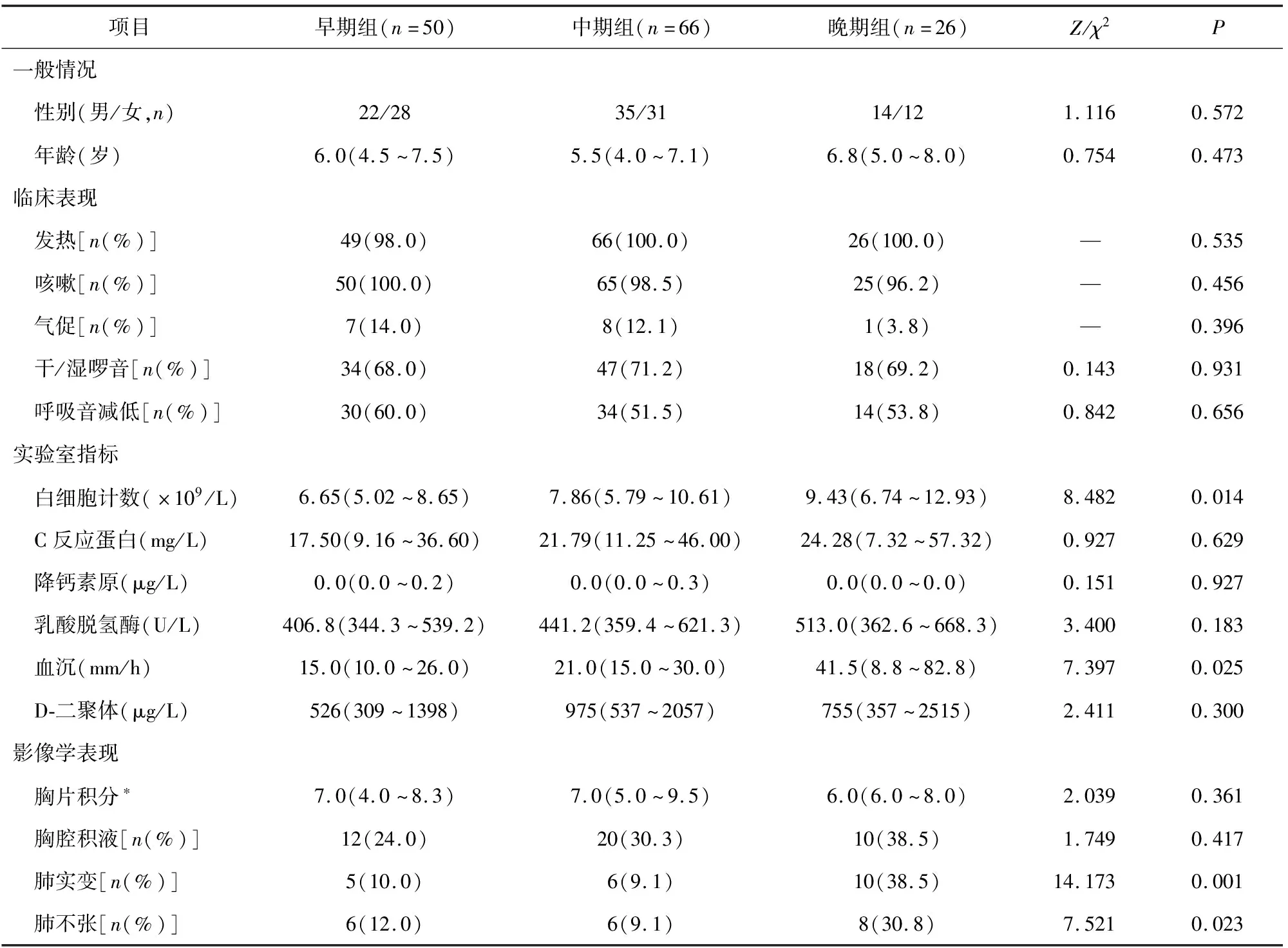
表1 支气管镜干预前一般资料[M(P25,P75)]
1.2 RMPP诊断标准 参考《儿童肺炎支原体肺炎诊治专家共识(2015年版)》[3]以及相关文献[4-5]:(1)以咳嗽为主要表现,可伴有发热,胸片有小/大叶性阴影、间质性等改变;(2)ELISA测定MP-IgM(滴度≥1∶320)或肺泡灌洗液中MP-DNA>1.0×104copies/mL;(3)经大环内酯类抗生素进行规范治疗1周以上持续发热,临床症状加重,出现肺外并发症,可伴有胸部影像学进展。
1.3 纳入标准 (1)符合RMPP的诊断标准;(2)年龄4~8岁;(3)本研究经苏州大学附属儿童医院伦理委员会审核同意,且患儿家属知情同意。
1.4 排除标准 (1)有重要脏器或系统功能障碍;(2)合并其他病原体感染;(3)病历资料不完整。
1.5 方法 (1)临床资料收集:收集入组患者的一般资料、临床表现、实验室检查、影像学表现和支气管镜检查结果,所有患者在入院当天采集血标本,患者住院24 h内采集痰标本。
(2)影像学资料采集:由我院两名高年资放射科医生共同阅片,并对胸片检查结果进行积分计算。积分计算方法[6]见图1。将胸片分为三个水平线:①隆突处;②横隔的上层;③为1线和2线中间的水平线。每个区域计算积分:0分:没有不透光;1分:不透光<5%;2分:不透光5%~24%;3分:不透光25%~49%;4分:不透光50%~74%;5分:不透光大于74%。总分为计算六个区域的分数之和。
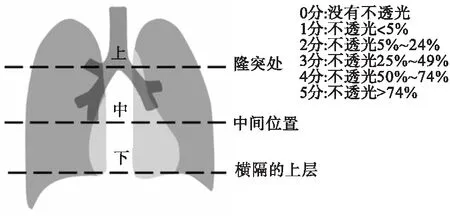
图1 胸片积分计算方法
(3)支气管镜操作方法:采用日本Olympus公司电子支气管镜对RMPP患者进行支气管镜检查及灌洗病变累及的肺段,留取灌洗液标本并送检。行支气管镜操作指征:胸部影像学检查存在大叶性肺炎以及肺叶或段不张、入院后药物治疗仍有持续发热,与家长沟通后并签署知情同意书。支气管镜疗效判断:行支气管镜干预后临床症状改善(包括缩短发热时间、咳嗽消失时间、肺部体征好转情况),胸片炎症较前吸收,支气管镜下气道炎症明显改善,无痰栓堵塞。
1.6 统计学方法 应用SPSS 25.0软件进行统计分析,非正态分布的计量资料以M(P25,P75)表示,行非参数检验,检验类型Kruskal-Wallis H(K);计数资料采用χ2检验,P<0.05为差异有统计学意义。
2 结果
2.1 不同时机干预支气管镜疗效的比较 早期、中期、晚期组患者支气管镜下痰栓形成情况分别为14例(28.0%)、22例(33.3%)、13例(50.0%),晚期组出现痰栓比例更高;3组支气管镜干预次数超过1次的患儿分别为14例(28.0%)、26例(39.4%)、11例(42.3%),晚期组行第二次支气管镜干预比例高,但3组之间差异无统计学意义(P>0.05)。142例患者均病情好转出院,3组总热程、咳嗽消失时间、啰音吸收时间、住院时间、术后影像学吸收时间比较差异均有统计学意义(P<0.05)。见表2。
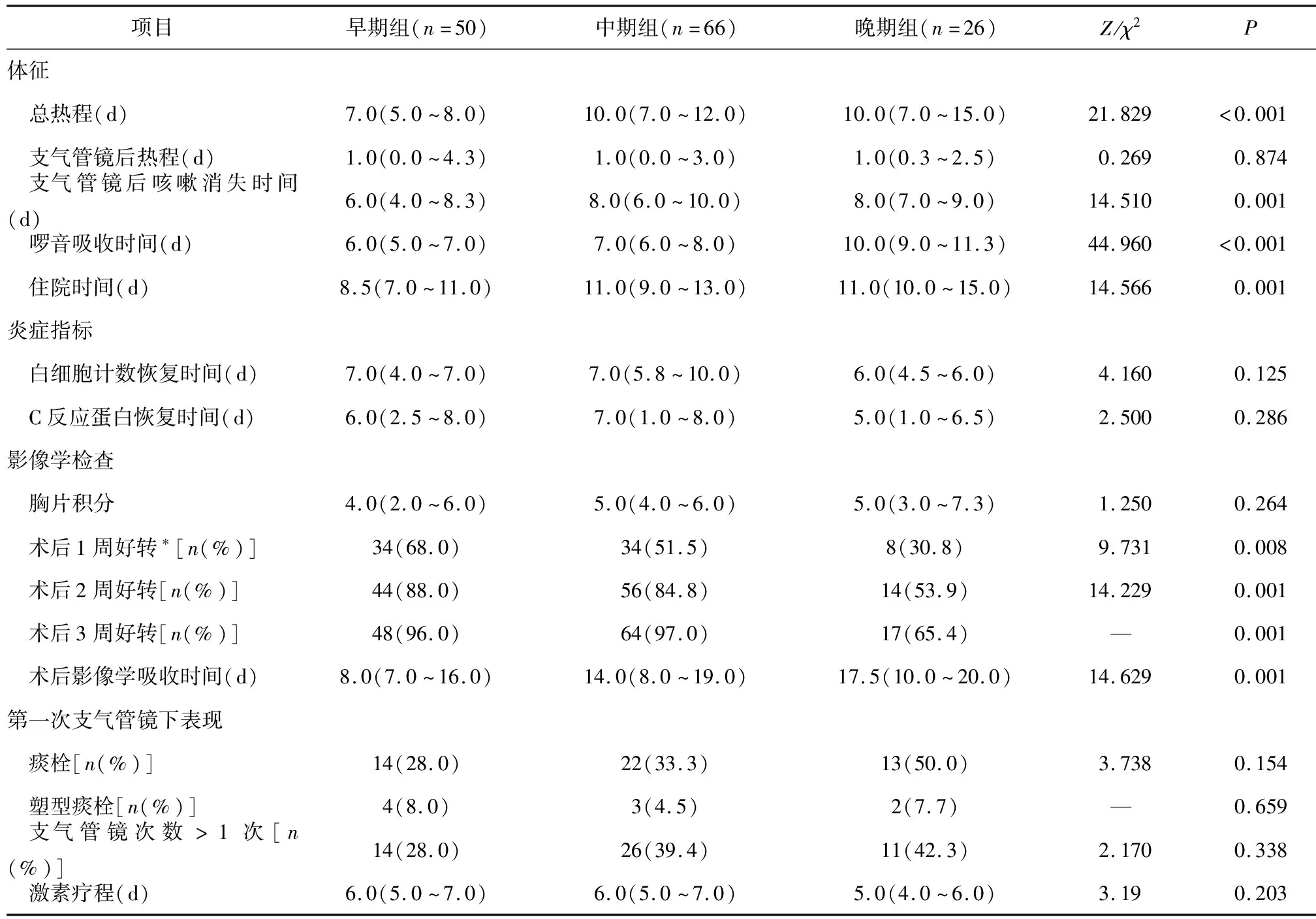
表2 不同时机干预支气管镜疗效的比较[M(P25,P75)]
2.2 术后不良反应情况 142例患者术后无严重不良反应,主要不良反应表现为紫绀/缺氧(早期组3例,中期组1例),一过性发热(早期组2例,中期组2例),张力性紫癜(早期组1例,中期组3例),呛咳(中期组2例)。
3 讨论
RMPP发病率逐年上升,严重威胁患者生命与健康,对临床工作的诊断和治疗提出更高的挑战。肺炎支原体感染主要使用大环内酯类抗生素治疗,虽然目前采用静脉激素以及免疫球蛋白对RMPP患者的发热及过度炎症反应有一定疗效,但无法及时清除患者支气管内大量痰栓、坏死黏膜及塑型性痰栓阻塞[7]。经纤维支气管镜检查可以直视支气管内膜病变,收集支气管肺泡灌洗灌洗液进行病原分析,同时可进行局部治疗,其在儿童RMPP中的诊断和治疗价值显著。但目前,关于支气管镜干预时间仍有争议,本研究对不同时机干预的支气管镜患者进行分组,探讨不同时机支气管镜干预疗效。
相关研究报道,RMPP多见于学龄期儿童[8],平均月龄为66.6~73.2个月[9],本研究的142例患者中,中位年龄6岁(4.5~7.5岁),以学龄期儿童为主,考虑学龄期儿童免疫系统发育趋于成熟,而肺炎支原体感染可引起机体免疫反应异常,加重机体损伤[10-11]。本研究对支气管镜术后患者行胸片检查发现,早期组影像学吸收较中期组及晚期组好,国内有研究根据支气管镜干预时机分析患者的临床症状,发现早期组(术前病程<10 d)患者影像学检查好转时间均短于晚期组(术前病程≥10 d),且术后4周复查胸部影像学提示早期组影像学吸收率为59.09%,显著高于晚期组的30.00%(P<0.05)[12]。早期行纤维支气管镜介入治疗,可显著清除气道内黏液栓,缩短病程,减少并发症及后遗症的发生[13-14]。本研究观察表明,支气管镜下见痰栓50例,塑型痰栓9例,经冲洗后大部分痰栓可取出,但仍有部分患者需再次行支气管镜灌洗治疗;早、中、晚三组患儿支气管镜干预次数超过1次的患者分别为14例(28.0%)、26例(39.4%)、11例(42.3%),早期组行第二次支气管镜干预比例较低,暗示早期干预的重要性。通过分析比较,早期组患者在临床症状改善、影像学好转情况均高于中期及晚期组,在RMPP患者中进行早期支气管镜干预具有重要意义。
支气管镜操作系有创操作,运用中应把握好指征,术前准备充分,术中规范操作,术后密切观察,熟知相关并发症并做好应急预案[15-16]。本研究对142例患者支气管镜术后资料分析发现,有4例术后出现缺氧,氧饱和度下降至91%~93%,经鼻导管吸氧处理后可恢复正常,缺氧原因考虑患者术中抽吸时间长、气道分泌物未除尽、气道痉挛、过度哭闹等有关;部分患者术前已退热,但有4例术后有体温升高,低热为主,24 h内经对症处理后可恢复正常;2例有呛咳,休息后可缓解;4例有张力性紫癜,考虑为术中哭闹造成的出血点,以上结果提示支气管镜操作在儿童中具有较好的安全性。本院支气管镜干预采用利多卡因局部麻醉,考虑其安全性,今后可根据患儿配合情况采取全身麻醉技术治疗。
综上所述,随着RMPP发病率的增高,支气管镜干预在儿童RMPP的诊断和治疗中有着不可替代的重要作用,支气管镜干预时机的早晚影响着RMPP的临床症状及预后,早期行支气管镜检查有助于改善患者病情,缩短热程,促进影像学的恢复,减少住院时间,且安全性高。
