建立医院获得性耐甲氧西林金黄色葡萄球菌肺炎的初始治疗效果预测模型的研究
2022-05-16林清婷朱华栋
林清婷, 朱华栋
由于MRSA-HAP发病率和病死率的增加,MRSA-HAP已经成为阻碍全球医疗卫生健康事业发展的重要威胁,不仅影响住院患者的康复,并造成了沉重的社会经济负担,因此进一步了解MRSA-HAP初始治疗效果及影响因素,不仅可以更好地早期识别危重患者,甚至可以为选择治疗方案提供参考。因此,本研究通过回顾性分析MRSA-HAP的治疗情况,从合并症、临床指标及抗生素的使用等多个角度探讨与MRSA-HAP初始治疗效果相关的各因素,以期建立一个预测效果良好的MRSA-HAP初始治疗效果预测模型。
1 资料与方法
1.1一般资料 回顾性病例对照研究。通过阅读北京协和医院电子病历系统2014年至2020年呼吸道分泌物MRSA培养结果阳性的466例住院患者病历资料,根据纳入和排除标准,最终入选137例MRSA-HAP患者。将治疗3 d后的临床、实验室及影像学检查等表现定义初始治疗效果,本研究通过了回顾性研究伦理审查(编号S-K1917)。
1.2诊断标准及定义
1.2.1 肺炎的诊断标准 ①影像学上存在新出现的或进行性发展的浸润影、实变、磨玻璃影等表现;②临床症状上存在3种感染迹象中的至少2种,即高于38 ℃的体温、脓性呼吸道分泌物、外周血白细胞>10000/μL或<4000/μL[12-13]。
1.2.2 HAP定义 入院后48~72 h发病的肺炎定义为HAP[13-14]。
根据上面系统需求分析,笔者确定该系统的实现软件为客户机/服务器模型,又称为Client/Server体系结构。服务器Server通常采用高性能的工作站或PC小型机,并采用Client/Server架构数据库系统,如Sybase Oracle或SQL Server,负责供多个用户共享其信息和功能。客户端Client部分通常负责执行前台功能,如与用户交互,数据处理等。这种架构由多台计算机构成,它们有机地组合在一起,协同完成整个应用,并达到使系统中的软件、硬件资源得到最大限度的利用。
1.2.3 血流感染定义 从外周血培养中分离出MRSA定义为血流感染[15]。
1.2.4 本研究合格标本定义 满足①或②,同时满足③即为合格标本:①在合格痰标本(即痰标本满足>25个中性粒细胞,同时每个野<10个上皮细胞)中,半定量培养的结果提示MRSA的菌量≥+++;②通过纤维支气管镜或人工气道吸引获得的呼吸道分泌物的半定量培养结果提示MRSA的菌量≥++;③多次呼吸道分泌物标本的培养结果提示存在MRSA[16]。
1.2.5 初始治疗定义 呼吸道分泌物提示MRSA后24 h内开始的治疗,包括抗感染及支持治疗等。
1.3纳入和排除标准 纳入标准:①18岁≤年龄≤80岁;②符合HAP的临床诊断标准;③在住院过程中使用了对MRSA具有抗菌作用的静脉抗生素,包括万古霉素、斯沃、替考拉宁。排除标准:①相关抗生素使用时间≤3 d,或未静脉输注相关抗生素;②入院后48 h 内主动放弃治疗而出院,或者在入院48 h 内死亡;③存在其他严重病情致可预计生存期极短,包括呼吸心跳骤停、严重创伤、肿瘤急症等;④缺失重要的临床资料;⑤呼吸道分泌物标本不符合上述合格标本定义,或呼吸道标本中其他菌株菌量明显大于MRSA。
1.4诊治过程 所有纳入本研究的患者在临床表现及影像学提示HAP时,均留下呼吸道分泌物标本,主要包括痰、气管插管分泌物及肺泡灌洗液。在呼吸道分泌物标本培养结果提示MRSA的24 h 内,给予具有相应抗菌作用的抗生素治疗,即初始抗生素治疗,主要包括万古霉素和利奈唑胺,另有少数患者使用替考拉宁。在给予相关的抗MRSA治疗的同时,若临床高度怀疑或确诊患者合并其他病原体感染,在无药敏结果提示时给予经验性抗感染治疗,若存在药敏结果,将根据药敏结果加用相应的药物。若存在呼吸衰竭,及时予鼻导管吸氧、文丘里面罩、储氧面罩、无创通气等呼吸支持,必要时行有创机械通气支持。当存在休克时,给予积极液体复苏、血管活性药物等循环支持。
1.5观察指标 本研究纳入的主要观察指标均在开始MRSA抗菌药物治疗的24~48 h收集。
1.5.1 临床指标 本研究纳入患者的基本人口学特征(包括年龄和性别)、并存的基础疾病(包括高血压、糖尿病、脑血管病、冠心病、肾脏疾病、心瓣膜病、实体肿瘤、血液系统肿瘤、慢性阻塞性肺疾病、结缔组织病、急诊或择期手术后1周内)、基础用药史(激素、免疫抑制剂)、合并症(包括呼吸衰竭、胸腔积液、弥散性血管内凝血、血流感染、休克状态)、临床症状(纳入发热、咳痰)、基线生命体征(心率、平均动脉压及呼吸频率)。
1.5.2 实验室指标 包括外周血细胞计数(白细胞计数、血红蛋白计数、血小板计数)、血生化指标(包括肌酐清除率、丙氨酸氨基转移酶、白蛋白、肌钙蛋白、超敏C-反应蛋白、降钙素原、氧合指数、动脉血实际碳酸氢根,动脉血乳酸、急性生理与慢性健康状况评分、格拉斯哥昏迷评分)、合并感染情况(包括真菌、鲍曼不动杆菌、铜绿假单胞菌、肺炎克雷伯杆菌和病毒,其中病毒感染主要包括流感病毒、巨细胞病毒、人类Ⅳ型疱疹病毒即EB病毒)。
1.5.3 治疗情况 包括是否使用机械通气支持,是否使用血管活性药物维持循环,及初始抗生素的选择(包括万古霉素、利奈唑胺、替考拉宁)。
1.6研究分组 根据患者开始初始治疗3 d后的临床疗效,将纳入本研究的患者分为初始治疗成功组和初始治疗失败组。在使用>3 d的具有MRSA抗菌作用的抗生素治疗后,符合以下三种情况中的一项,即定义为初始治疗成功:①肺炎的两个或多个临床症状得到改善;②影像学异常表现较前吸收;③随后采集的合格呼吸道分泌物标本中MRSA培养结果为阴性。初始治疗失败定义为肺炎的临床症状或影像学异常表现持续存在或较前进展,需要在MRSA肺炎的初始治疗后给予额外的抗生素治疗,或需要换用其他具有MRSA抗菌作用的抗生素[8,17]。

2 结果
2.1一般资料 根据本研究制定的纳入标准和排除标准对研究对象进行了筛选,最终共有137例患者纳入本次研究。见图1。

注:MRSA为耐甲氧西林金黄色葡萄球菌;HAP为医院获得性肺炎
2.1.1 人口学资料 最终纳入本研究的患者共有137例,男性86例,占62.8%,女性51例,占37.2%。本研究纳入的患者为成人患者,年龄18~80岁,中位年龄57岁。
2.1.2 基础疾病分类 所纳入的患者存在的主要基础疾病包括高血压病53例(38.7%);糖尿病42例(30.7%);脑血管病42例(30.7%);冠状动脉粥样硬化性心脏病,即冠心病,32例(23.4%);慢性阻塞性肺疾病,即慢阻肺(chronic obstructive pulmonary disease, COPD),15例(10.9%);慢性肾脏病11例(8.0%);心瓣膜病9例(6.6%);实体肿瘤29例(21.2%);血液系统肿瘤15例(10.9%);结缔组织病20例(14.6%);急诊或择期手术后1周内41例(29.9%)。
2.1.3 基础用药 近一个月内的用药情况代表基础用药情况,因免疫抑制状态是感染MRSA的风险因素,因此在本研究中纳入的基础用药种类主要包括中大剂量的激素和各类别的免疫抑制剂(包括环孢素、环磷酰胺、他克莫司等),在本研究中使用激素的患者共有38例(27.7%),而使用免疫抑制剂的患者共有18例(13.1%)。
2.2MRSA-HAP初始治疗效果预测因素单因素分析
2.2.1 基线临床特征 根据初始治疗效果进行分组,对初始治疗成功组与初始治疗失败组的基线临床特征进行单因素分析显示,合并血流感染、存在休克,心率>100次/min、平均动脉压<70 mm Hg及呼吸频率>20次/min为影响初始治疗效果的危险因素,而存在脑血管基础病为保护性因素(P<0.05)。见表1。

表1 两组医院获得性耐甲氧西林金黄色葡萄球菌肺炎患者基线临床特征比较
2.2.2 基线实验室指标及治疗情况 对初始治疗成功组与初始治疗失败组患者的基线实验室指标和治疗情况进行单因素分析后,发现两组患者差异存在统计学意义的因素为血小板计数、肌酐清除率、氧合指数、动脉血乳酸、降钙素原、急性生理与慢性健康状况 Ⅱ(acute physiology and chronic health evaluation, APACHEⅡ)评分、初始抗生素选用利奈唑胺和合并鲍曼不动杆菌感染。见表2。
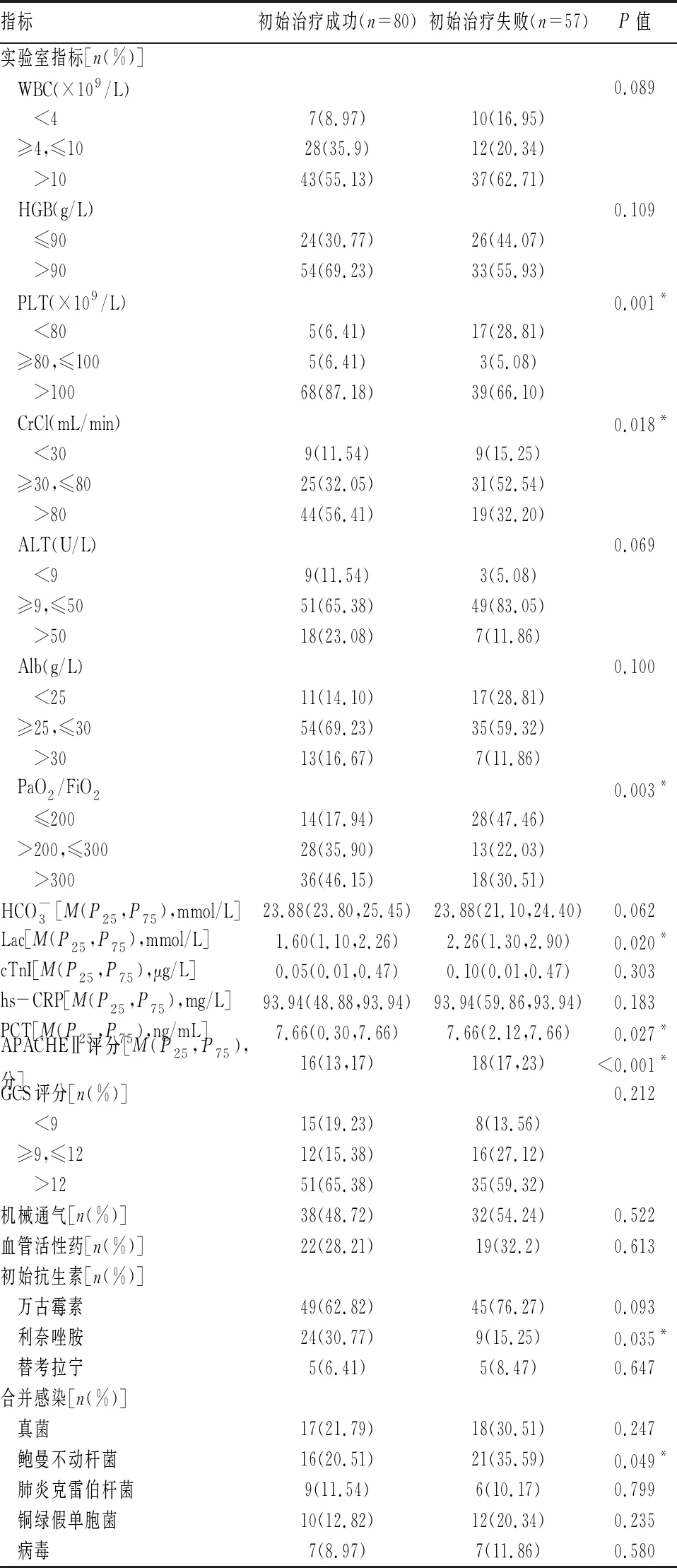
表2 两组医院获得性耐甲氧西林金黄色葡萄球菌肺炎患者基线实验室指标及治疗情况比较
2.3多因素分析及初始治疗效果预测模型的建立 以初始治疗成功和初始治疗失败两种结局作为多因素分析的因变量Y(Y=0、Y=1),将上述单因素分析中差异具有统计学意义的临床特征指标、基线实验室指标及治疗情况的相关指标作为自变量X纳入多因素分析中,通过Logistic回归分析,最终确定存在休克、高APACHEⅡ评分、心率>100次/min和合并血流感染是初始治疗失败的独立风险因素(见表3),并得到初始治疗效果预测模型:

表3 医院获得性耐甲氧西林金黄色葡萄球菌肺炎患者初始治疗效果相关因素的多因素分析结果
P=1.51A+0.12B+1.15C+1.46D-4.08
当存在休克时,A赋值为1,否则为0;B为APACHEⅡ评分的分值;当心率>100次/min时,C赋值为1,否则为0;当存在血流感染时D赋值为1,否则为0。当预测模型值P>0时,初始治疗失败风险增加。
2.4各独立风险因素和预测模型的预测效果比较 Logistic回归模型确定的影响初始治疗效果的独立风险因素为存在休克、高APACHEⅡ评分、心率>100次/min和合并血流感染,各独立风险因素的曲线下面积(area under the cure, AUC)分别为0.702、0.700、0.614、0.662,敏感度分别为0.661、0.525、0.305、0.664,特异度分别为0.744、0.782、0.923、0.679,预测正确率分别为70.80%、62.04%、65.69%、66.42%。而最终确立的初始治疗效果预测模型的AUC为0.841,敏感度、特异度分别为0.881、0.654,该模型预测正确率为75.91%,高于各独立风险因素的预测正确率,考虑该模型有良好的预测效果。见表4、5。

注:APACHEⅡ为急性生理与慢性健康状况Ⅱ评分

表4 各独立风险因素和预测模型预测医院获得性耐甲氧西林金黄色葡萄球菌肺炎初始治疗效果比较
3 讨论
本研究纳入MRSA-HAP患者,并对其人口学特征、临床特征等因素进行描述,而后探索与MRSA-HAP初始治疗效果相关的因素,最终建立MRSA-HAP初始治疗效果的预测模型,以期更早地发现预后欠佳的患者,并及时采取干预措施,提高总体生存率。经过多因素分析后获得了4个对MRSA-HAP初始治疗效果存在影响的独立危险因素,分别为高APACHEⅡ评分、心率>100次/min、存在休克、合并血液感染,并建立了预测效果良好的初始治疗效果预测模型。
在本研究最终纳入的患者中,以50岁以上者占比更大,与既往研究的人口学分布特征基本一致,与青年患者相比,老年患者的发病率更高,并且预后更差,但年龄并非初始治疗效果的独立预测因素。在本研究中最常见的基础疾病包括高血压、糖尿病、脑血管病和急诊及择期手术后1周内。既往的一项回顾性研究结果表明,存在脑血管疾病、糖尿病或手术后的患者MRSA肺炎的发病几率明显增加,此外近期住院史、存在重症肺炎、长期护理、高龄和最近使用静脉注射抗生素也是出现MRSA肺炎的危险因素,本研究的基础疾病分布特征与既往研究结果大致相符[1,19]。因此,本研究纳入的人群具有一定的代表性。
APACHEⅡ评分考虑与急性和慢性疾病相关的临床和实验室指标,最初是用于预测重症监护室患者病死率的评分系统,也曾被用于预测呼吸机相关性肺炎的病死率,并且被证实具有可靠的预测效果[33-34]。既往有研究提示,APACHEⅡ评分是重症监护室MRSA肺炎患者临床治疗失败和死亡的独立预测因子,与病情严重程度相一致[18,33]。在本研究中亦发现APACHEⅡ评分越高,患者的临床治疗效果越差,因此APACHEⅡ评分在MRSA肺炎患者的临床诊治中仍存在极大价值。将本研究确立的初始治疗效果预测模型与APACHEⅡ评分的预测效果进行对比,结果提示预测模型的预测效果优于单独使用APACHEⅡ评分。
在重症感染患者中,内毒素、心脏起搏器电流If和自主神经系统的复杂相互作用导致静息心率增加,同时心率变异性降低,心脏射血分数降低,导致心脏功能受损,常与不良预后相关[35]。在一项关于护理及医疗保健相关性肺炎的前瞻性队列研究中,发现心动过速是影响患者30 d病死率的不良预后因素[36]。细菌毒素作用导致心肌损伤,及心率升高致心肌耗氧量增加等原因均可能加重基础心脏疾病或导致新发的脏器损伤,使病情更加危重,治疗难度更大,预后更差。
存在休克时提示器官和外周组织灌注不足,可导致氧的供需失衡,出现无氧代谢、乳酸酸中毒、细胞和器官功能障碍及代谢异常,如果休克状态持续下去,还可造成不可逆转的脏器损伤,甚至导致患者的死亡,因此存在休克状态也提示病情的危重程度[37]。本研究结果亦表明,休克是初始治疗失败的独立风险因素,因此及早纠正休克状态可能有助于改善MRSA-HAP患者的预后。
当病原体进入血液导致血流感染时,一方面病原体入血后可以增强细胞因子级联反应,导致更强的全身炎症反应;另一方面血流感染的出现可反映原发感染病灶控制效果不佳,或所感染病原体数量大,导致病原体移位至血液中,通过宿主和病原体之间复杂的相互作用,最终导致包括住院时间延长、出现严重合并症及死亡等不良预后结局[39]。现有的研究结果表明,MRSA肺炎合并血流感染可导致更高的病死率(死亡风险增加>6倍)和更长的住院时间(住院时间增加12周),而合并血流感染的主要风险包括近期接受过抗生素治疗[15,39]。在本研究中,血流感染亦是初始治疗失败的独立危险因素,支持既往相关研究的结论。
本研究最终建立的MRSA-HAP初始治疗效果预测模型,在预测正确率上高于其他独立风险因素的预测结果,通过该预测模型可以认识到在MRSA-HAP的临床诊治过程中,及时留取血培养,对识别危重症患者具有重要意义。结合本研究单因素及多因素分析的结果,对预测初始治疗将会失败的患者,我们需要更加密切地监测循环,及时纠正休克状态,在稳定循环的同时适当地控制心室率可能可以通过减少并发症,从而改善初始治疗效果,在后续的研究中可探讨控制心室率的药物对MRSA-HAP预后的影响。另外在初始治疗效果不理想的情况下,或可考虑将抗生素调整为利奈唑胺,但要确定更换抗生素是否有利于改善患者预后,仍然需要大样本量的前瞻性研究来进一步证实。因此,该初始治疗效果预测模型不仅可以帮助我们早期识别危重症患者,还对后续的治疗有提示意义,有助于及早对危重症患者采取相关干预措施,并合理地分配重症监护等资源。
本研究纳入的人群在人口学特征及基础疾病分布上与既往研究相似,因此纳入的样本具有一定的代表性。但本研究存在着一定的局限性。第一,从研究方法上,这是一项回顾性研究,该研究方法容易受到选择偏倚、回忆偏倚等影响。例如,我们没有办法对初始抗生素的类型和使用时机进行干预,在本研究中绝大多数患者的初始抗生素治疗选用了万古霉素,其次是利奈唑胺,因此本研究结果可能不能全面地反映初始抗生素选择对临床结局的影响。另外,本研究没有办法控制变量缺失情况的发生,这对研究结果亦可能存在影响。第二,这是一个单中心小样本研究,因此限制了本研究结果的外推,仍需要更大样本的多中心前瞻性研究来进行验证。第三,本研究由于监测万古霉素血药浓度的病例较少,未将该指标纳入研究,因此无法确定血药浓度对临床治疗效果的影响情况。第四,由于可能存在多种原发感染灶,包括腹腔感染、泌尿系感染、导管相关血流感染等,也可以存在多种病原体合并感染,因此最终的临床结局可能不仅仅是MRSA肺炎导致的。第五,我们未对MRSA相关的基因型进行分类,不能确定不同MRSA的基因型对预后存在的影响。
综上所述,与MRSA-HAP初始治疗效果相关的独立风险因素为高APACHEⅡ评分、心率>100次/min、存在休克、合并血流感染。最终建立的初始治疗效果预测模型:P=1.51A+0.12B+1.15C+1.46D-4.08(A:休克;B:APACHEⅡ评分的分值;C:心率>100次/min;D:血流感染),与各独立风险因素比较,该模型对MRSA-HAP的初始治疗结局具有更好的预测效果,可更及时地识别危重症患者,给予及时有效的治疗,提高医疗资源的合理利用,降低临床治疗的失败率,同时改善MRSA-HAP患者的预后。
