妊娠期糖尿病孕妇并发脂代谢异常的危险因素分析
2022-05-12高莉
高 莉
(海宁市妇幼保健院妇产科,浙江 嘉兴 314400)
妊娠期糖尿病是指妊娠期首次发生因胰岛素分泌紊乱不足而导致的血糖过高,是妊娠期常见的并发症,也是糖尿病的特殊类型之一。妊娠期糖尿病孕妇除了存在血糖升高、胰岛素抵抗之外,还易合并肥胖、脂代谢异常,增加孕妇发生心血管疾病的风险,从而导致不良妊娠结局。严重的脂代谢异常,即高脂血症,不仅可以增加孕妇发生妊娠期高血压、子痫前期的风险,导致孕妇出现乳糜血情况,诱发胰腺炎的发生,而且对胎儿的危害也非常大,很可能会造成胎盘血管破裂、胎盘供血不足等问题,影响到胎儿的生长发育,严重者会导致早产甚至胎死宫内,影响孕妇与胎儿的预后[1]。鉴于此,本研究旨在探讨影响妊娠期糖尿病孕妇发生脂代谢异常的危险因素,为临床治疗提供更有价值的指导,现报道如下。
1 资料与方法
1.1 一般资料 回顾性分析2019年10月至2021年10月于海宁市妇幼保健院进行治疗的167例妊娠期糖尿病孕妇的临床资料,作为观察组,按照是否发生脂代谢异常将其分为脂代谢异常组(53例)与脂代谢正常组(114例);另回顾性分析糖耐量正常的180例孕妇的孕检资料,作为对照组。纳入标准:观察组孕妇符合《妊娠合并糖尿病诊治指南(2014)》[2]中的相关诊断标准;脂代谢异常组孕妇符合《中国成人血脂异常防治指南(2016年修订版)》[3]中的相关诊断标准;所有孕妇孕前体质量指数(BMI) > 28 kg/m2;年龄 >25 岁者;临床资料完整者等。排除标准:妊娠前已存在脂代谢异常;妊娠前具有糖尿病史者;非自然妊娠者。本研究经院内医学伦理委员会批准。
1.2 研究方法 分别采集所有孕妇空腹静脉血和餐后2 h静脉血各2 mL,以3 500 r/min的转速离心10 min,取血清,采用生物检定法检测空腹胰岛素水平,采用全自动生化分析仪(深圳湃尔生物科技有限公司,型号:PR-7100)检测空腹血糖(FBG)、糖化血红蛋白(HbAlc)、餐后2 h血糖(2 h PG)、转铁蛋白、总胆固醇(TC)、三酰甘油(TG)、高密度脂蛋白(HDL)、低密度脂蛋白(LDL)水平,采用化学发光分析仪检测血清促甲状腺激素(TSH)、游离三碘甲状腺原氨酸(FT3)、游离甲状腺素(FT4)水平。其中 TC ≥ 5. 18 mmol /L,TG ≥ 1. 70 mmol /L,HDL≤ 1. 04 mmol /L,LDL ≥ 3. 37 mmol /L,符合上述指标一项及以上即诊断为脂代谢异常[3]。
1.3 观察指标 ①比较对照组与观察组孕妇出现脂代谢异常的情况。②对脂代谢异常组与脂代谢正常组孕妇的临床资料进行单因素分析,包括年龄、孕次、BMI、经产妇、胎数、多囊卵巢综合征、辅助生殖技术、妊娠期高血压疾病、血糖控制(不良和良好),以及空腹胰岛素、FBG、HbA1c、2 h PG、TSH、FT4、FT3、转铁蛋白、TC、TG、HDL、LDL水平。③通过多因素Logistic回归分析筛选妊娠期糖尿病孕妇并发脂代谢异常的相关影响因素。
1.4 统计学方法 采用SPSS 23.0统计软件进行数据分析,计数资料以[ 例(%)]表示,两组间比较采用χ2检验,多组间比较采用χ2趋势检验;计量资料以(±s)表示,两组间比较采用t检验;采用多因素Logistic回归分析筛选妊娠期糖尿病孕妇并发脂代谢异常的相关影响因素。以P<0.05为差异有统计学意义。
2 结果
2.1 脂代谢异常的发生率 对照组180例孕妇,发生脂代谢异常11例,发生率为6.11%;观察组167例孕妇中,发生脂代谢异常有53例,发生率为31.74%,观察组孕妇脂代谢异常发生率显著高于对照组,差异有统计学意义(χ2= 37.818,P<0.05)。
2.2 单因素分析 脂代谢异常组中年龄≥ 30岁、多胎、多囊卵巢综合征、妊娠期高血压疾病、血糖控制不良的孕妇占比及空腹胰岛素、血清TSH、转铁蛋白、TC、TG水平均显著高于脂代谢正常组;脂代谢异常组孕妇血清HDL水平显著低于脂代谢正常组,差异均有统计学意义(均P<0.05),见表 1。
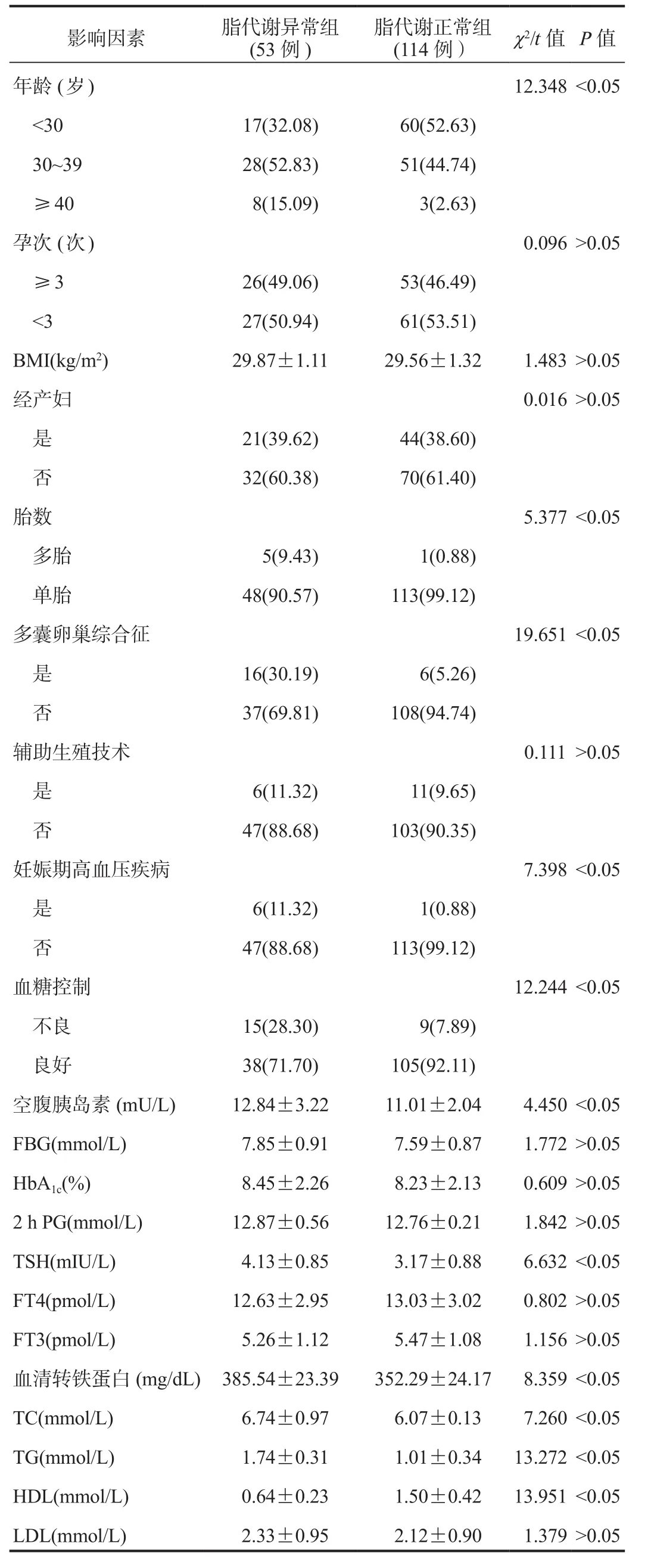
表1 影响妊娠期糖尿病孕妇并发脂代谢异常的单因素分析
2.3 多因素Logistic回归分析 以妊娠期糖尿病孕妇并发脂代谢异常为因变量,将单因素分析中差异有统计学意义的因素作为自变量,纳入多因素Logistic回归模型,结果显示,年龄≥ 30岁、合并多囊卵巢综合征、合并妊娠期高血压疾病、血糖控制不良、空腹胰岛素水平高、TSH水平高、血清转铁蛋白水平高均是影响妊娠期糖尿病孕妇并发脂代谢异常的独立危险因素,差异均有统计学意义(OR= 1.369、1.307、1.322、1.279、1.314、1.326、1.338,均P<0.05),见表 2。

表2 影响妊娠期糖尿病孕妇并发脂代谢异常的多因素Logistic回归分析
3 讨论
妊娠期糖尿病的发病机制有胰岛素抵抗与胰岛素分泌不足,其中胰岛素抵抗起着主导作用。由于妊娠期复杂的代谢变化,加之高血糖与胰岛素相对或绝对不足,代谢紊乱会进一步发展到脂肪分解加速,血清酮体急剧升高,进而发展为代谢性酸中毒。胰岛素抵抗使孕妇胰岛素水平代偿性升高,胰岛素通过抑制脂肪酶的活性加速对脂肪酸和脂肪的合成作用,并抑制游离脂肪酸的释放,故脂代谢异常是胰岛素抵抗的重要表现形式,且脂代谢异常可影响胎儿的生长发育,导致先兆子痫、巨大儿、胎膜早破等母体和围产儿不良妊娠结局[4]。本研究结果发现,妊娠期糖尿病孕妇脂代谢异常的发生率显著高于糖耐量正常的孕妇,说明妊娠期糖尿病孕妇更容易并发脂代谢异常,与金鑫等[5]研究结果基本相符。
多因素Logistic回归分析结果显示,年龄≥ 30岁、多囊卵巢综合征、妊娠期高血压疾病、血糖控制不良、空腹胰岛素水平高、TSH水平高、血清转铁蛋白水平高均是影响妊娠期糖尿病孕妇并发脂代谢异常的独立危险因素。分析其原因可能为,随着年龄的增大,孕妇机体机能也呈减退趋势,糖脂代谢调控能力下降,因而容易发生脂代谢紊乱。因此对于年龄比较大的孕妇,应加强对脂代谢指标的监测,积极控制血糖水平,从而减少并发脂代谢异常情况的发生。多囊卵巢综合征孕妇存在高雄激素的水平,容易导致胰岛素的抵抗,进而产生脂代谢异常。对于具有多囊卵巢综合征的孕妇,应尽快调整激素水平的平衡,避免产生胰岛素抵抗,从而避免脂代谢异常的发生[6]。脂代谢异常将会导致机体血液黏稠度大幅提高,血液流动速度随之变缓,继而使得重要脏器血供不足,血压调节机制无法正常运转,继而引发妊娠期高血压。故对于合并妊娠期高血压孕妇应有效控制血压水平,给予必要的休息和充足的营养,间断吸氧,从而控制对脂代谢的影响[7]。血糖控制不良的孕妇可导致血糖长期处于较高水平,从而影响内分泌水平,增加脂代谢紊乱的发生风险。对于血糖控制不良的孕妇,可通过加强饮食的控制,调整降糖药物的治疗方案,进而降低血糖水平,减少脂代谢异常的发生[8]。空腹胰岛素水平高反映存在胰岛素抵抗,胰岛素除了降糖以外,还可以促进脂肪、蛋白质的合成,因此当空腹胰岛素水平增高,胰岛素受糖代谢影响,会增加孕妇体质量,造成肥胖,从而导致脂代谢异常的发生。对于空腹胰岛素水平高,可通过调整孕妇生活习惯、口服降糖药物来改善胰岛素抵抗,控制对脂代谢的影响[9]。TSH可与肝细胞膜表面TSH受体结合,降低脂蛋白酯酶受体活性,减少低密度脂蛋白胆固醇(LDL-C)降解,抑制TC清除,上调3- 羟基 -3- 甲基戊二酰辅酶A还原酶表达,促进胆固醇合成,导致血清脂质水平上调,增加脂代谢紊乱的发生风险。对于TSH水平高的孕妇,可通过使用相关药物进行控制,从而调节孕妇血脂水平,减少脂代谢异常[10]。转铁蛋白水平的升高导致孕妇体内不同组织产生活性氧而损伤细胞,使游离脂肪酸增多,引起血脂代谢异常。对于转铁蛋白水平的孕妇可从饮食、生活行为上及针对药物治疗进行调节,进而减少脂代谢异常的发生。
综上,与糖耐量正常的孕妇相比,妊娠期糖尿病孕妇有较高的脂代谢异常风险,且年龄≥ 30岁、多囊卵巢综合征、妊娠期高血压疾病、血糖控制不良、空腹胰岛素水平高、TSH水平高、血清转铁蛋白水平高均是影响妊娠期糖尿病孕妇并发脂代谢异常的独立危险因素,临床可据此实施针对性治疗与干预措施,以预防脂代谢异常的发生。但本研究主要针对产前肥胖的孕妇展开研究,后期可扩大纳入范围进行多中心研究,以进一步提高研究结果的可靠性。
