未足月胎膜早破孕妇阴道菌群失调状况及不同抗感染治疗时机的效果对比
2022-05-12陈裕坤
陈裕坤
(高州市妇幼保健院妇产科,广东 茂名 525200)
未足月胎膜早破(preterm premature rupture of membranes,PPROM)是一种发病率较高的产科疾病,其主要是指胎膜在妊娠达到或未满37周的情况下发生破裂,发生后孕妇会出现突然阴道排液症状,且容易引发一系列不良事件,如孕妇、胎儿感染及早产等,严重时可威胁孕妇和胎儿的生命安全[1]。有调查研究显示,PPROM的发生与生殖道感染存在密切联系,而阴道菌群失调又是引发生殖道感染的主要因素[2]。对于PPROM孕妇,目前临床上推荐使用抗菌药物进行预防性治疗,能够使宫内感染等相关感染性疾病发生风险大幅降低,从而保障母婴安全[3]。但是何时进行抗感染治疗,目前尚未达成一致意见,有学者指出应在胎膜早破后12 h内给予患者抗生素治疗,认为早期予以抗感染治疗能够使宫内感染、产后出血等并发症发生率降低[4];但也有研究指出,胎膜早破后12 h给予患者抗生素治疗亦能够取得与早期治疗相似的效果[5]。基于此,本研究分析了PPROM孕妇阴道菌群微生态情况,并分别对破膜后6 h与18 h的抗感染治疗效果进行比较,旨在探讨抗感染治疗时机对孕妇妊娠结局的影响,为改善母婴结局提供参考,现报道如下。
1 资料与方法
1.1 一般资料 回顾性分析2018年1月至2021年3月高州市妇幼保健院收治的94例PPROM孕妇的临床资料,并将其作为PPROM组;另选取同期收治的94例正常妊娠晚期孕妇的临床资料作为健康对照组。其中健康对照组孕妇年龄20~39岁,平均(27.87±2.59)岁;孕周30~36周,平均(34.08±1.43)周;初产妇62例,经产妇32例。PPROM组孕妇年龄20~39岁,平均(27.96±2.65)岁;孕周30~36周,平均(34.10±1.39)周;初产妇64例,经产妇30例。两组孕妇一般资料比较,差异无统计学意义(P>0.05),可进行组间对比。纳入标准:PPROM组孕妇均符合《胎膜早破的诊断与处理指南(2015)》[6]中的相关诊断标准者;均为单胎妊娠者;均接受规律产前检查者;临床资料完整者等。排除标准:近1个月内有抗感染治疗史者;24 h内有性交史者;合并妊娠期糖尿病、高血压等其他妊娠期疾病者;近期有阴道出血者;对本研究所用药物存在过敏史者。本研究已经院内医学伦理委员会审核批准。
1.2 研究方法
1.2.1 标本采集与检测 常规清洁孕妇外阴,随后用一次性无菌窥阴器充分暴露阴道与宫颈,并于孕妇阴道侧壁上1/3处使用无菌刮板刮取阴道分泌物,送检。使用光镜对其清洁度及是否存在滴虫、假丝酵母菌等病原菌进行检查,若Nugent标准计分[7]达到或超过7分则为细菌性阴道病(bacterial vaginosis,BV);若盐水玻片法[8]显微镜下发现假丝酵母菌菌丝及芽孢则为外阴阴道假丝酵母菌病(vulvovaginal candidiasis,VVC)。
1.2.2 阴道微生态检测与判断标准 采用革兰染色法对涂片进行染色处理,之后使用显微镜观察阴道微生态。①菌群密集度:于100倍油镜下观察,按每个视野的平均细菌数分为Ⅰ ~ Ⅳ级,其中Ⅰ级为1~9个,Ⅱ级为10~99个,Ⅲ级>100个,Ⅳ级为细菌聚集成团或密集覆盖于黏膜上皮细胞。②菌群多样性:根据镜下可辨别的细菌菌群数分为Ⅰ ~ Ⅳ级,其中Ⅰ级为1~3种,Ⅱ级为4~6种,Ⅲ级为7~10种,Ⅳ级为>10种。③优势菌:镜下所见微生物占比最高的菌种。④阴道微生态功能:分泌物中过氧化氢(H2O2)阳性(≥ 2 mol/L)即表示阴道微生态功能正常。⑤菌群抑制:缺乏优势菌,且菌群多样性为Ⅰ级;其中以菌群密集度、菌群多样性、优势菌、炎症反应等任一项异常,则判断为阴道微生态失调[9]。
1.2.3 治疗方法 将纳入的94例PPROM孕妇根据破膜后治疗时间的不同进一步分为早期组与晚期组,各47例。将破膜后6 h进行抗感染治疗的PPROM孕妇归为早期组,破膜后18 h进行抗感染治疗的PPROM孕妇归为晚期组,抗感染方法如下:所有患者均采用注射用乳糖酸红霉素(哈药集团制药总厂,国药准字H23021443,规格:0.25 g/支)联合注射用氨苄西林钠(哈药集团制药总厂,国药准字H23020927,规格:1.0 g/支)治疗,分别将0.05~0.1 g注射用乳糖酸红霉素与0.2 g注射用氨苄西林钠溶于250 mL 0.9%氯化钠溶液中静脉滴注,2次/d。两组均连续治疗7 d,抗感染治疗后行期待疗法。
1.3 观察指标 ①对比健康对照组与PPROM组孕妇阴道菌群微生态状况和感染情况。菌群微生态状况包括:菌群失调与菌群抑制,并统计产妇BV、VVC感染情况。②对比健康对照组与PPROM组孕妇的阴道优势菌情况。包括革兰阳性球菌、革兰阳性杆菌、乳酸杆菌、革兰阴性球菌、革兰阴性杆菌、真菌。③对比早期组和晚期组PPROM孕妇分娩前的白细胞计数,于分娩前采集两组孕妇空腹静脉血3 mL,采用全自动血细胞分析仪检测其白细胞计数,并统计白细胞计数不同范围[<10×109/L、(10~15)×109/L、>15×109/L]的产妇占比。④分析早期组和晚期组PPROM孕妇妊娠结局,包括宫内感染、新生儿窒息、新生儿感染。⑤分析不同治疗时间下新生儿体质量与住院时间。
1.4 统计学方法 使用SPSS 21.0统计软件处理数据,计数资料以[ 例(%)]表示,采用χ2检验;计量资料以(±s)表示,采用t检验。以P<0.05为差异有统计学意义。
2 结果
2.1 阴道菌群微生态状况和感染情况 PPROM组孕妇菌群失调、BV、VVC发生率均显著高于健康对照组,差异均有统计学意义(均P<0.05);两组孕妇菌群抑制发生率比较,差异无统计学意义(P>0.05),见表1。
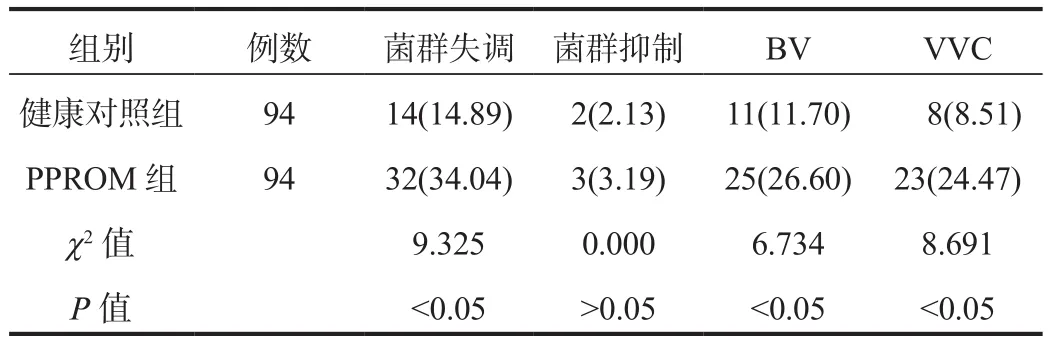
表1 两组孕妇阴道菌群微生态状况和感染情况比较[ 例(%)]
2.2 阴道优势菌 PPROM组阴道优势菌为革兰阳性球菌、革兰阳性杆菌、革兰阴性杆菌的产妇占比均显著高于健康对照组,乳酸杆菌的产妇占比显著低于健康对照组,差异均有统计学意义(均P<0.05),见表2。
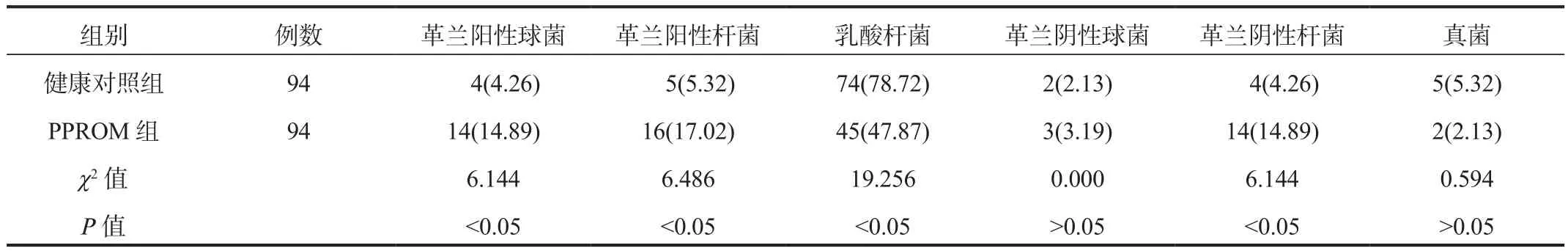
表2 两组孕妇阴道优势菌比较[ 例(%)]
2.3 不同治疗时间下PPROM孕妇白细胞计数水平 早期组分娩前白细胞计数水平<10×109/L的孕妇占比显著高于晚期组,白细胞计数水平>15×109/L的孕妇占比显著低于晚期组,差异均有统计学意义(均P<0.05),见表3。
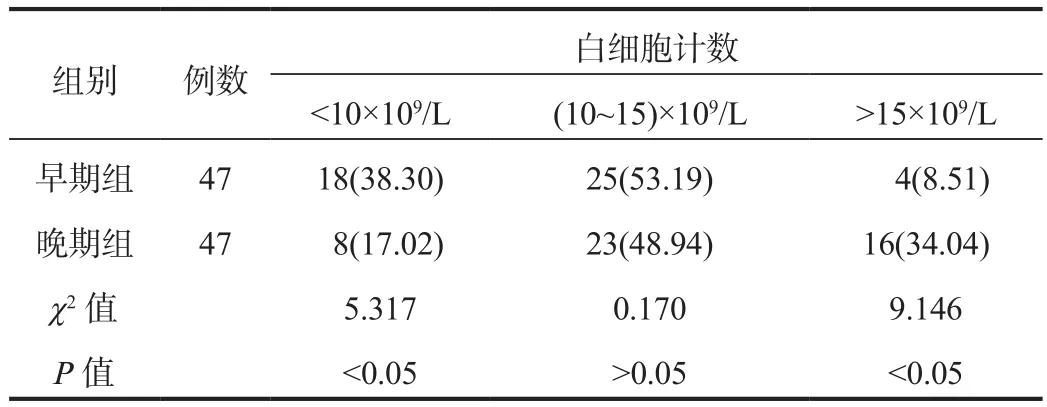
表3 不同治疗时间下PPROM孕妇白细胞计数水平比较[ 例(%)]
2.4 不同治疗时间下PPROM孕妇妊娠结局 早期组孕妇宫内感染与新生儿感染发生率均显著低于晚期组,差异均有统计学意义(均P<0.05),见表4。
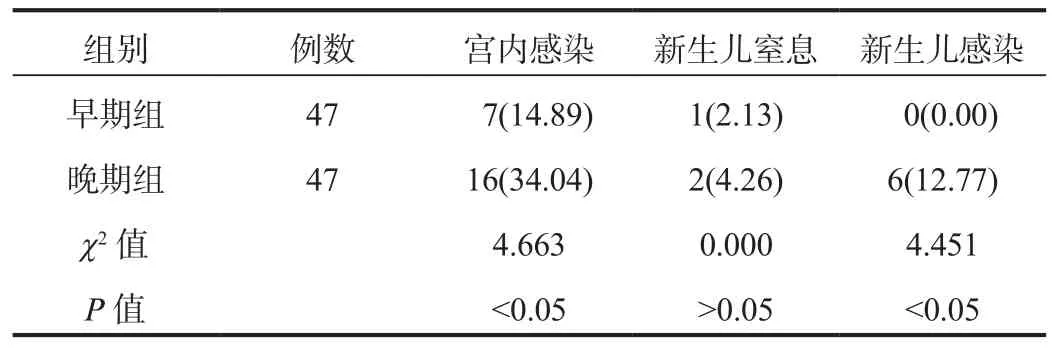
表4 不同治疗时间下PPROM孕妇妊娠结局比较[ 例(%)]
2.5 不同治疗时间下新生儿体质量与住院时间 早期组新生儿住院时间显著短于晚期组,差异有统计学意义(P<0.05);两组新生儿出生体质量比较,差异无统计学意义(P>0.05),见表 5。
表5 不同治疗时间下新生儿体质量与住院时间比较(±s)

表5 不同治疗时间下新生儿体质量与住院时间比较(±s)
组别 例数 出生体质量(g) 住院时间(d)早期组 4 7 1 7 8 6.2 1±4 3 6.2 8 1 0.9 8±2.5 3晚期组 4 7 1 7 8 9.0 3±4 3 8.1 4 1 4.0 6±2.7 4 t值 0.0 3 1 5.6 6 2 P值 >0.0 5 <0.0 5
3 讨论
PPROM属于产科常见病,生殖道感染、遗传等因素与该疾病的发生存在着密切联系。相关研究指出,PPROM产妇在胎膜破裂之前阴道菌群就出现了迁徙现象,其可通过胎膜侵入羊膜腔内,从而导致胎膜破裂[10-11]。健康女性的阴道是一个典型的微生态系统,其菌群处于一种动态平衡状态,以维持阴道内环境的稳定。而到妊娠晚期,由于孕妇体内雌激素水平上升和免疫抑制的作用,导致阴道内糖原含量增加,再加上阴道黏膜充血和分泌物的增多,使阴道黏膜屏障功能发生障碍,致使病原菌更易侵入孕妇体内,使得阴道优势菌(乳酸杆菌)的数量明显下降,破坏了阴道微生态的平衡,致使女性生殖道更易发生感染[12-13]。在本次研究中,PPROM组孕妇菌群失调、VVC、BV发生率均显著高于健康对照组,提示PPROM患者存在明显的阴道菌群微生态失衡症状。而本研究中,PPROM组阴道优势菌群中革兰阳性球菌、革兰阳性杆菌、革兰阴性杆菌的产妇占比均显著高于健康对照组,乳酸杆菌的产妇占比显著低于健康对照组,进一步说明了PPROM与阴道菌群失调的相关性,故而临床应重视女性孕期生殖道病原菌的检测,以及时发现和治疗生殖道感染,避免PPROM的发生。
对于PPROM孕妇来说,致病菌的繁殖所产生的酶扩散至子宫颈后还会对子宫颈液发挥分解作用,使得病原菌能够轻易地穿过子宫颈黏液屏障而进入子宫腔,从而引发宫内感染、新生儿感染等不良妊娠结局;此外孕妇生殖道感染所导致的病原菌释放的毒素与引起的炎症反应也会引起子宫收缩,增加早产和产褥感染的风险[14-15]。目前临床上针对PPROM患者,主要通过产前抗感染治疗对绒毛膜羊膜炎加以预防,从而使孕妇孕周延长,以降低新生儿并发症的发生风险。但是,研究表明,不同时机的抗感染治疗可能会影响临床治疗效果,最终影响妊娠结局[16-17]。在本研究中,通过对比破膜后6 h与破膜后18 h抗感染治疗的结果发现,早期组分娩前白细胞计数水平<10×109/L的孕妇占比显著高于晚期组,白细胞计数水平>15×109/L的孕妇占比及宫内感染、新生儿感染发生率均显著低于晚期组,说明早期抗感染治疗能够有效减轻孕妇机体炎性反应,改善孕妇妊娠结局,从而缩短孕妇的治疗时间,与雷蕾等[18]研究结果相似。感染会使胎膜韧性及抵抗力降低,从而引发胎膜破裂,并且感染还会增加前列腺素的释放,引发子宫收缩,增加宫腔内压力,从而进一步加速胎膜破裂[19]。通过抗感染治疗能够使相关感染性疾病发生风险降低,而早期对PPROM孕妇进行抗感染治疗,能够对感染进行有效抑制,避免其进一步扩散;同时还能够使破膜后分娩潜伏期延长,延长孕妇妊娠时间,促进胎儿肺成熟,进而减少不良妊娠结局的发生[20]。另外,本研究还显示,早期组新生儿住院时间显著短于晚期组,则提示对于PPROM孕妇早期进行抗感染治疗能够明显缩短新生儿住院时间,推测原因是尽早开展抗感染治疗能够抑制生殖道的持续感染,使新生儿相关并发症降低,从而减少不利因素对新生儿身体恢复的影响,缩短住院时间。
综上,PPROM孕妇存在明显的阴道菌群微生态失衡症状,于破膜后6 h给予孕妇早期抗感染治疗,能够使宫内感染等不良妊娠结局发生风险降低,并缩短新生儿住院时间,对母婴预后具有明显的改善作用,值得临床推广应用。
