以胎儿窘迫为剖宫产指征的胎心监护图形分析
2022-05-09陈莹汪俊红季淑英刘丹张阔
陈莹,汪俊红,季淑英,刘丹,张阔
(唐山市妇幼保健院,河北 唐山 063000)
胎儿窘迫以低氧血症和酸中毒为主要临床表现,若抢救不及时可能导致死胎、死产及新生儿神经系统损害后遗症,但胎儿窘迫的临床表现缺乏特异性,迄今尚无有效且准确的诊断方法,因此造成临床出现胎儿窘迫过度诊断的现象。《2015 电子胎心监护应用专家共识》[1]将产时胎心监护定义为Ⅲ级分类。本研究即采用胎心监护Ⅲ级分类法回顾性分析本院近7年来以胎儿窘迫为剖宫产手术指征的临床资料及胎心监护图形,旨在探讨胎儿窘迫诊断的符合率,同时分析Ⅱ类图形的新生儿结局和窒息率及基线微小变异新生儿的结局和窒息率,以减少胎儿窘迫的过度诊断,降低剖宫产率,现报道如下。
1 资料与方法
1.1 临床资料 回顾性分析2011 年1 月至2018 年12月本院以胎儿窘迫为剖宫产指征723例产妇的临床资料。所有患者年龄21~44 岁,平均(29.45±11.15)岁;孕龄33~41+6周,平均(37.27±1.86)周。本研究经本院医学伦理委员会审核批准。纳入标准:初次剖宫产,并以胎儿窘迫为指征;单胎,头位;临床病历资料完整;具备完整的胎心监护图(走纸速度3 cm/min)。排除标准:胎儿畸形;多胎妊娠;瘢痕子宫。
1.2 胎儿窘迫诊断符合率判断标准 ①新生儿窒息—新生儿出生后1 min Apgar评分:4~7分为轻度窒息,0~3 分为重度窒息。②胎儿窘迫相关因素:术前或术中发现脐带脱垂、脐带受压、脐带旁置、脐带真结、脐带过分扭转、脐带缠绕肢体过紧、胎盘早剥、前置血管受压或破裂、羊水3 度污染、羊水过少或无羊水。符合上述条件之一诊断为胎儿窘迫。
1.3 胎心监护图形分类 参照2015年中华医学会围产医学分会制定的《2015电子胎心监护应用专家共识》[1]将胎心监护图形分为3类,Ⅰ类:①胎心率(fe⁃tal heart rate,FHR)110~160 次/min;②基线中度变异;③无晚期减速或变异减速,可有早期减速;④存在或缺乏加速。Ⅱ类:介于Ⅰ类和Ⅲ类之间的所有监护图形。Ⅲ类:①胎心率基线变异消失伴复发性晚期减速、复发性变异减速、胎心过缓;②正弦波图形。
1.4 方法 采用胎心监护三类评价系统分析患者的胎心监护图形、胎儿窘迫符合率、新生儿窒息胎心监护图形特征及胎心监护Ⅱ类图形不同特征胎儿窘迫的诊断符合率。
1.5 统计学方法 采用SPSS 18.0 统计学软件进行数据分析,计数资料采用百分比(%)表示,多组率的整体比较行χ2检验,以P<0.05 为差异有统计意义。
2 结果
2.1 新生儿窒息胎心监护图形特征 723例中新生儿窒息共176 例,其中Ⅰ类图形0 例;Ⅱ类图形145例,胎心基线微小变异所致的新生儿窒息占比最高为31.3%(55/176);Ⅲ类图形31 例。其中新生儿轻度窒息146例,其中Ⅰ类图形0例;Ⅱ类图形129例;Ⅲ类图形17例。新生儿重度窒息30例,Ⅰ类图形0例,Ⅱ类图形16例,Ⅲ类图形14例,见表1。

表1 新生儿窒息胎心监护图形特征(n)Table 1 Graphical features of fetal heart monitoring in neonatal asphyxia(n)
2.2 胎儿窘迫诊断符合率 723例中新生儿窒息率为24.3%(176/723),胎儿窘迫相关因素占比为36.7%(265/723),胎儿窘迫总体符合率为61.0%(441/723)。其中Ⅰ类图形胎儿窘迫诊断符合率为5.0%(2/40);Ⅱ类图形胎儿窘迫诊断符合率为60.2%(352/585);Ⅲ类图形胎儿窘迫诊断符合率为88.8%(87/98);Ⅱ类图形和Ⅲ类图形胎儿窘迫诊断符合率高于Ⅰ类图形,差异有统计学意义(χ2=34.738,P=0.000;χ2=74.369,P=0.000),见表2
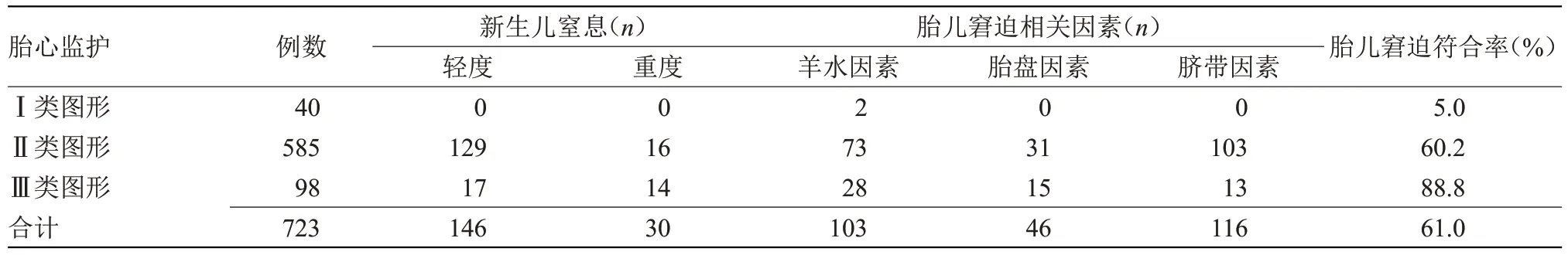
表2 胎儿窘迫诊断符合率Table 2 Diagnosis coincidence rate of fetal distress
2.3 胎心监护Ⅱ类图形不同特征胎儿窘迫诊断符合率 Ⅱ类图形共585 例,其中变异减速113 例,胎儿窘迫诊断符合率为63.7%(72/113);晚期减速77 例,胎儿窘迫诊断符合率为57.1%(44/77);延长减速20 例,胎儿窘迫诊断符合率为80.0%(16/20);胎心基线微小变异156 例,胎儿窘迫诊断符合率为69.9%(109/156);胎心基线显著变异23 例,胎儿窘迫诊断符合率为17.4%(4/23);胎儿心动过速99例,胎儿窘迫诊断符合率为27.3%(27/99);胎儿心动过缓27 例,胎儿窘迫诊断符合率为81.5%(20/27);2 种以上胎心异常70 例,胎儿窘迫诊断符合率为82.9%(58/70)。胎儿心动过速和胎心基线显著变异的胎儿窘迫诊断符合率均显著低于其他Ⅱ类图形(χ2=59.222、21.025,P=0.000、0.000),见表3。

表3 胎心监护Ⅱ类图形不同特征胎儿窘迫诊断符合率Table 3 Diagnostic coincidence rate of fetal distress with different characteristics of class II graphics in fetal heart monitoring
3 讨论
剖宫产是解决难产、产科合并症及并发症、产科急危重症的重要手段,最大程度地保障了孕产妇及新生儿的安全[2]。近20 年来,世界各地剖宫产率均呈大幅上涨趋势,我国剖宫产率最高,达到46.2%,是世界剖宫产率最高的国家之一[3-4]。剖宫产的严重并发症,如凶险性前置胎盘、瘢痕子宫、子宫破裂等也随之增加。研究[5]表明,剖宫产率≥25%时,孕产妇死亡率不但未下降,反而围产儿死亡有增高的危险。随着“二孩政策”的实施,大量瘢痕子宫孕妇再次妊娠,以瘢痕子宫为指征的剖宫产跃居首位,使剖宫产率难以控制。因此,安全降低首次剖宫产率已成为专家和学者的共识[6-7]。
胎儿窘迫一直是首次剖宫产中占比较大的因素之一,以低氧血症和酸中毒为主要临床表现,如抢救不及时,可能导致死胎、死产及新生儿神经系统损害后遗症。因此,临床上非常重视胎儿窘迫的早诊断和早处理。由于胎儿窘迫的临床表现缺乏特异性,迄今为止,尚无有效且准确的诊断方法,常造成临床对胎儿窘迫的过度诊断,导致大量不必要的剖宫产。胎心监护是诊断胎儿窘迫的主要指标,但胎心监护假阳性率较高,如何正确解读胎心监护图形,以减少胎儿窘迫的过度诊断,成为临床亟待解决的问题。2015 年胎心监护应用专家共识将产时胎心监护定义为3 级分类[1]:Ⅰ类为正常;Ⅱ类为可疑胎监,不需要立即处理,而要严密观察;Ⅲ类为异常胎监,需尽快娩出胎儿。
产程早期出现的早期减速曾一度被作为胎儿窘迫而行剖宫产结束分娩,在最新胎心监护指南中,将胎心中等变异伴或不伴早减定义为Ⅰ类图形,无需特殊处理,本研究中,40 例Ⅰ类图形即属于此类。Ⅱ类图形共计585 例,占比最高,是剖宫产的主要指标,其中胎心基线微小变异最多见,尽管普遍认为胎心变异减低是胎儿窘迫最可靠的征象,但单纯的变异减小可能是胎儿睡眠周期,也可能是某些药物的影响,如硫酸镁、镇静药、麻醉药等,因此需要结合其他指标综合评估,此时利用头皮刺激观察有无胎心加速,以此判断是否存在胎儿缺氧和酸中毒是可行的[8-9]。产程中最常见的减速是变异减速,2007 年,美国妇产科医师学会(American College of Obstetricians and Gynecology,ACOG)指南认为,如果变异减速不是重复出现或持续时间<30 s,就不能认定为胎儿窘迫,也没有必要进行产科干预。偶发的晚减伴中等变异,通常并不提示胎儿窘迫,只有胎心变异消失并伴有复发性晚减时才提示胎儿窘迫,需及时终止妊娠。胎心过速与多种因素有关,只有同时合并复发性减速、变异减低或缺乏时,才考虑胎儿窘迫。绒毛膜羊膜炎是胎心过速最常见的原因,只有胎心监护出现减速或Ⅲ类图形,或短时间内无法阴道分娩,且胎心过速不能通过对症治疗缓解时,才需要终止妊娠。本研究中,Ⅱ类图形的胎儿窘迫诊断符合率为60.2%,误诊率接近40%,充分说明临床医师亟需加强对胎心监护图形的正确解读,从而减少不必要的剖宫产。本研究发现,胎心基线微小变异所致的新生儿窒息占比为31.3%(55/176),高于其他图形特征,提示产科医师在发现胎心基线微小变异后,需排除胎儿睡眠及药物作用等的影响,积极进行宫内复苏,如果胎心持续得不到改善或转为Ⅲ类胎监,要及时终止妊娠。
综上所述,采用胎心监护Ⅲ级分类法有助于临床医生对胎心监护图形的正确解读,从而减少胎儿窘迫的过度诊断,减少不必要的剖宫产。
