血管性帕金森综合征与帕金森病认知功能的比较
2022-05-09石松鑫王大力李弘王星稳訾媛安雅臣张江
石松鑫,王大力,李弘,王星稳,訾媛,安雅臣,张江
血管性帕金森综合征(vascular parkinsonism,VaP)是继发性帕金森综合征的一种,其概念由Critchley[1]首先提出,病理学特征符合缺血性脑血管病的表现,病变多位于皮质下、基底节区、丘脑、内囊及中脑黑质等[2-3]。VaP的典型临床表现为“双下肢帕金森综合征”,有明显的步态障碍,但震颤症状较少见,同时可合并认知障碍等非运动症状[4-6]。帕金森病(Parkinson's disease,PD)是一种常见的神经系统变性疾病,其病理改变为黑质多巴胺能神经元凋亡,纹状体多巴胺受体减少,Lewy小体形成[7]。PD的典型表现为静止性震颤、肌强直、运动迟缓、姿势步态异常等,常见的非运动症状包括抑郁、便秘、睡眠障碍等,部分PD患者也可出现认知功能障碍[7]。本研究对VaP和PD患者的认知功能进行比较。
1 对象与方法
1.1 研究对象 回顾性纳入2018年1月-2020年12月于华北理工大学附属医院神经内科首次就诊的VaP患者和PD患者。VaP组入组标准:①年龄>18岁;②符合2017年《中国血管性帕金森综合征诊断与治疗专家共识》中VaP的诊断标准[6];③治疗前完成统一帕金森病评定量表第3部分(unified Parkinson's disease rating scale Ⅲ,UPDRS Ⅲ)、MMSE和MoCA等量表的评估;④资料齐全,且住院期间完成了头颅MRI检查。PD组入组标准:①年龄>18岁;②符合《中国帕金森病的诊断标准(2016版)》中PD的诊断标准[7];③治疗前完成了UPDRS Ⅲ、MMSE和MoCA等量表的评估;④资料齐全,且住院期间完成了头颅MRI检查。两组的排除标准为:①其他原因引起的帕金森综合征;②其他影响认知功能的疾病如脑外伤、脑炎、中毒、精神病史等;③头颅CT或MRI提示合并脑肿瘤或交通性脑积水;④认知功能量表评估前曾服用影响认知的药物或抗精神病药物;⑤参与其他临床研究;⑥临床资料不全,住院期间未完成UPDRS Ⅲ、MMSE和MoCA量表评估。
根据《中国血管性帕金森综合征诊断与治疗专家共识》,VaP包括以下两种类型:①卒中后急性发病,或在卒中后1年内逐渐出现卒中部位对侧肢体以少动到强直为主要表现的偏侧帕金森综合征;②隐匿性起病,早期出现双下肢步态异常、姿势不稳或痴呆症状,上肢症状轻,无典型搓丸样静止性震颤,头颅CT或MRI可见广泛的皮质下白质损害,应用多巴胺能药物治疗效果欠佳[6]。
1.2 临床资料收集和比较 根据住院病历记录收集患者的一般资料,包括性别、年龄、发病年龄、病程、受教育年限等;记录患者的脑血管病危险因素,包括高血压、糖尿病、冠心病、脂代谢异常、高同型半胱氨酸血症、吸烟、饮酒等指标;记录UPDRS Ⅲ、MMSE和MoCA等量表的评估结果;根据患者住院期间的头颅MRI检查判读其是否存在脑白质病变。
1.3 量表评定及标准 采用UPDRS Ⅲ评定患者的运动功能,PD患者在“关期”进行,UPDRS Ⅲ得分越高表示运动功能越差。MMSE和MoCA评定患者的认知功能,得分越低,表明认知功能越差,以MoCA<26分为认知功能障碍。
1.4 资料分析 比较VaP组和PD组上述一般资料、血管危险因素和量表评分的差异;另外,比较VaP合并认知障碍(VaP with cognition impairment,VPCI)亚组与PD合并认知障碍(PD with cognition impairment,PDCI)亚组间上述指标的差异。
1.5 统计学方法 使用SPSS 22.0软件对数据进行分析。对计量资料进行正态性检验,符合正态分布者采用表示,组间比较采用t检验;不符合正态分布者采用M(P25~P75)描述,组间比较采用Mann-WhitneyU检验;计数资料以频数和率(%)表示,组间比较采用χ2检验。以P<0.05为差异有统计学意义。
2 结果
2.1 VaP组与PD组临床资料比较 研究共入组VaP患者19例,年龄47~75岁,发病年龄43~72岁,男性11例(57.9%),女性8例(42.1%),存在认知障碍者15例(78.9%),无认知障碍者4例(21.1%);PD组22例,年龄49~75岁,发病年龄44~72岁,男性8例(36.4%),女性14例(63.6%),存在认知障碍者10例(45.5%),无认知障碍12例(54.5%)。
VaP组高血压、糖尿病、脑白质病变及认知障碍的患者比例高于PD组,高同型半胱氨酸血症的患者比例低于PD组,MMSE、MoCA和UPDRS Ⅲ评分低于PD组,以上差异均有统计学意义,其余指标差异无统计学意义(表1)。
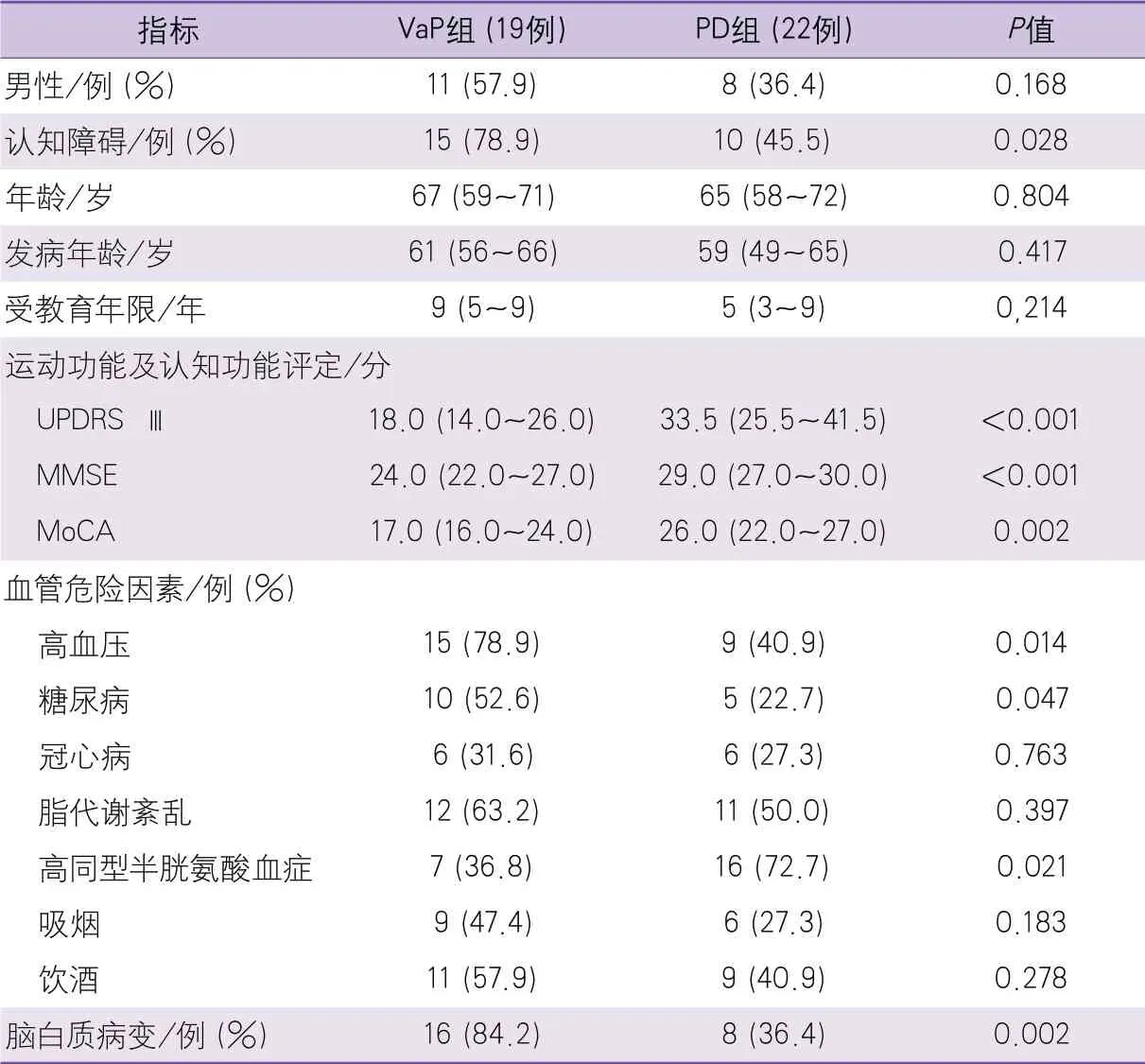
表1 VaP组与PD组临床资料比较结果
2.2 VPCI与PDCI患者临床资料比较 本研究中15例VPCI患者和10例PDCI患者的比较显示,VPCI患者的MMSE、MoCA和UPDRS Ⅲ评分均低于PDCI患者,差异有统计学意义;2组的年龄、性别分布、发病年龄、受教育年限,以及高血压、糖尿病、冠心病、脂代谢紊乱、高同型半胱氨酸血症、吸烟、饮酒、脑白质病变等指标差异无统计学意义(表2)。
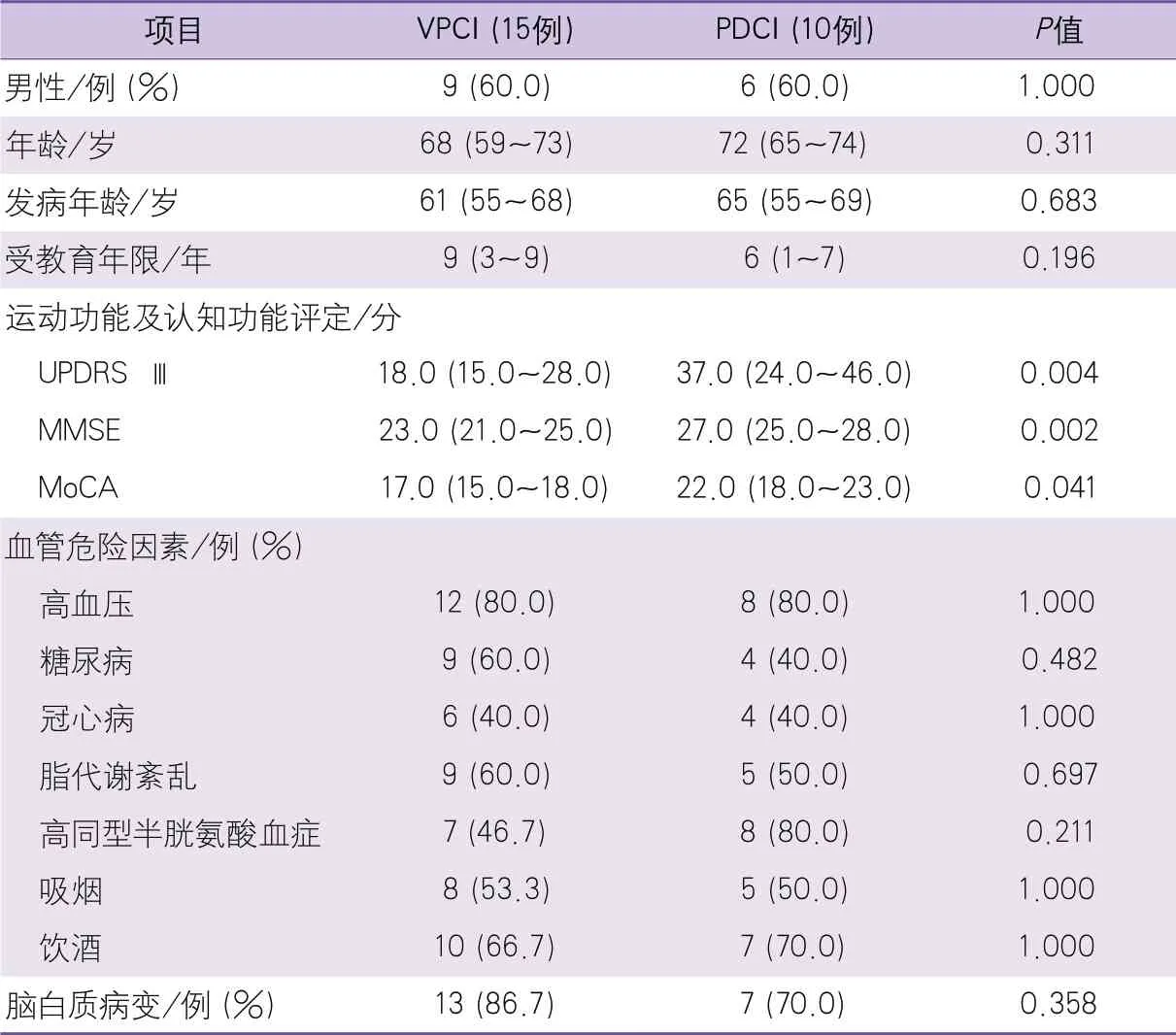
表2 VPCI亚组与PDCI亚组临床资料比较结果
3 讨论
VaP占帕金森综合征的2%~29%[8-10],根据病因和症状可分为3个亚型:急性卒中、脑小血管病以及混合其他帕金森综合征的叠加综合征。从发病机制上分析,VaP的认知功能障碍可能归因为其原发疾病,如卒中后认知功能障碍、脑小血管病以及混合亚型中的合并额颞叶痴呆、路易体痴呆等[3]。
由于VaP与PD在临床症状上存在一定的重叠,因而临床中能够正确识别的VaP数量较少,本研究纳入了临床确诊的VaP患者及同期就诊的PD患者,通过MMSE、MoCA量表对患者的认知功能进行评测和比较。结果显示,VaP患者中认知功能障碍的发生率为78.9%,与Stenc等[11]的研究结果相近。分析VaP患者中认知功能障碍比例较高的原因可能为VaP是以血管病变为基础的疾病,前期脑组织的缺血缺氧损伤均可能造成认知功能的下降,而且,既往研究也提示VaP与脑小血管病及脑白质病变存在密切联系[12-13],而认知功能障碍是脑小血管病的突出症状之一[14]。目前认为多数PD患者的认知功能在疾病中晚期受损更明显[15]。本研究结果显示,与PD患者相比,VaP患者发生认知功能障碍的可能性更大,整体认知功能更差。进一步对已经出现认知功能障碍的VaP和PD患者进行比较,发现合并认知障碍的VaP患者,其认知功能受损更加严重,但与合并认知障碍的PD患者相比,其合并高血压、糖尿病、脑白质病变等血管病危险因素的比例却没有显著差异。
VaP在帕金森综合征中发病率偏低,临床中部分VaP与PD很难通过临床表现鉴别,还有部分VaP患者由于症状不典型而被忽略,因此本研究纳入的VaP患者例数较少,影响了统计分析的效力,可能对结果造成一定的偏倚。另外,本研究没有根据VaP亚型进一步分组,分析不同亚型VaP患者的临床特征差异,也没有进一步分析认知功能中各认知域之间的差异。而且认知功能障碍的评定中,由于MoCA量表难度较高、受到教育程度影响较大,部分项目并不适合我国居民评测,将其评分<26分作为认知功能障碍的界限存在一定的局限性。后续将进一步收集VaP和PD病例,进行更长时期的随访,对疾病的特点和长期转归进行更深入的探索。
【点睛】对VaP和PD患者认知功能和运动功能症状进行区分在临床上非常重要,本文总结了两者的区别,显示VaP患者的认知功能下降发生率和严重程度均较PD患者严重,提示临床应更重视对此类患者的认知干预。
