子宫前壁血管缝扎术在前置胎盘患者剖宫产术中的应用
2022-05-03赵桂玉张丽萍徐金霞魏云波戚婷婷
赵桂玉,张丽萍,徐金霞,魏云波,戚婷婷
(淮安市妇幼保健院产科,江苏 淮安 223002)
前置胎盘是胎盘附着部位异常所引起,主要表现为无痛性阴道流血,是妊娠晚期的严重并发症之一,也是导致产后出血的重要原因,严重危及母婴生命安全。“8”字缝合是剖宫产术中针对胎盘剥离面出血比较常用的止血缝合方法,可对明确的出血点进行有效止血,但是止血面积较小,通常需多点缝合,操作时间长,同时出血迅猛时视野多不清晰,降低止血的准确性[1]。子宫前壁血管缝扎术作为一种子宫压迫止血方式,主要通过缝扎子宫前壁下段全层,闭合胎盘剥离面开放的血管,操作简单,从而达到快速有效止血的效果[2]。基于此,本研究旨在探讨子宫前壁血管缝扎术在前置胎盘患者的剖宫产术中应用效果,以及对患者血红蛋白(Hb)、血小板计数(PLT)、红细胞压积(HCT)、白细胞计数(WBC)、凝血酶原时间(PT)、活化部分凝血酶原时间(APTT)、纤维蛋白原(FIB)水平的影响,现报道如下。
1 资料与方法
1.1 一般资料 将2016年1月至2018年12月淮安市妇幼保健院收治的择期行剖宫产手术的150例前置胎盘患者,按照随机数字表法分为两组,各75例。对照组患者年龄23~38岁,平均(30.37±4.62)岁;孕次1~6次,平均(2.58±1.08)次;产次1~3次,平均(1.45±0.43)次;身高150~169 cm,平均(161.09±4.38) cm;体质量64~122 kg,平均(70.67±10.34) kg;分娩孕周 31~40 周,平均(36.74±1.95)周。试验组患者年龄20~38岁,平均(29.63±5.62)岁;孕次1~7次,平均(2.53±1.08)次;产次1~3次,平均(1.44±0.43)次;身高150~173 cm,平均(160.59±4.87) cm;体质量49~101 kg,平均(69.04±9.59) kg;分娩孕周 31~40 周,平均(36.66±1.87)周。两组患者一般资料比较,差异无统计学意义(P>0.05),具有可比性。诊断标准:参照《前置胎盘的临床诊断与处理指南》[3]中的相关诊断标准。纳入标准:符合上述诊断标准者;符合剖宫产指征者;首次进行剖宫产术者等。排除标准:多胎妊娠者;凝血功能障碍所致的异常出血者;凶险性前置胎盘者等。研究已通过淮安市妇幼保健院医学伦理委员会批准,且患者及家属均签署知情同意书。
1.2 手术方法 术前两组患者均进行常规备血,开通两路静脉通路,行颈静脉置管,常规手术切口逐层进腹,分离下推膀胱,暴露子宫下段,避开胎盘组织,进入宫腔娩出胎儿,快速钳夹子宫切缘,术中止血:胎儿娩出后,再次检查胎盘情况,立即给予20 U缩宫素注射液(马鞍山丰原制药有限公司,国药准字H34020474,规格:1 mL∶10 U)子宫体注射,随后将缩宫素20 U加入500 mL氯化钠溶液混匀后进行静脉滴注;卡前列素氨丁三醇注射液 250 μg(Pharmacia and Upjohn Company LLC,注册证号HJ20170146,规格:1 mL∶250 μg)宫体注射,等待胎盘娩出,若出现明显子宫出血,立即人工剥离胎盘组织。对照组患者采用胎盘剥离面局部“8”字缝合止血,在出血点的上方进针穿透2/3肌层至对侧出针,然后在出血点的下方平行于第一针的方向再次进针穿透2/3肌层出针后,打结,线圈形成1个“8”字。如胎盘剥离面仍有明显出血,采用下一步辅助止血措施,包括子宫动脉上行支结扎术、子宫捆绑、子宫腔球囊填塞或者子宫动脉栓塞,如宫腔无明显活动性出血,使用1‐0号可吸收线连续缝合子宫切口。试验组患者采用子宫前壁血管缝扎术治疗,通过剖宫产下段横行切口两侧顶端全层缝扎子宫下段前壁达到快速止血的目的,1‐0可吸收线在子宫切口顶端外下方约2 cm(注意避开宫颈内口以及静脉丛)进针穿透子宫全层,在子宫切口顶端外上方2~3 cm出针收紧打结,保留线结尾线长度1~1.5 cm,行较大范围的血管缝扎,快速结扎子宫前壁血管,减少胎盘剥离面的出血,从而快速止血,观察宫腔无明显活动性出血后常规缝合子宫切口。一旦子宫被缝合,在关闭腹腔之前,要检查患者阴道是否有活动性出血的迹象,术中一旦发生快速、大量的出血,或者出血量超过1 000 mL时,需立即启动大出血抢救流程,补液、配输血,维持有效血容量;其他紧急处理:持续心电监测,患者臀部放置积血垫计算阴道出血量,再次予卡前列素氨丁三醇注射液促进子宫收缩,宫腔水囊压迫止血治疗,必要时予二次进腹行手术治疗,如果术后持续多量出血,建议双侧子宫动脉栓塞,如出血仍无法控制,行次全子宫切除术。两组患者均随访至出院。
1.3 观察指标 ①临床指标,包括术中出血量(容积法+称重法)、产后24 h出血量(称重法)、手术时间、抗生素使用天数。②血常规指标,采集术前、术后第2天两组患者静脉血3 mL,采用全自动血细胞分析仪检测Hb、PLT、HCT、WBC水平。③凝血功能指标,血液采集方法同②,抗凝处理,以3 000 r/min的转速离心10 min后取血浆,采用全自动凝血分析仪检测血浆PT、APTT、FIB水平。④并发症,统计两组患者切口感染、产褥疾病、产后出血的发生情况。
1.4 统计学方法 采用SPSS 22.0统计软件分析数据,并发症发生情况作为计数资料,以[例(%)]表示,采用χ2检验;临床指标、血常规指标、凝血功能指标作为计量资料,以(±s)表示,采用t检验。以P<0.05为差异有统计学意义。
2 结果
2.1 临床指标 试验组患者的术中出血量、产后24 h出血量均显著少于对照组,手术时间显著短于对照组,差异均有统计学意义(均P<0.05),而两组患者抗生素使用天数比较,差异无统计学意义(P>0.05),见表1。
表1 两组患者临床指标比较(±s)
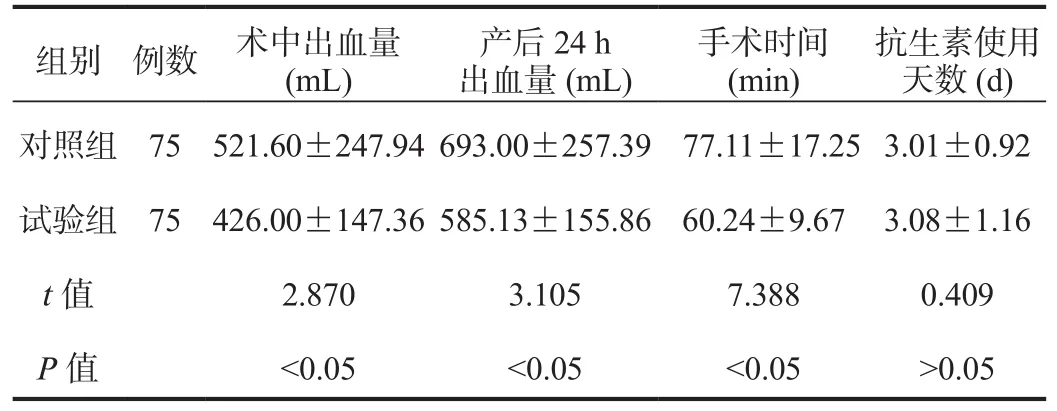
表1 两组患者临床指标比较(±s)
组别 例数 术中出血量(mL)产后24 h出血量(mL)手术时间(min)抗生素使用天数(d)对照组 75 521.60±247.94 693.00±257.39 77.11±17.25 3.01±0.92试验组 75 426.00±147.36 585.13±155.86 60.24±9.67 3.08±1.16 t值 2.870 3.105 7.388 0.409 P值 <0.05 <0.05 <0.05 >0.05
2.2 血常规指标 与术前比,术后第2天两组患者HCT水平显著降低,WBC水平显著升高,差异均有统计学意义(均P<0.05);而术后第2天两组患者Hb、PLT、HCT、WBC水平比较,差异均无统计学意义(均P>0.05),见表2。
表2 两组患者血常规指标比较(±s)

表2 两组患者血常规指标比较(±s)
注:与术前比,*P<0.05。Hb:血红蛋白;PLT:血小板计数;HCT:红细胞压积;WBC:白细胞计数。
组别 例数 Hb(g/L) PLT(×109/L) HCT(%) WBC(×109/L)术前 术后第2天 术前 术后第2天 术前 术后第2天 术前 术后第2天对照组 75 106.88±12.10 102.79±13.35 180.01±45.13 168.32±40.48 34.78±2.98 32.30±3.09* 7.85±1.63 13.81±1.64*试验组 75 105.67±12.08 104.72±12.49 179.64±59.47 173.45±58.35 34.53±2.77 32.24±3.88* 8.41±1.88 13.53±2.34*t值 0.613 0.914 0.043 0.626 0.532 0.105 1.949 0.849 P值 >0.05 >0.05 >0.05 >0.05 >0.05 >0.05 >0.05 >0.05
2.3 凝血功能 与术前比,术后第2天试验组患者FIB水平显著降低,差异有统计学意义(P<0.05),两组患者PT、APTT缩短,对照组患者FIB水平降低,差异均无统计学意义(均P>0.05),术后第2天组间PT、APTT、FIB水平比较,差异均无统计学意义(均P>0.05),见表3。
表3 两组患者凝血功能指标比较(±s)

表3 两组患者凝血功能指标比较(±s)
注:与术前比,*P<0.05。PT:凝血酶原时间;APTT:活化部分凝血活酶时间;FIB:纤维蛋白原。
组别 例数 PT(s) APTT(s) FIB(g/L)术前 术后第2天 术前 术后第2天 术前 术后第2天对照组 75 11.87±0.73 11.72±0.72 28.56±2.58 28.31±2.54 4.02±0.63 3.84±0.64试验组 75 11.83±0.77 11.70±0.73 28.34±2.71 28.29±2.90 4.17±0.55 3.96±0.70*t值 0.326 0.169 0.509 0.045 1.553 1.096 P值 >0.05 >0.05 >0.05 >0.05 >0.05 >0.05
2.4 并发症 两组患者并发症总发生率比较,差异无统计学意义(P>0.05),见表4。
3 讨论
前置胎盘是多种因素相互作用所致的一种妊娠晚期严重的并发症之一,孕妇年龄、孕产史、流产史、剖宫产史等均有可能导致前置胎盘,当胎盘剥离后,由于子宫收缩能力较弱,且胎盘附着血管易破裂等原因,极易造成大出血,若得不到及时有效的处理,产妇可能出现失血性休克等严重并发症,甚至死亡。因此,采用快速有效的手术缝合止血方法是产科医师的首要选择。目前临床上多采用胎盘剥离面出血的“8”字缝合,虽然操作方法快速简单,对局部组织影响小,易掌握,但对于充血部位易被割断,导致缝合失败,且对于伴有胎盘植入或者胎盘穿透的患者止血效果差[4‐5]。
子宫前壁血管缝扎术作为一种良好的止血辅助手段,具有操作简单、有效、安全等特点,其可快速缝扎子宫下段前壁全层,且由于缝扎的着力方向与子宫血管的走形方向垂直,缝合在子宫下段产生压迫力,收缩子宫肌纤维,最大限度地压迫子宫下段的动脉和静脉,减少胎盘剥离面的出血,从而减少产后出血量,缩短手术时间,促进产后恢复[6‐7]。本研究中,试验组患者的术中出血量、产后24 h出血量均显著少于对照组,手术时间显著短于对照组,但两组患者抗生素使用天数比较,差异无统计学意义,提示子宫前壁血管缝扎术在前置胎盘剖宫产术中,可有效减少出血量,缩短手术时间,促进机体恢复。在应用子宫前壁血管缝扎术中应注意以下几点:第一,在子宫切口下外侧进针时需要避开宫颈内口,必要时可采用左手食指指引下进出针,防止缝合子宫内口松弛;第二,进出针时均在子宫体,且需避开阔韧带静脉丛或者子宫局部血管丰富区,防止出血或形成局部血肿;第三,线结的线尾保留长度>1 cm,防止因线结张力大而滑脱,导致缝扎失败。
产后出血会激活机体代偿性凝血机制,内源性凝血途径和外源性凝血途径可通过凝血因子的级联放大作用发挥止血作用,但在持续大量出血时会造成凝血因子过量消耗从而引起凝血功能障碍[8‐9];各种贫血、大量失血、白血病、产后、化疗等情况,均会使Hb、HCT水平降低;经活血因子或外伤等因素的刺激,PLT便会激活凝血功能,使其处于亢进状态,从而更好地抑制出血;WBC升高多见于急性感染、尿毒症、严重烧伤、急性出血、组织损伤、大手术后、白血病等[10‐11]。本研究中,与术前比,术后第2天两组患者HCT、FIB水平均显著降低,WBC水平显著升高,而两组患者血清Hb、PLT、HCT、WBC、PT、APTT、FIB水平及并发症总发生率比较,差异均无统计学意义,提示“8”字缝合术和子宫前壁血管缝扎术应用于前置胎盘剖宫产术中,对患者的凝血功能与血常规指标的影响均较小,利于患者产后恢复。分析其原因可能为,子宫前壁血管缝扎在前置胎盘剖宫产术中可以较大范围地缝扎子宫下段前壁的血管,减少子宫前壁血管的血供来源,减少子宫下段胎盘剥离面的出血,且造成局部子宫肌层缺血,反射性引起子宫收缩,达到止血的目的;同时,其操作简单,缝合的针数少,不会影响子宫整体的血液供应,减少子宫缺血坏死情况的发生风险,安全性良好[12‐13]。
综上,在前置胎盘剖宫产术中采用子宫前壁血管缝扎术可有效地减少术中、后出血量,缩短手术时间,对患者凝血功能与血常规指标的影响小,且安全性良好,值得临床进一步推广应用。
