影响子宫肌瘤剥除术后复发的相关危险因素研究
2022-05-03邵小丽李慧芬
邵小丽,李慧芬
(南通市第六人民医院妇产科,江苏 南通 226001)
子宫肌瘤是临床中较为常见的妇科生殖系统良性肿瘤,主要是由于子宫平滑肌增生引起的子宫不规则增大,根据肌瘤部位不同,分为宫体肌瘤和宫颈肌瘤。目前子宫肌瘤的治疗手段包括药物控制和手术治疗,以手术治疗为主,采用手术方法治疗具有操作方便、见效快等优势,且可保留女性生理功能,保持盆底结构的完整,同时不会对下丘脑 - 垂体 - 卵巢的正常功能造成影响[1]。但因子宫肌瘤自身的生长特性,术后会有一定数量肌瘤残留和复发,甚至需要再次进行手术治疗[2]。因而预防术后肌瘤复发已成为妇产科医师工作中的重点、难点。而当前研究中,关于子宫肌瘤剥除术后肌瘤复发的相关影响因素报道不一,故设立本研究,现将研究结果报道如下。
1 资料与方法
1.1 一般资料 回顾性分析2018年6月至2021年6月南通市第六人民医院收治的210例行子宫肌瘤剥除术患者的临床资料。按照术后6个月是否复发并将其分为复发组(53例)和未复发组(157例),复发标准为术后6个月经盆腔超声或手术证实,出现新发子宫肌瘤,肿瘤直径>1 cm[3]。纳入标准:患者均符合《子宫肌瘤的诊治中国专家共识》[4]中的相关诊断标准,且经病理检查确诊为子宫肌瘤者;均行子宫肌瘤剥除术治疗者;术后定期随访复诊,资料完整者等。排除标准:既往有子宫肌瘤剥除病史者;合并严重血液系统疾病者;合并妇科恶性肿瘤病史者等。本研究经南通市第六人民医院医学伦理委员会审核批准。
1.2 手术方法 所有患者均行腹式子宫肌瘤剥除术或腹腔镜子宫肌瘤剥除术,腹式子宫肌瘤剥除术:患者取仰卧位,实施全身麻醉,常规切开后,明确肌瘤位置,切开突出部位,将肌瘤剔除后,关闭腹腔,缝合切口[5]。腹腔镜子宫肌瘤剥除术:患者取仰卧位,实施气管插管全身麻醉,于脐孔中央作一纵向切口,建立二氧化碳人工气腹,成功穿刺后置入套管,置入腹腔镜进行观察,明确左、右下腹麦氏点,然后进行穿刺,将操作器械合理放置后,充分暴露子宫肌瘤。若子宫肌瘤处于浆膜下,则使用单极沿肌瘤蒂部完整切除,再对其创面进行电凝止血。子宫肌瘤无蒂且处于肌壁间,则需实施电凝,将肌壁表面包膜切开后,直至内核部位,对肌瘤部分采用齿抓钳进行牵引,分离时沿包膜处理,对创面部位进行电凝止血。若肌瘤体积相对较小,则经右下腹切口处取出肌瘤;若肌瘤体积相对较大,则采用粉碎器将其旋切后再取出。待完成手术操作后,对腹腔反复冲洗,冲洗液为0.9%氯化钠溶液,确认创面无渗血后,缝合腹壁切口。所有患者术后均定期随访6个月。
1.3 观察指标 ①对影响子宫肌瘤剥除术后复发的影响因素进行单因素分析,包括年龄、初潮年龄、术前血清白细胞介素‐6(IL‐6)、肿瘤坏死因子‐α(TNF‐α)、血红蛋白(Hb)水平、术后有无药物治疗、有无家族子宫肌瘤病史、分娩史、最大肌瘤位置、最大肌瘤直径、肿瘤数目、手术方式、术后有无孕史、术后有无产史,分别抽取患者术前空腹静脉血3 mL,采用全自动生化分析仪检测Hb,进行离心操作(转速:3 000 r/min,时间:10 min)后分离血清,采用酶联免疫吸附实验法检测血清IL‐6、TNF‐α水平。②将单因素分析中差异有统计学意义的因素进行多因素Logistic回归分析,筛选影响子宫肌瘤剥除术后复发的独立危险因素。
1.4 统计学方法 应用SPSS 22.0统计软件分析处理数据,计数资料以[例(%)]表示,采用χ2检验;采用多因素Logistic回归分析筛选影响子宫肌瘤剥除术后复发的独立危险因素。以P<0.05表示差异有统计学意义。
2 结果
2.1 单因素分析 复发组中术前血清IL‐6水平≥ 6.51 pg/mL、术前血清TNF‐α水平≥ 27.70 ng/mL、术后无药物治疗、有家族子宫肌瘤病史、有分娩史、最大肌瘤直径≥ 5 cm、肿瘤数目多发的患者占比均显著高于未复发组,年龄≥ 40岁的患者占比显著低于未复发组,差异均有统计学意义(均P<0.05),见表1。
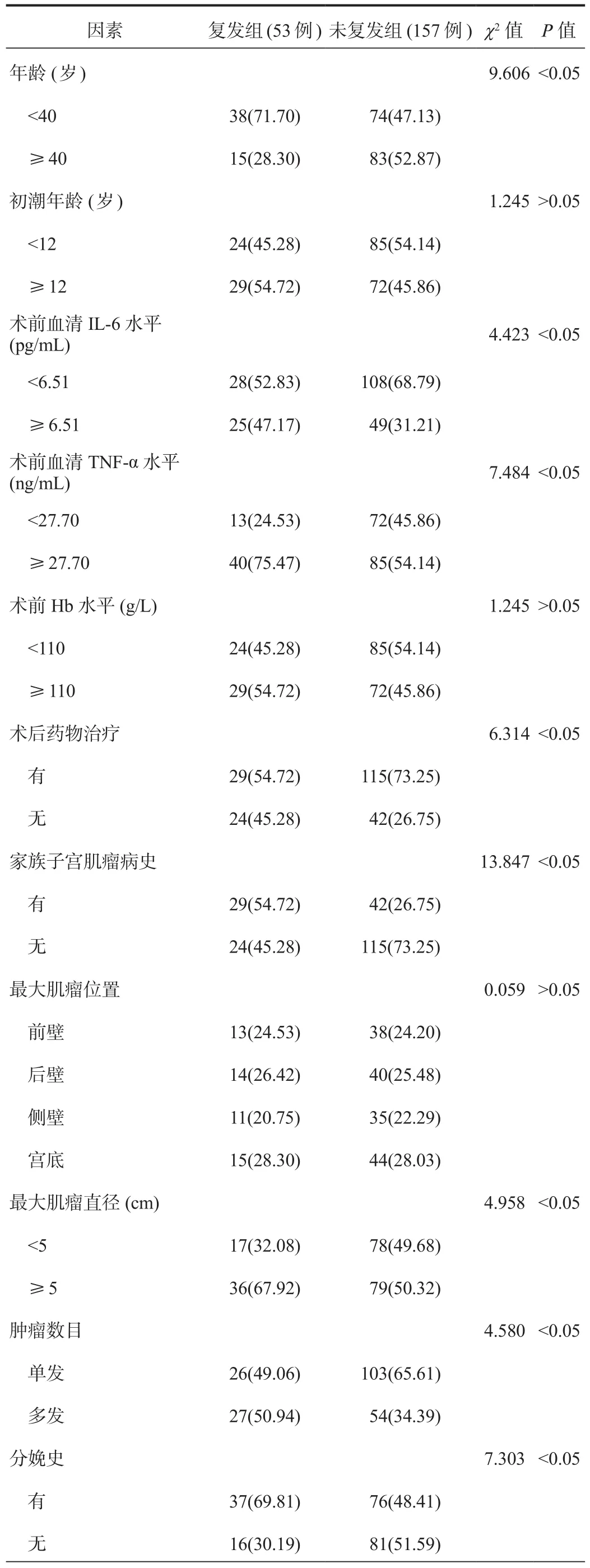
表1 影响子宫肌瘤剥除术后复发的单因素分析[例(%)]

续表1
2.2 多因素Logistic回归分析 以影响子宫肌瘤剥除术后复发为因变量,将单因素分析中差异有统计学意义的指标为自变量,纳入多因素Logistic回归模型分析,结果显示,术前血清IL‐6水平≥ 6.51 pg/mL、术前血清TNF‐α水平≥ 27.70 ng/mL、肿瘤数目多发均为影响子宫肌瘤剥除术后复发的危险因素,差异均有统计学意义(OR= 3.473、2.147、1.131,均P<0.05),年龄≥ 40岁为子宫肌瘤剥除术后复发的保护因素,差异有统计学意义(OR= 0.613,P<0.05),见表 2。
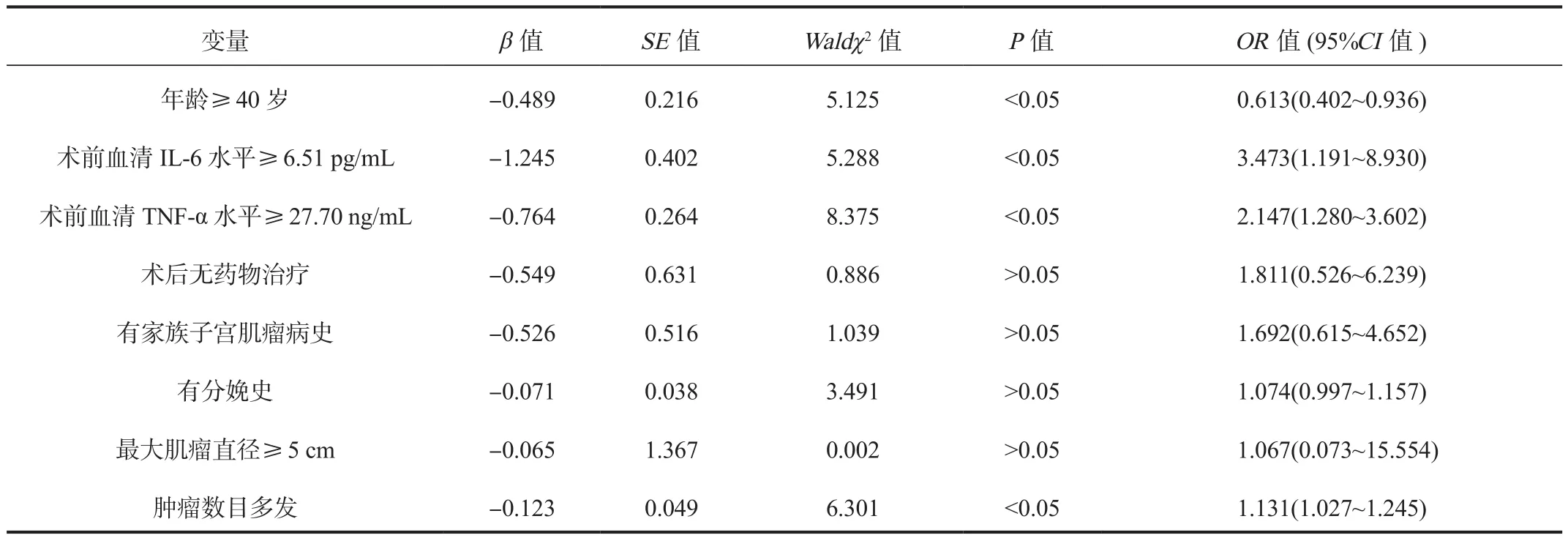
表2 影响子宫肌瘤剥除术后复发的多因素Logistic回归分析
3 讨论
子宫肌瘤的发病原因较为复杂,多认为与机体性激素长期刺激相关,雌激素使子宫肌细胞增生肥大、基层增厚,孕激素可刺激子宫肌瘤细胞核分裂,从而促进肌瘤的生长,由于中枢神经控制着卵巢激素的分泌,进而可对激素分泌造成一定的影响。若未引起重视并采取治疗,可出现膀胱或直肠压迫症状,同时还伴有腰酸、疲劳等表现,最终导致女性痛经、贫血甚至不孕或流产,有向恶性肿瘤转化的风险。手术切除是治疗子宫肌瘤的主要方法,全子宫切除术虽可避免术后残留与复发,但患者生育能力丧失,器官缺乏完整性,因此有生育需求的患者首选子宫肌瘤剥除术[6]。相关研究显示,子宫肌瘤剥除术后复发的原因有,术时较小的子宫肌瘤被漏掉,术后在激素作用下子宫肌瘤逐渐长大;患者存在肌瘤致病因素,若干年后发生新的肌瘤[7]。但目前关于影响子宫肌瘤剥除术后患者复发的相关因素尚不确切,已成为困扰广大临床医师与患者的主要问题,因此对术后残留复发的相关危险因素进行深入研究具有重要的临床意义。
本研究中,多因素Logistic回归分析结果显示,术前血清IL‐6水平≥ 6.51 pg/mL、术前血清TNF‐α水平≥ 27.70 ng/mL、肿瘤数目多发均为影响子宫肌瘤剥除术后复发的危险因素。分析其原因在于,炎症反应在肿瘤发生、发展、转移过程中发挥了关键作用,血清IL‐6、TNF‐α均属于促炎因子,其水平升高提示患者处于炎症状态,可导致梭形平滑肌细胞和纤维结缔组织增生,致使子宫难以维持正常的生理结构,引起子宫肌瘤复发[8‐9]。因此,在手术前后,可预防性给予患者相关抗感染药物,以降低体内炎性因子分泌,提高治疗效果,降低子宫肌瘤的复发概率。术中发现的肌瘤数目越多,手术完全清除肌瘤的难度也越大,且部分肌瘤由于直径<0.5 cm,导致肉眼无法辨认,故而肌瘤复发的可能性也就越大;此外,子宫肌瘤数目多提示肌层疾病的严重性和广泛性,相较于子宫肌瘤数目少的肌层疾病进展更快,尽管子宫肌瘤剥除术可在一定程度上改善肌瘤相关的症状,但是无法控制潜在的肌层疾病发展的进程[10‐11]。为减少复发,临床中针对肿瘤数目较多的患者,在术前超声检查中应详细探明肌瘤的数目与位置,以更好地指导手术操作,也可在术中应用腹腔镜超声定位肌瘤,提高肌瘤清除率。同时本研究中,年龄≥ 40岁为子宫肌瘤剥除术后复发的保护因素,相关研究显示,雌激素增多是引起子宫肌瘤发病的主要原因[12]。相较于年龄较大的女性,年轻女性卵巢功能更好,雌刺激与孕激素分泌更加旺盛,且处于相对平衡的状态,为肌瘤组织的生长和复发提供了良好的环境,而随着年龄增加,卵巢功能减退,患者体内雌激素水平降低,肌瘤在低雌激素水平的环境下复发风险较小[13‐14]。
综上,术前血清IL‐6水平≥ 6.51 pg/mL、术前血清TNF‐α水平≥ 27.70 ng/mL、肿瘤数目多发均为影响子宫肌瘤剥除术后复发的危险因素,年龄≥ 40岁为子宫肌瘤剥除术后复发的保护因素,临床上应提高对上述因素的重视,在患者入院后充分评估,早期识别并予以患者相应的预防措施,降低子宫肌瘤剥除术后复发风险,改善患者预后。
