纤维支气管镜肺泡灌洗术对重症肺炎患儿的临床研究
2022-05-03龚成林王利华余必信徐义松胡方启
龚成林,王利华,余必信,徐义松,胡方启
(安徽医科大学附属安庆医院儿科,安徽 安庆 246003)
肺炎是儿童常见的呼吸系统感染性疾病,多由支原体、真菌、衣原体等感染所致,全年各季节均可发生,其中以秋冬季节居多,是以咳出的呼吸道飞沫传播而造成的互相交叉感染。临床常通过止咳、化痰、抗感染及营养支持等方式治疗重症肺炎患儿,虽可暂时缓解患儿咳嗽、呼吸不畅等问题,但针对性不强,治疗效果不理想[1]。随着医疗技术不断发展,纤维支气管镜技术被广泛用于肺部疾病治疗中,作为一种内窥镜检查的治疗技术,其镜体管径较细、柔软,同时镜体也可弯曲转换进镜方向,从而能深入下级支气管,扩大病情视野范围,且其采光照明好,能直接检查到支气管或器官发育情况、支气管动力学状况,以及局部微小气管和病变,其优势在于操作安全、创伤小、患儿痛苦小[2‐3]。相关研究已报道,将纤维支气管镜用于小儿重症肺炎的治疗中已取得了满意效果[4]。本研究旨在探讨纤维支气管镜肺泡灌洗术对重症肺炎患儿临床指标恢复时间、炎性因子水平,以及呼吸功能的影响,现作如下报道。
1 资料与方法
1.1 一般资料 回顾性分析2019年1月至2021年12月安徽医科大学附属安庆医院收治的重症肺炎患儿(95例)的临床资料,根据不同的治疗方式将其分为A组(35例)与B组(60例)。A组中男患儿21例,女患儿14例;年龄3~12岁,平均(5.24±1.22)岁;病程1~12 d,平均(7.22±1.22) d。B组中男患儿35例,女患儿25例;年龄3~12岁,平均(5.68±1.39)岁;病程1~14 d,平均(7.11±1.24) d。两组患儿一般资料比较,差异无统计学意义(P>0.05),组间具有可比性。纳入标准:符合《儿童肺炎支原体肺炎诊治专家共识(2015年版)》[5]中的相关诊断标准者;经X线片或CT扫描结果显示1个及以上肺叶容量显著降低,肺组织透亮度下降,密度均匀性升高者;存在咳嗽、发烧、呕吐、食欲下降等症状者;胸闷、气促、喘息,胸痛等表现者。排除标准:无法耐受纤维支气管镜治疗者;休克、咯血、颈椎外伤者;无支气管异物者;合并其他重要脏器严重病变者;6个月内使用过糖皮质激素、干扰素等药物治疗者;合并肺结核等肺部基础性疾病者。本研究经安徽医科大学附属安庆医院医学伦理委员会的批准。
1.2 治疗方法 A组患儿入院后,给予止咳、化痰、抗感染及营养支持等常规内科治疗,且持续低流量吸氧(1~2 L/min)、雾化吸入高渗盐水、化痰解痉平喘、纠正水与电解质酸碱失调等[6]。B组患儿在A组的基础上联合纤维支气管镜肺泡灌洗术治疗,仪器选用内径4.0 mm的纤维支气管镜(广州创奕医疗科技有限公司,型号:BF‐P260F)和内径3.2 mm的视新电子支气管镜(珠海视新医用科技有限公司,型号:QG3320)。根据患儿个体需要,选择合适的纤维支气管镜。具体操作如下:常规术前准备,局部麻醉,术前禁饮食4~6 h,术前30 min予以0.02 mg/(kg·d)硫酸阿托品注射液(天津金耀药业有限公司,国药准字H12020382,规格:1 mL∶0.5 mg),减少呼吸道分泌物,2%盐酸利多卡因注射液(石药银湖制药有限公司,国药准字H14024045,规格:5 mL∶0.1 g)鼻腔与咽喉部喷雾麻醉,5~10 min后予以氧气吸入,静脉注射0.2 mg/(kg·d)咪达唑仑注射液(江苏恩华药业股份有限公司,国药准字H19990027,规格:1 mL∶0.5 mg)镇静。术中经鼻腔逐级观察气管、主支气管及叶、段、亚段支气管病变,并参照胸部CT检查所显示炎性病变部位、肺不张部位选择相应支气管肺段检查,支气管镜远端固定后,向支气管内注入5~10 mL氯化钠注射液(安徽双鹤药业有限责任公司,国药准字H34023607,规格:100 mL∶0.9 g),以13.3 ~ 20.0 kPa负压吸出,留取灌洗液至无菌容器送检,可反复灌洗2~4次,直至灌洗液澄清时可停止灌洗。实施治疗过程中持续监测血氧饱和度、心率、呼吸及面色、循环情况。灌洗中若见到肉芽、脓苔组织,选择活检钳或毛刷清除,选择温度为37 ℃的0.9%氯化钠溶液在相应部位多次冲洗,操作中若有出血,予以支气管镜注入1∶10 000生产盐酸肾上腺素注射液[远大医药(中国)有限公司,国药准字H42021700,规格:1 mL∶1 mg]以减少局部出血,2~3 d灌洗1次。所有患儿治疗7 d后,对病情改善情况进行统计分析。
1.3 观察指标 ①比较两组患儿治疗7 d后临床疗效,参照《儿童肺炎支原体肺炎诊治专家共识(2015年版)》[5]中的判定标准,肺部炎症病灶吸收85%以上,且经治疗后患儿咳嗽、呼吸困难等症状体征基本消失即为显效;肺部炎症病灶吸收65%~85%,且咳嗽、呼吸困难症状体征明显改善即为有效;肺部炎性病灶吸收65%以下,咳嗽、呼吸困难症状体征改善不明显甚至加重即为无效,总有效率=显效率+有效率。②比较两组患儿体温恢复时间、肺复张时间、咳嗽消失时间、肺部啰音消失时间及住院时间等临床症状恢复情况。③比较两组患儿炎性因子指标,采集治疗前与治疗7 d后静脉血5 mL,离心(3 000 r/min,时间10 min),取血清,采用酶联免疫吸附实验法检测血清降钙素原(PCT)、白细胞介素‐6(IL‐6)、C‐反应蛋白(CRP)水平。④比较两组患儿治疗前与治疗7 d后呼吸功能指标,采用鼻导管吸氧,记录两组患儿吸入氧浓度(FiO2),并抽取患儿动脉血2 mL,采用血气分析仪检测动脉血氧分压(PaO2),采用呼吸力学参数测定呼吸做功(WOB)和动态顺应性(Cydn),并计算氧合指数(PaO2/FiO2)。
1.4 统计学方法 采用SPSS 20.0统计软件分析数据,计量资料以(±s)表示,行t检验;计数资料以[例(%)]表示,行χ2检验。以P<0.05表示差异有统计学意义。
2 结果
2.1 临床疗效 治疗7 d后B组患儿临床治疗总有效率高于A组,差异有统计学意义(P<0.05),见表1。
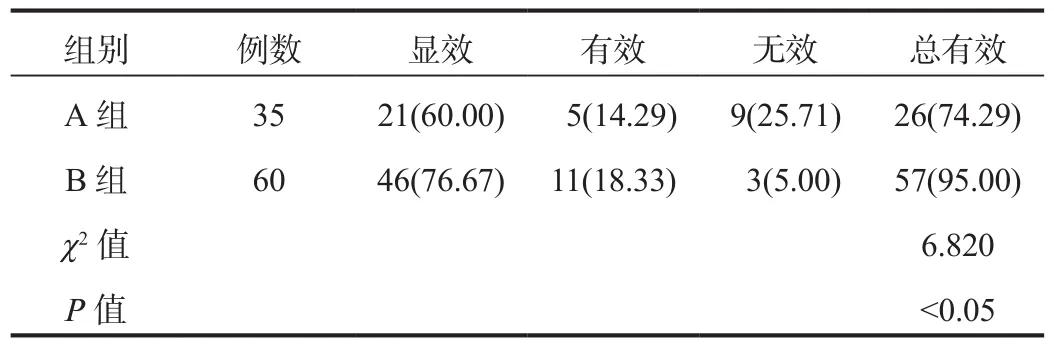
表1 两组患儿临床疗效比较[例(%)]
2.2 临床症状恢复时间 B组患儿体温恢复、肺复张、咳嗽消失、肺部啰音消失及住院时间均短于A组,差异均有统计学意义(均P<0.05),见表2。
表2 两组患儿临床症状恢复时间比较(±s, d)
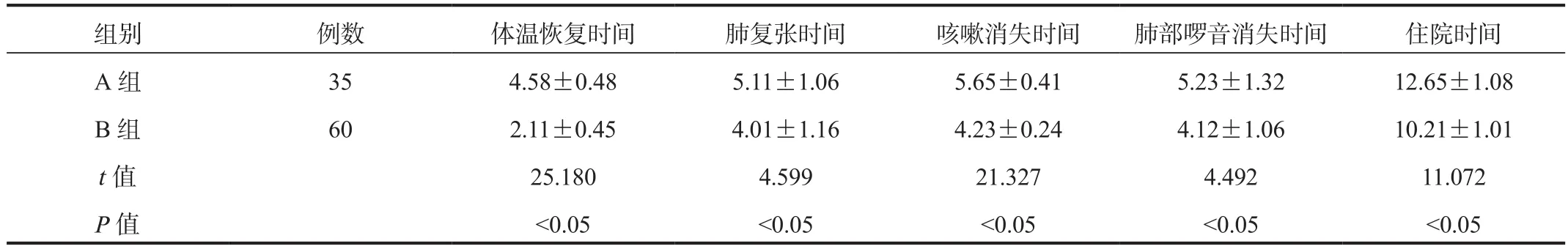
表2 两组患儿临床症状恢复时间比较(±s, d)
组别 例数 体温恢复时间 肺复张时间 咳嗽消失时间 肺部啰音消失时间 住院时间A 组 35 4.58±0.48 5.11±1.06 5.65±0.41 5.23±1.32 12.65±1.08 B 组 60 2.11±0.45 4.01±1.16 4.23±0.24 4.12±1.06 10.21±1.01 t值 25.180 4.599 21.327 4.492 11.072 P值 <0.05 <0.05 <0.05 <0.05 <0.05
2.3 炎性指标 与治疗前比,治疗7 d后两组患儿血清PCT、IL‐6、CRP水平均降低,且B组低于A组,差异均有统计学意义(均P<0.05),见表3。
表3 两组患儿炎性指标水平比较(±s)
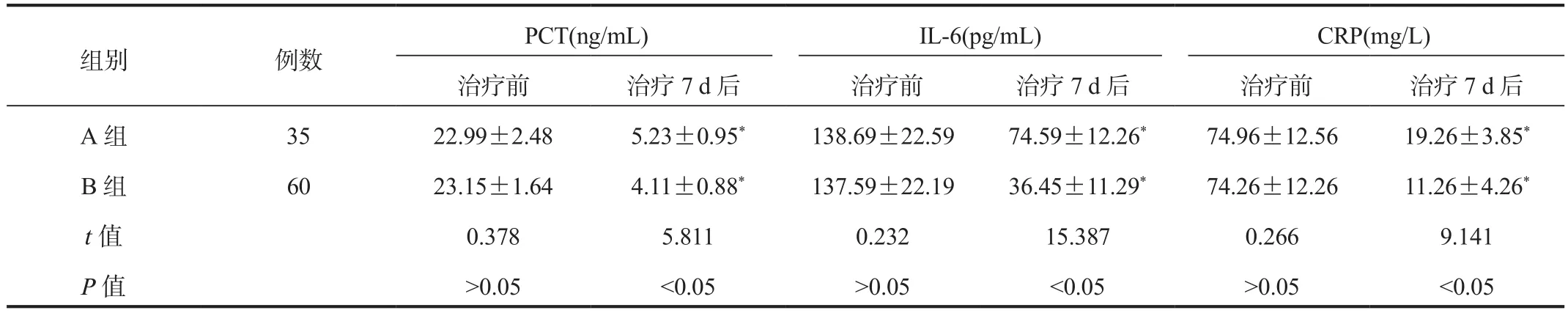
表3 两组患儿炎性指标水平比较(±s)
注:与治疗前比,*P<0.05。PCT:降钙素原;IL‐6:白细胞介素‐6;CRP:C‐反应蛋白。
组别 例数PCT(ng/mL) IL‐6(pg/mL) CRP(mg/L)治疗前 治疗7 d后 治疗前 治疗7 d后 治疗前 治疗7 d后A 组 35 22.99±2.48 5.23±0.95* 138.69±22.59 74.59±12.26* 74.96±12.56 19.26±3.85*B 组 60 23.15±1.64 4.11±0.88* 137.59±22.19 36.45±11.29* 74.26±12.26 11.26±4.26*t值 0.378 5.811 0.232 15.387 0.266 9.141 P值 >0.05 <0.05 >0.05 <0.05 >0.05 <0.05
2.4 呼吸功能指标 与治疗前比,治疗7 d后两组患儿Cdyn、PaO2/FiO2水平均升高,且B组高于A组;而WOB均降低,且B组低于A组,差异均有统计学意义(均P<0.05),见表 4。
表4 两组患儿呼吸功能指标比较(±s)

表4 两组患儿呼吸功能指标比较(±s)
注:与治疗前比,*P<0.05。Cdyn:动态顺应性;PaO2/FiO2:氧合指数;WOB:呼吸做功。1 cmH2O = 0.198 kPa;1 mmHg = 0.133 kPa。
组别 例数Cdyn(mL/cmH2O) PaO2/FiO2(mmHg) WOB(J/L)治疗前 治疗7 d后 治疗前 治疗7 d后 治疗前 治疗7 d后A 组 35 20.33±1.89 30.77±5.36* 284.33±19.41 351.26±23.65* 0.84±0.11 0.59±0.05*B 组 60 20.31±1.87 38.40±3.56* 284.12±18.91 378.36±24.69* 0.85±0.13 0.39±0.06*t值 0.050 8.331 0.052 5.240 0.382 16.628 P值 >0.05 <0.05 >0.05 <0.05 >0.05 <0.05
3 讨论
肺炎往往会引起呼吸道炎症、咽炎、气管炎等疾病,部分加重期患儿甚至会合并胸腔积液。重症肺炎患儿体内会有大量炎性介质堆积的病灶,而采用单纯的抗感染、吸氧等治疗,难以将病灶完全排净,导致治疗效果欠佳。
纤维支气管镜治疗属于一项相对安全、非创伤性的治疗方法,支气管灌洗通过纤维支气管镜用0.9%的氯化钠溶液直接灌注,清除呼吸道与肺泡中炎性渗出物,有效解除气道阻塞,改善肺部功能,使患儿呼吸顺畅;同时支气管镜下支气管肺泡灌洗治疗过程中,可有效、快速清除病原微生物、坏死物、肉芽的黏稠分泌物,进一步减弱抗原抗体反应,降低炎症反应,且减轻气道阻塞,并改善氧合功能,缓解重症肺炎患儿组织缺氧症状,提高呼吸功能[7]。灌洗过程中配合温度为37 ℃的0.9%的氯化钠溶液,可较轻地刺激局部气道黏膜,增强咳嗽反射,有利于对肺通气功能进行改善,且不会造成肺气肿或剧烈咳嗽,可促进病情更好恢复[8]。重症肺炎患儿呼吸功能障碍,肺部的扩张程度、胸内压力异常、肺通气和换气功能减退,导致PaO2/FiO2与肺Cdyn下降,当肺Cdyn降低后,为维持原有的潮气量,导致跨肺压增大,因而吸气力增加,呼吸肌作功也增加。本研究结果显示,B组患儿临床治疗总有效率高于A组,各项临床症状恢复时间均短于A组,Cdyn、PaO2/FiO2均高于A组,WOB低于A组,提示纤维支气管镜肺泡灌洗术治疗重症肺炎患儿,其治疗效果显著,能够缩短临床恢复时间与住院时间,改善呼吸功能。
血清IL‐6作为炎性细胞因子,可介导重症肺炎患儿体内T细胞、B细胞增殖并进一步反映机体炎性反应程度;CRP、PCT为目前评估感染的常用监测指标,参与重症肺炎患儿机体内炎症反应进程,其水平高低与患儿疾病严重程度呈正相关[9]。本研究中,B组患儿治疗7 d后血清PCT、IL‐6、CRP水平均低于A组,说明纤维支气管镜肺泡灌洗术治疗重症肺炎患儿,可抑制机体炎性反应,缓解患儿呼吸系统炎性损伤。分析原因在于,支气管肺泡灌洗液细菌培养可获得病原学结果,指导抗感染治疗,减少抗菌药物不合理应用;同时该技术可以直视病灶部位,迅速清除机体气道内炎症分泌物与致病菌群,使炎性反应代谢物再吸收减少,有助于抗生素针对性治疗,以降低患儿体内炎性指标浓度,使各项炎性因子水平降低,加快病情恢复[10]。
综上,纤维支气管镜肺泡灌洗术应用于重症肺炎患儿的治疗中,可提高临床疗效,缩短患儿症状缓解时间,改善呼吸功能,抑制炎症反应,值得临床进一步推广。
