椎体转移瘤患者行外照射治疗期间爆发痛的发生及可能因素分析△
2022-04-28马芹王苗刘清磊
马芹,王苗,刘清磊
河北省沧州中西医结合医院1放化疗科,2骨科,河北 沧州 061000
骨转移是恶性肿瘤常见的并发症,约40%的恶性肿瘤患者会出现椎体转移。骨转移患者多因转移灶的局部或相关联部位疼痛、麻木和酸胀而就诊[1],功能障碍、病理性骨折及局部肿块也可经常作为首发症状。疼痛是骨转移患者最常见的并发症,常累及脊柱等部位[2],其具体机制包括两个方面:①肿瘤细胞在骨骼种植生长后,刺激破骨细胞活性,形成溶骨性破坏,从而产生疼痛感;②肿瘤侵犯骨膜或周围软组织,并分泌前列腺素、乳酸和肿瘤坏死因子等引起疼痛[3]。姑息性放疗是骨转移患者疼痛的有效治疗手段[4],但有研究证实,放疗过程中部分患者会出现疼痛加重(疼痛在治疗后短暂加重)的现象,发生率为30%~40%[5-6]。有研究显示,放疗爆发痛的发生率高达68%[7],一项Ⅰ/Ⅱ期临床研究结果显示,骨转移患者行立体定向放疗期间爆发痛的发生率约为23%[8]。本研究旨在分析椎体转移患者行姑息性外照射治疗期间爆发痛的发生及影响因素,现报道如下。
1 资料与方法
1.1 一般资料
选取2015年1月至2018年12月在河北省沧州中西医结合医院行椎体放射治疗的恶性肿瘤患者。纳入标准:①符合《恶性肿瘤骨转移及骨相关疾病临床诊疗专家共识(2010年版)》[9]中关于恶性肿瘤骨转移的诊断标准,接受放疗;②可对自身疼痛进行评估;③卡氏功能状态(Karnofsky performance status,KPS)评分>40分。排除标准:①合并认知障碍、精神类疾病,无法判断或阐述自身疼痛;②合并严重心、肺、肝、肾功能障碍;③放疗前或放疗期间应用激素或全身化疗。依据纳入和排除标准,本研究共纳入317例恶性肿瘤骨转移患者。本研究经医院伦理委员会审批通过,所有患者均知情同意并签署知情同意书。
1.2 治疗方法
所有患者均进行椎体外照射治疗,放疗剂量为肿瘤剂量30 Gy/10 f或40 Gy/20 f。放疗前、放疗期间、放疗后10天内,需每天评估患者的疼痛程度及镇痛药物使用量。疼痛程度采用语言评价量表(verbal rating scale,VRS)[10],0 分表示无疼痛,1~3分表示轻度疼痛,4~6分表示中度疼痛,7~9分表示重度疼痛,10分表示剧烈疼痛。疼痛加重:在未减少镇痛药物剂量的情况下,疼痛评分至少增长2分,或者在疼痛评分不变的情况下镇痛药物剂量增加≥25%。
1.3 疗效评价标准
依据国际骨转移共识标准[11]评估椎体外照射治疗的疗效:完全缓解(complete response,CR),骨转移部位疼痛评分为0分,镇痛药物使用量未增加;部分缓解(partial response,PR),镇痛药物使用量不变时骨转移部位疼痛评分减少≥2分,或疼痛评分不变时镇痛药物使用量减少≥25%;疾病稳定(stable disease,SD),疼痛评分不变时,镇痛药物剂量减少<25%;疾病进展(progressive disease,PD),镇痛药物使用量不变的情况下疼痛评分增加≥2分,或疼痛评分最多增加1分的情况下镇痛药物剂量增加≥25%。总缓解率(%)=(CR+PR)例数/总例数×100%。
1.4 统计学方法
采用SPSS 20.0软件对所有数据进行统计分析,计数资料以例数和率(%)表示,组间比较采用χ2检验;等级资料的比较采用秩和检验;以P<0.05为差异有统计学意义。
2 结果
2.1 不同临床特征恶性肿瘤骨转移患者放疗爆发痛情况的比较
317例行椎体外照射治疗的恶性肿瘤骨转移患者中,发生放疗爆发痛145例,未发生放疗爆发痛172例。不同年龄、原发肿瘤类型、VRS评分、放疗剂量、放疗椎体个数恶性肿瘤骨转移患者的放疗爆发痛情况比较,差异均无统计学意义(P>0.05);女性、颈椎/胸椎部位放疗、KPS评分为71~100分恶性肿瘤骨转移患者的放疗爆发痛发生率分别高于男性、腰椎或骶椎部位放疗、KPS评分为40~70分的患者,差异均有统计学意义(P<0.05)。(表1)
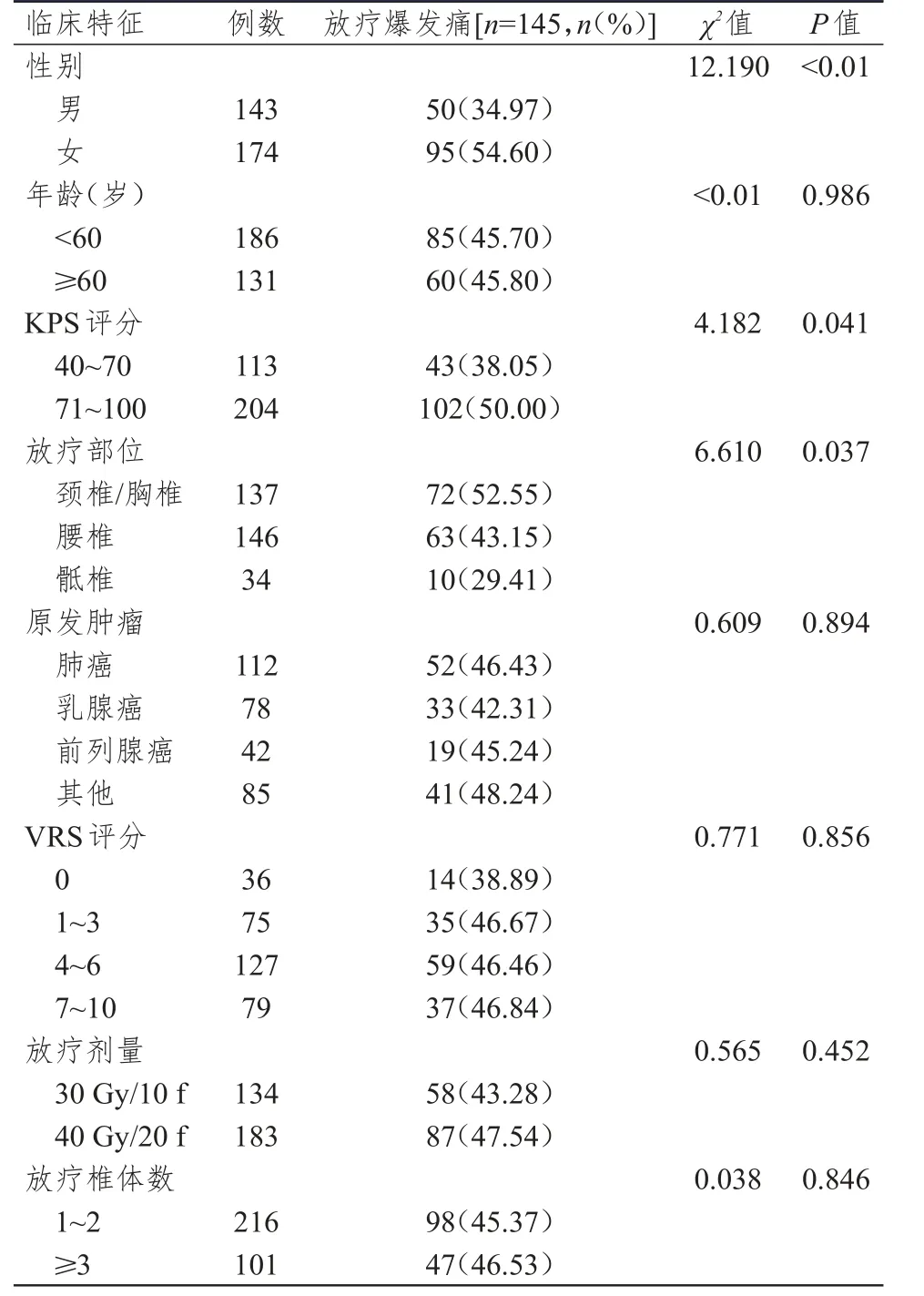
表1 不同临床特征恶性肿瘤骨转移患者放疗爆发痛情况的比较(n=317)
2.2 临床疗效的比较
317例恶性肿瘤骨转移患者,行锥体外放射治疗过程中发生放疗爆发痛的145例患者中,104例通过VRS评分进行评估,41例通过镇痛药物使用量进行评估;103例(71.03%)患者的爆发痛出现在放疗开始后的5天内,32例患者出现于放疗开始6~10天内,其余10例出现于放疗开始10天后。共236例锥体外放射治疗患者获得了疗效评价(其余患者失访),CR 7例、PR 158例、SD 57例、PD 14例,疼痛总缓解率为69.92%(165/236),VRS评分平均降低5.2分。236例获得疗效评价的患者中,发生放疗爆发痛100例,未发生放疗爆发痛136例,分别作为爆发痛组和无爆发痛组,疗效评价结果显示,爆发痛组与无爆发痛组恶性肿瘤骨转移患者的疗效比较,差异无统计学意义(Z=0.432,P=1.136)。(表 2)

表2 爆发痛组与无爆发痛组患者的临床疗效[n(%)]
3 讨论
本研究317例恶性肿瘤骨转移患者中,145例出现放疗爆发痛,发生率约为45.74%,其中女性、高KPS评分、颈椎/胸椎转移患者放疗爆发痛的发生风险较高,但放疗疗效对爆发痛的发生无明显影响。
晚期恶性肿瘤患者易发生骨转移,多数骨转移患者需行姑息性放射治疗。Rutter等[12]对2005—2011年24 992例接受放疗的骨转移瘤患者进行统计,其中4165例患者的原发肿瘤为乳腺癌、前列腺癌和肺癌。Petrushevski等[13]回顾性分析1997—2009年5683例骨转移患者的病历资料,共接受8211个疗程的放疗,结果显示,无论常规外照射还是立体定向放射治疗,爆发痛均是骨转移放疗患者常见的不良反应。研究显示,姑息性放疗过程中爆发痛的发生率为2%~44%,骨转移患者接受8~10 Gy/1 f放疗后1天内爆发痛发生率为14%,而接受20 Gy/5 f放疗后1天内爆发痛的发生率为15%[14]。Hird等[6]收集了111例来自加拿大3个癌症中心的数据,结果显示,约40%的患者在姑息性放疗期间出现爆发痛,其中63%的患者接受8 Gy/1 f的放疗、25%的患者接受20 Gy/5 f的放疗;单次大剂量放疗时爆发痛发生率为39%,分次放疗为41%,但分次放疗与单次大剂量放疗间爆发痛发生率无明显差异。本研究中所有患者均给予分次放疗,结果显示,接受30 Gy/10 f与40 Gy/20 f放疗患者的爆发痛发生率亦无明显差异。
Balagamwala等[15]回顾性分析507例恶性肿瘤椎体转移患者的病历资料,所有患者均给予立体定向放疗,平均剂量为15 Gy(处方剂量为14~18 Gy),结果显示,约59%的患者为颈椎/胸椎转移,32%的患者为腰椎转移,其余9%为骶椎转移;放疗期间约14.4%的患者出现爆发痛,且与较高的KPS评分、女性、较高的处方剂量、颈椎/胸椎转移有关。Chiang等[7]的研究同样发现,高KPS评分与恶性肿瘤骨转移并且接受放疗的患者出现爆发痛相关,约68%的患者在放疗后3天内出现爆发痛,且在出现放疗爆发痛的骨转移恶性肿瘤患者中,胸椎和腰椎转移的患者比较多。本研究同样发现,KPS评分高的患者更容易出现放疗爆发痛,但其机制尚不明确。Balagamwala等[15]的研究认为,女性、颈椎/胸椎转移患者放疗期间更容易出现放疗爆发痛,腰椎转移不会增加放疗爆发痛的发生风险;女性更容易出现放疗爆发痛的原因可能是因为女性对疼痛更为敏感,与本研究结果相符。有研究显示,由于激素水平、神经系统、表观遗传学等方面的区别,女性比男性对疼痛更为敏感[16-17]。目前,颈椎/胸椎能增加放疗爆发痛发生的原因尚不明确,这可能因为放疗导致的局部肿胀易造成椎管狭窄而引起爆发痛。
爆发痛是恶性肿瘤患者的常见并发症,据统计,晚期癌痛患者爆发痛的发生率为70%~80%,而积极治疗的癌痛患者中仍有50%~70%会发生爆发痛。放疗所致爆发痛的机制尚不清楚,既往有研究认为,放疗后局部水肿导致神经压迫或释放的炎性因子会加剧疼痛[18]。本研究结果显示,放疗爆发痛表现为局部疼痛加重、神经根症状单独或同时存在,表明放疗爆发痛可能由多种因素所致,但具体的机制尚需要进一步的研究证实。
放疗爆发痛可明显影响患者的生活质量,同时影响了患者的治疗信心和依从性。爆发痛可能与骨膜水肿或炎性因子的释放有关,因此,多数研究采用地塞米松来预防或治疗爆发痛。Hird等[19]对41例骨转移患者放疗期间给予4天的地塞米松,放疗爆发痛的发生率为22%,其中55%发生于放疗后5天内。Yousef和El-Mashad[20]的研究发现,椎体转移患者放疗时预防性输注甲泼尼龙能降低放疗爆发痛发生率。但Pan等[8]的研究认为,对于放疗爆发痛来说,地塞米松应按需给药,而不是预防性应用,这是因为16%的患者的放疗爆发痛相对较轻,仅59%的患者需要挽救性应用地塞米松来缓解疼痛症状。本研究中出现放疗爆发痛一般给予经验性治疗,根据患者症状不同,应用激素、脱水药物及镇痛药物,但本研究爆发痛的治疗及随访资料不全,因此未能评估地塞米松的作用。关于地塞米松用于预防或治疗放疗爆发痛的时机尚需要进一步的研究进行验证。
综上所述,晚期恶性肿瘤患者椎体转移较为普遍,放疗是治疗椎体转移的有效方法,但爆发痛是比较常见的不良反应。女性、高KPS评分、颈椎/胸椎转移患者更容易出现放疗爆发痛,但关于放疗爆发痛的发生机制、地塞米松能否预防或治疗放疗爆发痛及其应用时机尚需进一步的研究进行验证。
