超声引导下穿刺活检在良性乳腺肿瘤中的诊断效能及影响因素分析
2022-04-28丁景秀童燕燕刘巨方江冠萍
丁景秀,童燕燕,刘巨方,马 静,江冠萍
(铜陵市立医院超声科,安徽 铜陵 244000)
乳腺肿瘤好发于女性,多数为良性肿瘤,给予相应治疗后可好转,但部分微小肿瘤由于凸出面积小,无法被触及,容易被患者忽视,可转变为恶性,逐渐演变成乳腺癌,因此,尽可能早地发现乳腺肿瘤有利于病情控制,改善患者的预后,提高患者的生存率[1]。目前,常用诊断乳腺肿瘤的技术包括CT、核磁共振成像、X线检测等,这些方法虽均有一定的诊断价值,但各有优缺点,如核磁共振成像经济适用性低,价格昂贵;X线、CT筛查精确度较低,难以大范围推广[2]。超声具有实时性、性价比高、无创等特点,已逐渐成为乳腺肿瘤筛查常用的方法,其不仅可清晰显示病灶边界、形态、大小、位置,还可为良、恶性肿瘤的鉴别诊断提供依据[3]。随着影像学的发展,超声已从影像判定过渡至辅助检查,其中以超声引导下穿刺活检技术最为常见,该技术具有经济、无瘢痕、创伤小等优势,可提高诊断正确率,还可为疾病病情判定及患者预后评估提供依据[4]。但随着相关研究的增多,有学者发现,超声引导下穿刺活检技术受到多种因素影响,可造成误诊或漏诊[5],例如病灶体积小、缺乏典型特征,但具体有哪些影响因素临床尚未明确。基于此,本研究探讨了超声引导下穿刺活检在良性乳腺肿瘤中的诊断效能,并分析影响其诊断结果的因素。
1 资料与方法
1.1 一般资料选择铜陵市立医院2019年2月至2021年2月收治的80例疑似良性乳腺肿瘤患者为研究对象。80例疑似良性乳腺肿瘤患者经术后病理学检查确诊为良性乳腺肿瘤73例(其中纤维瘤32例,乳腺结节41例),恶性乳腺肿瘤7例。患者均为已婚女性,年龄35~71(53.2±7.6)岁,体质量指数(body mass index,BMI) 24~28(27.4±2.5) kg·m2,身高155~169(110.6±10.5) cm。病例纳入标准:(1)患者出现乳头溢液、乳头皮肤糜烂、乳房胀痛、乳头瘙痒等症状;(2)患者签署书面知情同意书。排除标准:(1)术前接受过放射治疗和化学治疗;(2)超声检查与病理学检查结果所检出的肿瘤非同一病灶;(3)无病理学检查结果者。73例良性乳腺肿瘤患者根据超声引导下穿刺活检诊断结果分为诊断正确组(n=63)和误诊组(n=10)。本研究符合《赫尔辛基宣言》的伦理原则。
1.2 超声引导下穿刺活检检查方法使用EPIQ7彩色超声诊断仪(荷兰Philips公司)检查乳腺肿瘤。超声探头频率5~12 MHz,检查时患者取仰卧位,上举双手,充分暴露腋窝和乳房,放射状、纵横扫检查乳房各象限,记录肿瘤内部回声、边界、形态、大小、位置以及包膜、钙化情况,注意观察腋窝、乳房周围是否存在淋巴结肿大,再检查肿瘤周边、内部血流情况。乳腺肿瘤超声彩色图像分级判定标准:Ⅰ级:病灶内部大部分为蓝色,仅存在少部分点状伪彩;Ⅱ级:病灶内部大部分为蓝色,但病灶内部或边缘可见纵行条带状伪彩;Ⅲ级:病灶边缘发生局部彩色变化;Ⅳ级:病灶内部出现不均匀彩色变化。同时在超声引导下完成穿刺活检,根据患者肿瘤周边血流及病变大小、位置等情况,选择合适穿刺体位,确定进针入路及最佳穿刺点。患者给予体积分数2%利多卡因0.5 mL进行局部浸润麻醉,然后在超声引导下,沿着探头长轴将穿刺针斜行刺入,抵达肿瘤边缘时停止,利用活检枪(购自美国巴德公司)完成组织切割,根据肿瘤形态和大小进行不同方位、不同角度取材,获取3~5块组织条,使用甲醛固定,立即送检,最后使用无菌纱布加压包扎穿刺部位24 h。患者穿刺活检后均未发生感染、乳房内出血等并发症,但1例患者出现乳房胀痛,1例患者出现穿刺部位少许渗血,均未进行特殊处理,自行缓解。
1.3 病理学检查取24 mm×24 mm×2 mm新鲜病变组织,周边滴上包埋剂,放于冰冻台上,修平组织块,调好切片厚度(5~10 μm),体积分数95 %乙醇固定1 min,水洗,体积分数1%醋酸分化 0.5 min,水洗0.5 min,苏木精染色5 min,碱水返蓝20 s,脱水,透明,中性树胶封固。参照世界卫生组织乳腺肿瘤分级标准[6]进行判定。良性肿瘤:无出血、坏死,每10 HP核分裂象0~4个,无或轻度异型,肿瘤呈膨胀生长,间质肿瘤细胞排列稀疏;恶性肿瘤:伴有大片出血、坏死,每10 HP核分裂象>4个,多型性显著,肿瘤呈浸润性生长,间质细胞明显过度增生。
1.4 观察指标(1)以术后病理学诊断结果为金标准,分析超声引导下穿刺活检在判定病灶大小、形态中的准确率;(2)对比良、恶性乳腺肿瘤的超声特征(包括血流分级、血管阻力指数、收缩期峰值血流速度);(3)比较诊断正确组和误诊组患者的身高、体质量指数(body mass index,BMI)、年龄、病灶大小、病灶位置、肿瘤物理性质、感兴趣区域面积、压力与压放频率等一般资料,分析影响诊断结果的因素。

2 结果
2.1 超声引导下穿刺活检在良性乳腺肿瘤中的诊断效能结果见表1和图1。超声引导下穿刺活检诊断良性乳腺肿瘤的准确率为86.30%(63/73)。超声引导下穿刺活检诊断良性乳腺肿瘤的特异度为86.30%,敏感度为100.00%,曲线下面积为0.932,标准误差为 0.029,渐进95%置信区间0.875~0.988,P<0.001。

表1 超声引导下穿刺活检在良性乳腺肿瘤中的诊断效能

图1 超声引导下穿刺活检诊断良性乳腺肿瘤的ROC曲线
2.2 超声引导下穿刺活检判定良性乳腺肿瘤病灶大小、形态的准确率结果见表2。超声引导下穿刺活检判断病灶大小、形态的准确率与术后病理学检查比较差异无统计学意义(P>0.05)。
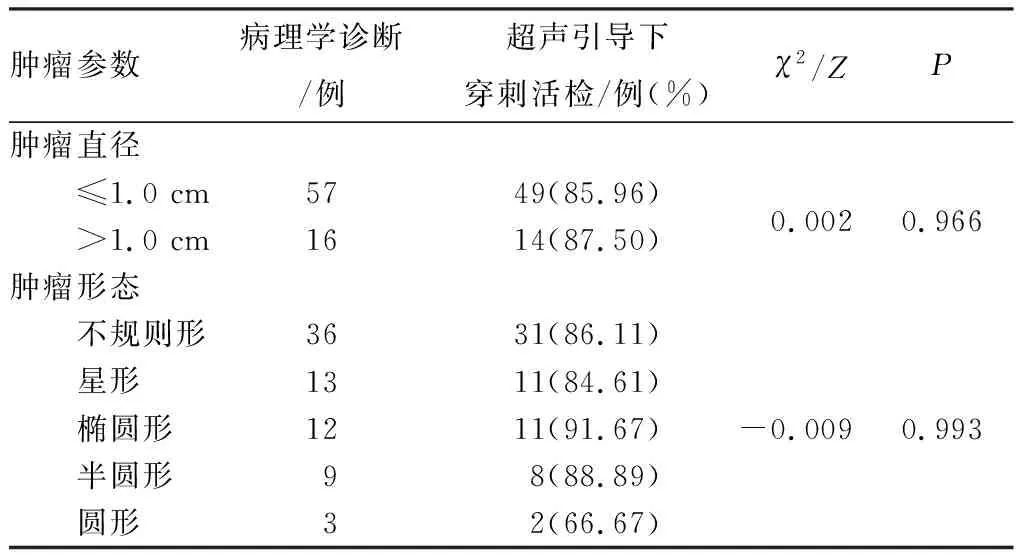
表2 超声引导下穿刺活检判定良性乳腺肿瘤的大小、形态的准确率
2.3 良、恶性乳腺肿瘤超声特征比较结果见表3。良性乳腺肿瘤患者的收缩期峰值血流速度、血管阻力指数显著低于恶性乳腺肿瘤,差异有统计学意义(P<0.05)。 良性乳腺肿瘤和恶性乳腺肿瘤患者的血流分级比较差异有统计学意义(P<0.05),其中良性乳腺肿瘤患者血流分级多数(97.3%,71/73)为 Ⅰ~Ⅱ 级,恶性乳腺肿瘤患者血流分级均为 Ⅲ~Ⅳ。
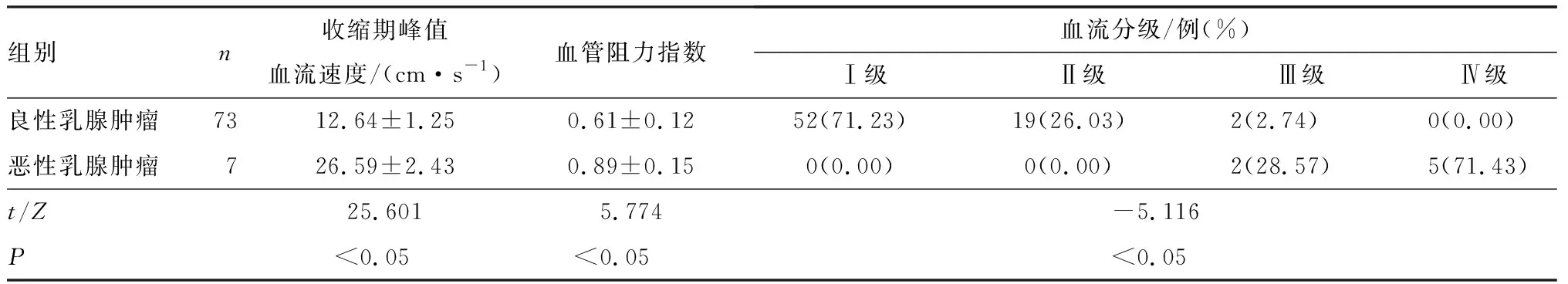
表3 良、恶性乳腺肿瘤超声特征比较
2.4 影响超声引导下穿刺活检诊断良性乳腺肿瘤的单因素分析结果见表4。患者的身高、BMI、年龄、肿瘤直径对超声引导下穿刺活检诊断良性乳腺肿瘤结果无影响(P>0.05),感兴趣区域面积、压力与压放频率、病灶位置、肿瘤物理性质对超声引导下穿刺活检诊断良性乳腺肿瘤结果有影响(P<0.05)。

表4 影响超声引导下穿刺活检诊断良性乳腺肿瘤的单因素分析
2.5 影响良性乳腺肿瘤诊断结果的因素logistic回归分析结果见表5。将单因素分析中差异有统计学意义的指标进一步行logistics回归分析,结果显示,感兴趣区域面积<病灶大小2倍、压力与压放频率≤1或≥4、病灶底部距体表≤2 cm、病变弹性系数重叠是影响超声引导下穿刺活检对良性乳腺肿瘤诊断结果的独立因素,易导致误诊(P<0.05)。

表5 影响超声引导下穿刺活检诊断良性乳腺肿瘤的logistic回归分析
3 讨论
乳腺肿瘤是妇科常见疾病之一,诱发因素与生活习惯、饮食习惯有关,早期以乳头异常排液、乳腺肿块等症状为主,由于症状不具有特异性,容易与乳腺癌产生混淆。但乳腺良性肿瘤与乳腺癌的生物学行为差异巨大,二者的临床治疗及预后截然不同,因此,早期准确鉴别诊断尤为重要[6-7]。超声是诊断乳腺肿瘤常用手段之一,具有多方位多角度观察、操作简便、软组织分辨率高等优势,尤其是彩色多普勒超声显像技术,可更清晰地显示微小病灶,为肿瘤良恶性判断提供有效依据,且更适合乳腺肿瘤的诊断。本研究结果显示,良性乳腺肿瘤以Ⅰ~Ⅱ级血流分级为主;恶性乳腺肿瘤以Ⅲ~Ⅳ 级血流分级为主。本研究结果显示,良性乳腺肿瘤患者的收缩期峰值血流速度、血管阻力指数显著低于恶性乳腺肿瘤,说明依据超声血流信号分布和血流速度峰值能够较好地分辨良恶性乳腺肿瘤。但部分人群可因初期肿瘤较小,声像图缺乏特异性改变,导致良恶性乳腺肿瘤在声像图上出现交叉显像,给乳腺肿瘤鉴别带来一定困难[8]。
近年来,超声引导下穿刺活检已成为手术外获取病理资料的重要手段,与传统活检取材相比,能够在可视化指导下,完成精确穿刺,提高穿刺成功率[9]。本研究中,所有患者均穿刺成功,且无感染、乳房内出血等并发症,仅部分患者出现乳房胀痛、穿刺部位少许渗血,但无需特殊处理,可自行缓解,由此可见,超声引导下穿刺活检安全性较高。在穿刺前仔细明确病灶部位和周围血管分布情况,做到“快”、“准”、“稳”,严格无菌操作,避开周围血管,从而降低乳房胀痛和渗血情况[10]。本研究结果显示,超声引导下穿刺活检诊断良性乳腺肿瘤病灶大小、形态的准确率与术后病理学检查诊断结果无统计学差异,与王小洁[11]的研究结果一致。说明超声引导下穿刺活检和术后病理检查在诊断良性乳腺肿瘤中效能相似,但超声引导穿刺活检具有恢复快、创伤小、安全性高等特点,且不会给乳腺皮肤留下瘢痕,患者更易接受[12]。为进一步验证超声引导下穿刺活检对良性乳腺肿瘤的诊断效能,本研究将数据纳入ROC曲线模型分析,结果显示,超声引导下穿刺活检诊断良性乳腺肿瘤的准确率为86.30%,特异度为86.30%,敏感度为100.00%,说明超声引导下穿刺活检在诊断良性乳腺肿瘤中具有较好诊断效能。超声引导下穿刺活检诊断良性乳腺肿瘤的优势:(1)超声高频探头能够清晰显示出乳腺各层组织和病变情况,能够准确分辨良恶性乳腺肿瘤[13];(2)超声引导辅助对乳腺肿瘤定位准确,直观性强,一方面增加了取材的准确度,另一方面避免了对其余组织的损伤[14-15];(3)超声引导穿刺能够避免传统活检穿刺的盲目性,减轻患者痛苦,从而更易获得患者的配合,且对较小的乳腺肿瘤也具有较高检出率[16-17]。
Logistic回归分析结果显示,压力与压放频率≤1或≥4、感兴趣区域面积<病灶大小2倍、病灶底部距体表≤2 cm、病变弹性系数重叠是影响超声引导下穿刺活检诊断良性乳腺肿瘤诊断结果的独立因素,易造成误诊。乳腺肿瘤的判定主要依据周围组织相对硬度信息,而感兴趣区域选取可影响最终诊断结果。感兴趣区域包含病灶和周围相对正常组织,可全面了解组织硬度。本研究单因素分析结果中,诊断正确组感兴趣区域面积≥病灶大小2倍率高于误诊组,说明感兴趣区域面积超过病灶大小2倍可提高诊断正确率,对此在选定感兴趣区域面积时,需超过病灶大小2倍,以便较好地反映病灶和周围组织的相对硬度,提高诊断准确率。本研究中,误诊组患者的压放频率大多≥4或≤1,说明当压力与压放频率≥4或≤1时,容易造成误判,原因在于:施加过大外力时,即便硬度较大的恶性乳腺肿瘤,也会导致发射回波信号增大,误判为硬度小的良性乳腺肿瘤;施加外力过轻时,会导致反射回波信号相对变小,误判为硬度较大病变组织。因此在检查前,需将压力与压放频率调整为2~3[18]。本研究中,误诊组患者病灶底部距体表≤2 cm患者的比例高于诊断正确组,说明病灶位置也会影响诊断结果;原因在于:相同硬度组织,在同等作用力压迫下产生的位移量,病变位置浅的位移量要比位置深的大。因此,对于非常浅表的病灶,需保证感兴趣区覆盖整个病灶[19]。不同组织间弹性系数存在一定重叠,例如叶状囊肉瘤纤维及胶原组织少,富含癌细胞,组织硬度低,弹性成像评分低而造成误诊,而良性乳腺肿瘤内玻璃样变、胶原化、钙化也是造成假阳性的主要原因,对于并发钙化、玻璃样变、丰富间质细胞者,需多次筛查或联合其他影像技术,从而提高诊断正确率。
综上所述,超声引导下穿刺活检具有经济安全、无瘢痕、破坏性小、创伤小等优点,可保证采集的准确性和安全性,提高诊断良性乳腺肿瘤正确率,有助于早期发现乳腺肿瘤。
