硬膜外阻滞麻醉在分娩镇痛中实施效果探究
2022-04-25任岩贵
任岩贵
(云南省德宏州人民医院 云南 德宏 678400)
对于女性来讲,分娩属于一种正常的生理过程,但在分娩时会产生剧烈的疼痛,对产妇的心理及生理造成严重影响,促使更多产妇因心理原因抗拒分娩时带来的疼痛,而采用分娩镇痛或者剖宫产的形式。随着产科分娩技术的不断发展与趋于成熟,人们对于医疗方面的要求及标准也有所上升,安全无痛的进行分娩不但属于一种愿望,更应当属于产妇的权利在临床广泛推行,有效降低其分娩时的疼痛感。现今,在临床一般较为常使用的分娩镇痛方式有吸入性麻醉、催眠、穴位刺激等,但不同的形式其优缺点也有所不同。现今,需要寻找一种镇痛作用理想,且不会对中枢神经造成影响的麻醉方式。硬膜外阻滞麻醉其镇痛效果十分理想,对循环动力学产生的影响比较小,且不会对中枢神经产生压制作用,可控性较大,患者的配合度更高等特点,属于一种较为理想的麻醉镇痛方式[1]。针对此状况,本文就我院特定时间生产的产妇开展研究,具体内容见下。
1 资料与方法
1.1一般资料
把我院2019年12月到2020年12月生产的66例产妇进行研究,依照就诊时间先后顺序划分小组,把其分成实验组和对照组,每组都有33例产妇。对照组最小年龄为23岁,最大年龄为35岁,平均是(28.17±2.49)岁;孕周时长37.5-41.5周,平均是(40.18±0.49)周。实验组最小年龄为21岁,最大年龄为36岁,平均是(28.39±2.57)岁;孕周时长38-42.5周,平均是(40.39±0.54)周。全部产妇的一般年龄、孕周时长、基础病情资料相比较没有显著差异(P>0.05),能够进行比对。
选入要求:(1)全部产妇都属于单胎、头位;(2)精神及认知正常,具有良好的语言沟通能力,自愿加入本次研究;(3)产妇及其家属在医护人员的健康教育下充分了解此次研究情况,并在相关文件上签字;(4)年龄在21-36岁范围内,孕周时长在17.5-42.5间;(5)产前没有服用过镇痛、催眠类药物。
排除要求:(1)产妇的病情信息不齐全,存在部分漏缺;(2)拒接后续护理,中途退出研究;(3)对于本次麻醉用药存在过敏情况;(4)合并其他高血压、糖尿病等;(5)凝血功能存在异常状况;(6)存在阴道分娩禁忌症情况。
1.2方法
对照组进行自然分娩的方式,在分娩阶段时,让助产医护对其进行情感及语言上的支持,陪同其完成分娩过程。实验组产妇选择在分娩时进行硬膜外阻滞麻醉。选择L2-3间隙,严格按椎管内穿刺操作规范操作硬膜外穿刺,向头端置入硬膜外导管,经硬膜外导管注入试验剂量(1%利多卡因)5ml,观察5-10min,排除导管置入血管或蛛网膜下隙,若无异常现象接PCEA镇痛泵(药物构成1%罗哌卡因20ml+0.4mg芬太尼+0.9%生理盐水180ml),泵入首剂量5-10ml,测量镇痛平面(维持在T10水平),进行疼痛(VSA)和运动阻滞(Bromage)评分;首剂量后,维持量根据产妇疼痛情况个性化给药(4-10ml/h),自控量4-10ml,锁定时间15min-30min[2-3]。
1.3观察指标
观察比较两组产妇的产后2h失血量情况、产程时长、分娩形式、VAS评分、新生儿Apgar。(1)产程时长,其囊括第一产程、第二产程、第三产程。(2)分娩形式,其囊括剖宫产、自然分娩、阴道助产。(3)VAS疼痛情况,运用VAS疼痛量表对产妇的疼痛情况进行评判,分数越高,表明产妇感受到得疼痛更加剧烈。
1.4统计学方法
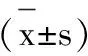
2 结果
2.1比较两组产妇的产后2h失血量情况
从数据可以了解到,实验组中小于480ml有31例,480-980ml有2例,大于980ml有0例;对照组中实验组小于480ml有30例,480-980ml有3例,大于980ml有0例。产妇的产后2h失血量情况与对照组没有显著差异(P>0.05),见表1。
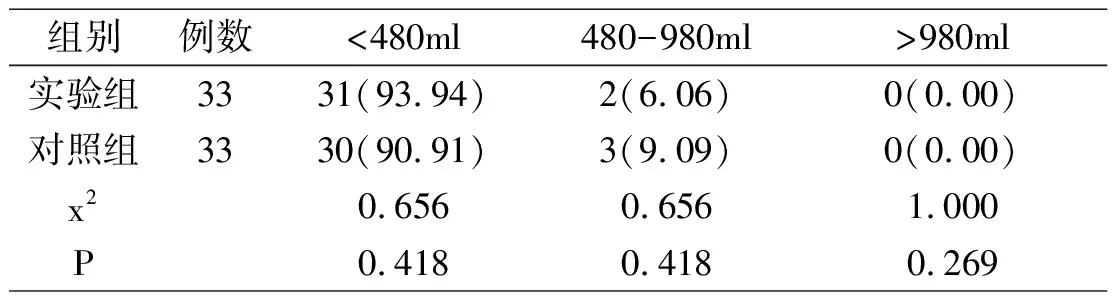
表1 两组产妇的产后2h失血量情况比较[n(%)]
2.2比较两组产妇的产程时长
从数据可以了解到,实验组中第一产程(169.39±90.14)min,第二产程(74.39±45.68)min,第三产程(9.17±3.54)min;对照组中第一产程(121.18±94.20)min,第二产程(48.74±42.55)min,第三产程(9.06±3.62)min。实验组产妇的第一产程、第二产程相对于对照而言更高,相比存在大的差别(P<0.05),两组产妇的第三产程相比没有显著差异(P>0.05),见表2。
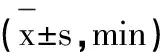
表2 两组产妇的产程时长比较
2.3比较两组产妇的分娩形式
从数据可以了解到,实验组中剖宫产有1例,自然分娩有29例,阴道助产有3例,自然分娩率为87.88%;对照组中剖宫产有5例,自然分娩有21例,阴道助产有7例,自然分娩率为63.64%。实验组产妇的自然分娩情况相对于对照而言更为理想,组间相比存在大的差别(P<0.05),见表3。
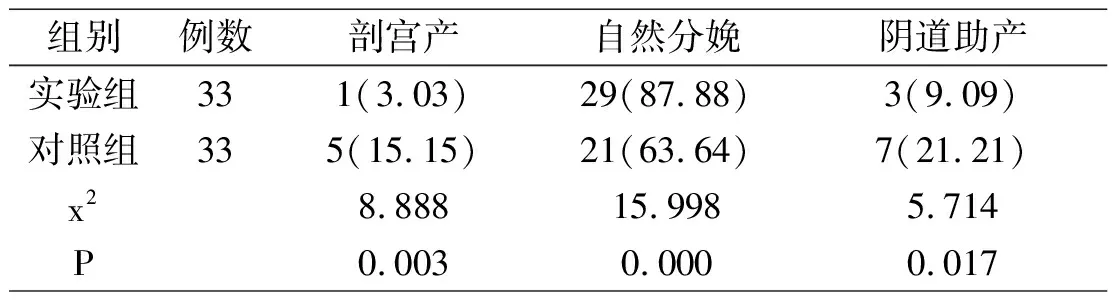
表3 两组产妇的分娩形式比较[n(%)]
2.4比较两组产妇的VAS评分、新生儿Apgar
从数据可以了解到,实验组中VAS评分(3.29±0.45)分,新生儿Apgar(9.17±0.57)分;对照组中VAS评分(6.89±1.37)分,新生儿Apgar(9.23±0.62)分。两组产妇的新生儿Apgar相比没有显著差异(P>0.05),实验组产妇的VAS评分相对于对照而言更为理想,组间相比存在大的差别(P<0.05),见表4。
表4 两组产妇的VAS评分、新生儿Apgar比较分)
3 讨论
分娩疼痛会给产妇的心理状况带来巨大的影响,促使其在分娩时期发生生理、心理上的应激反应情况。疼痛过于强烈会使交感神经异常兴奋,同时增强儿茶酚胺类物质的向外散发及扩散,对产妇的宫缩、子宫血管收缩等造成一定影响,且疼痛会使母体换气过度,提高呼吸性碱中毒的风险性,对母婴的安全造成威胁[4]。从而促使其内分泌及神经系统出现巨大改变,内容如下:(1)减缓宫口扩张的速度,促使交感神经活跃,引起子宫收缩异常等情况,从而推迟产程时长。(2)提升产妇的基本代谢率及需氧量,促使胎盘供血显著变少,引起其因为通气太过儿产生呼吸性碱中毒事件,增强疲惫感[5]。(3)强烈疼痛会使产妇发生尖叫或者闭气等情况,促使母体及胎儿出现缺氧,提高胎儿出现宫内窘迫及产妇剖宫产的概率。通过对其进行有效的镇痛,能够确保产妇体内保持酸碱平衡,提高自然生产率及改善妊娠结局。实验组产妇的自然分娩情况相对于对照而言更为理想;两组产妇的新生儿Apgar相比没有显著差异(P>0.05),实验组产妇的VAS评分相对于对照而言更为理想,组间相比存在大的差别(P<0.05)。
产妇的产后2h失血量情况与对照组没有显著差异(P>0.05);实验组产妇的第一产程、第二产程相对于对照而言更高(P<0.05),两组产妇的第三产程相比没有显著差异(P>0.05)。无痛分娩不仅会对产妇进行相应的药物医治,还会进行相应的心理安抚,能够有效减低其在分娩时的疼痛感。现今,产妇与其家属比较在意如何有效降低分娩阶段的疼痛,及能否运用一种安全性较高、效果理想的镇痛方式,这两种都和分娩阶段护理质量、产妇分娩时的舒适感等因素存在一定关联。查阅相关文献可以得出,人们比较喜爱的一种分娩镇痛形式符合以下要求:(1)对运动神经不会影响阻碍,在分娩时产妇的下肢能够活动自由,且保持属于清醒状况。(2)镇痛的见效时间迅速,且用药安全性更高。(3)分娩镇痛后,不会对产妇的子宫收缩能力及产程造成任何不利影响。硬膜外阻滞麻醉在临床属于较为常用的镇痛形式之一,且镇痛效果十分理想。其需要在产妇第一产程时把宫口开至2.4cm,随后对其进行麻醉,能够减轻低疼痛感,适当舒缓产妇的负面情绪,利于降低对机体的耗氧需求,及血液中儿茶酚胺的含量,避免出现胎儿产生酸中毒等不良情况的风险[6]。同时,疼痛的降低,能够促使压力下降,避免产妇出现通气过度的现象,确保其得到足够的休息,适量改善产妇的饮食,能够避免新生幼儿出现酸碱失衡及缺氧等情况,提高新生儿的存活率。罗哌卡因属于酰胺类局麻药物之一,其毒性反应较小,不会对人的心血管及中枢神经形成影响,镇痛及麻醉效果十分理想,使用广泛应用于临床。
以上所述,对产妇进行硬膜外阻滞麻醉,用药安全性更高,提高产妇的自然分娩率及改善新生幼儿的结局状况,值得在临床广泛推行。
