肩袖部分损伤研究进展
2022-04-25李建杨星光
李建 杨星光
1 贵州省骨科医院运动医学科(贵阳550007)
2 上海交通大学附属第六人民医院骨科(运动医学科)(上海200233)
肩袖部分损伤(partial- thickness rotator cuff tears,PTRCTs)是临床常见的一种疾病,引发的疼痛伴活动受限,会严重影响患者生活质量。尽管肩袖损伤的发病率很高,但大多数研究都集中在全层肩袖撕裂上,而对PTRCTs 的研究多为手术技术的报道,对病因及保守治疗的研究较少,因此,PTRCTs 的诊疗仍然存在争议。本综述广泛查阅近些年国内外有关肩袖部分损伤治疗的相关研究报道,以“shoulder”、“arthroscopy”、“rotator cuff”、“partial thickness tear”、“repair”为主题词,检索PubMed、Ovid、MEDLINE(1946-2021)、Embase、The CochraneLibrary 数据库,对PTRCTs 的解剖、病因、流行病学、诊断和治疗进展等进行总结。
1 解剖
肩袖由冈上肌、冈下肌、肩胛下肌及小圆肌组成,止于肱骨大、小结节并相互融合,形似“袖口”[1]。肩袖的止点为腱索,围绕较薄的组织形成新月形结构附着于大小结节上,该区域是肩袖最常发生撕裂的地方[2]。肩袖足印区包含5 层不同的组织层次[1],第1 层为喙肱韧带的延续,第2 层和第3 层为腱性纤维,第4 层为疏松结缔组织,第5 层为关节囊。尽管组成肩袖的肌腱之间有交错,但研究表明不同人体肩袖的长度和宽度都不同[3,4]。
最近,一项关于冈上肌和冈下肌在大结节处止点的研究表明,与传统的观点不同,冈下肌肌腱占据了大结节的大部分外侧面,而冈上肌只附着于大结节的前侧一小部分上,其余跨过二头肌腱表面与肩胛下肌交织附着于小结节上[5]。
2 流行病学
研究表明PTRCTS 的发病率从13%到32%不等[6,7],与患者的年龄密切相关。在一项关于无症状PTRCTS 的研究中[6],PTRCTS 的总发病率为20%,在40岁以下的患者中发病率约为4%,而在60岁以上的患者中发病率高达26%。这种与年龄相关的发病率差异得到了Viswanath 的支持[8],在40~60 岁的人群中肩袖全层或部分撕裂的发病率为5%~11%,而在≥70 岁以上的人群中发病率为80%,在50 岁以后肩袖撕裂的患病率呈线性增加。
然而,PTRCTS 的真实发病率实际上可能更高,对249 具尸体冈上肌腱的解剖研究[9]结果显示,13%有PTRCTS,其中55%为腱内撕裂、27%为关节侧撕裂、18%为滑囊侧撕裂,这表明绝大多数冈上肌腱内撕裂在之前的研究中可能被忽视了,因为腱内撕裂的影像学诊断很困难。同样,PTRCTS在过顶运动人群中的发病率亦很高,达到26%[10]。Alrabaa 等[11]的研究表明,肩袖撕裂(包括部分或全层撕裂)的总体发病率为40%。总之,以上这些研究表明PTRCTS的发病率很高。
3 病因
PTRCTS的病因是多因素的,内因或外因都会导致肩袖撕裂。内因,包括与年龄相关的组织细胞萎缩和血管减少,使肌腱容易发生退行性变和腱内撕裂[12]。外因,包括肩峰下撞击、盂肱关节不稳定和关节内撞击[13]。在内因的基础上,外因可以进一步导致肩袖撕裂。在内外因的基础上,创伤会导致肩袖张力超负荷和纤维断裂,从而引起肩袖撕裂,且PTRCTS 通常会随着时间的推移撕裂面积逐渐增大[14]。
综上所述,PTRCTS是在改变的生物力学环境中继发与年龄相关的退行性疾病。此外,即使进行了相关手术(如肩关节镜下清理、肩峰成型、肩袖修补等),也有可能发生撕裂进展[15]。
4 诊断
PTRCTS 的诊断需将临床表现与影像学检查相结合,常见表现包括疼痛、无力和活动受限,常用的影像学检查有超声、磁共振成像(magnetic resonance imaging,MRI)、MR关节造影。
PTRCTs 在临床上表现为疼痛、无力,且以夜间痛明显。进行体格检查时可有大结节区域压痛,Neer征、Hawkins-kennedy 撞击试验、Jobe 试验、疼痛弧(患肩上举60°~120°)阳性。
超声检查是肩袖全层撕裂可靠且经济实惠的工具[16]。然而,由于难以将PTRCTS与肌腱瘢痕组织或小的全层撕裂区分开来,因此其在PTRCTS诊断中的应用受到限制,且该检查对操作者的技术要求较高,从而限制了其在临床上的广泛应用。MRI在肩袖撕裂的检查中应用最广泛,但在准确诊断PTRCTS 上有局限性,针对PTRCTS,MR关节造影是临床首选的检查方式,其较高的平均灵敏度(85.9%)和特异性(96.0%)使其优于其他检查方法[16,17]。虽然MRI可以用于诊断PTRCTS,但需将MRI与临床表现结合起来,这对于评估PTRCTS是否需要手术治疗至关重要。
尽管影像检查技术在不断进步,但关节镜仍然是诊断PTRCTS 的金标准[18]。关节镜可以直视下观察肩袖的滑囊侧、关节侧有无撕裂,还可评估肩袖撕裂区域肌腱质量及愈合能力。此外,还有一些特殊技术用于辅助PTRCTS 的诊断,包括亚甲基蓝的使用、缝合标记以及用于诊断腱内撕裂的“气泡征”[19]。
5 分型
PTRCTS 常按解剖部位(关节侧、滑囊侧、腱内撕裂)、所累及肌腱(冈上肌、冈下肌、肩胛下肌及小圆肌)以及肌腱撕裂厚度所占的比例进行分型。目前,应用最广泛的为Ellman[20]分型法,它根据解剖部位和分级进行分型,按撕裂部位分为关节侧、滑囊侧及腱内撕裂;按撕裂级别分为3 级,1 级:深度<3 mm,2 级:深度3~6 mm,3 级:深度>6 mm。撕裂面积=撕裂基底×最大回缩长度(单位:mm2),见图1。但这种分型系统有许多不足的地方,例如无法判断肩袖组织质量、撕裂面积等。此外,在应用MRI 及关节镜进行分型时术者的主观性较强,不同术者之间存在差异[21]。尽管如此,Ellman 分型法仍然是目前应用最普遍的方法,已被广泛应用于手术方案的制定。
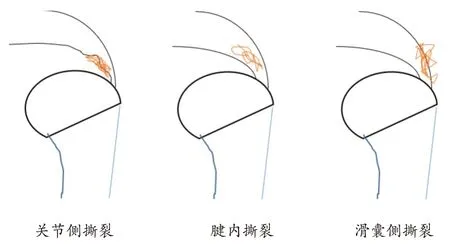
图1 PTRCTs的Ellman分型示意图
6 保守治疗
PTRCTS的最佳治疗需考虑的因素较多,包括患者的年龄、症状、肩关节功能、撕裂大小、撕裂位置(关节侧、滑囊侧、腱内撕裂)、病因(退行性、创伤性)、职业以及业余活动爱好等。在大多数情况下,可先试行保守治疗(如康复功能锻炼、非甾体抗炎药、针灸、理疗、关节腔注射和局部封闭等),因为与全层撕裂不同,PTRCTS脂肪浸润、肌肉萎缩和撕裂进展的风险相对较低。有研究表明,正规地进行康复功能锻炼及口服非甾体抗炎药可以改善肩关节的活动度及控制疼痛,但需注意的是,有针对性的康复锻炼应在肩关节无痛活动中进行,并应进一步结合肩关节功能性、特定运动或特定工作的锻炼,以促进肩关全面活动度的恢复。当康复锻炼及口服非甾体抗炎药失败时,可考虑进行肩峰下注射皮质醇类激素,注射皮质醇类激素可明显改善肩关节活动度及减轻疼痛。尽管皮质醇类激素可短期缓解疼痛,但在关节镜下肩袖修复前一年内多次重复注射皮质醇类激素会增加手术并发症和翻修手术的风险[22]。Lo 等[23]回顾性分析了37 名接受保守治疗的PTRCTs 患者(平均年龄52.9 ± 9.3 岁,6 例急性损伤,31 例慢性损伤)的随访结果,经过平均46 ± 7 个月的随访,肩关节功能评分显着提高,76%的患者没有表现出肩袖撕裂进展。近期研究表明,对于无症状及撕裂厚度<50%的患者更倾向于保守治疗,在某些爱好运动人群中,PTRCTS的保守治疗效果可能会更好[24]。当然,需要进一步的研究来验证保守治疗在不同患者群体和不同撕裂类型中的有效性。
7 手术治疗
大多数影像研究表明,PTRCTS 的自愈能力非常小,即PTRCTS不具备随着时间的推移有自我愈合的能力[25]。且即使接受了肩峰下减压术,也不能阻止肩袖撕裂的进展[26]。PTRCTS 的手术指征包括经过3~6 个月正规保守治疗无效或年轻的创伤患者。目前治疗PTRCTS的手术方式众多(如清理、肩峰下减压、肩峰成形、修补等),但手术方式的选择需多因素综合考虑,其中,最主要的因素是肌腱撕裂厚度所占的比例[27]。Weber 等[28]在对肩袖撕裂厚度>50%的PTRCTS 患者的一项回顾性研究中发现,与随访时间为2~7年单纯的肩袖清理术相比,肩袖修补术后美国加州大学(University of California Los-Angeles,UCLA)肩关节评分更高,再撕裂率更低。
尽管肩袖撕裂厚度所占的比例是决定PTRCTS 手术方式的一个重要因素,但年龄、撕裂形态、职业等因素亦需考虑。此外,特定患者人群的修复指征亦不同。对于无力和严重功能受限的患者,即使撕裂厚度<50%,也需进行修复手术;而对于其他患者,如过顶运动员,简单的清理术亦可让肩袖撕裂厚度>75%的患者获得良好的效果[29]。
7.1 关节镜清理术伴或不伴肩峰成形术
关节镜下单纯清理术,通常用于肌腱撕裂厚度<50%的PTRCTS患者,可同时行或不行肩峰成形术。在Ellman 最初的一项回顾性分析中[30],50 名患者行关节镜下肩峰成形术,随访结果表明88%的患者获得了良好的疗效,表明关节镜下肩峰成形对PTRCTS患者是一个可行的方法。随后的大量研究表明关节镜清理术具有良好手术效果,但没有明确表明肩峰成形术能增加手术疗效[31-33]。虽然这些研究的中短期随访均有良好的临床疗效,但长期结果尚不清楚[34]。
同样,单纯关节镜下清理术在运动员PTRCTS中的结果也不相同。在一项对40 岁以下运动员行关节镜下肩峰成形术的研究中,86%的急性创伤患者获得了满意的结果,64%的患者能够重返运动,然而,在有疼痛症状的运动员中,只有45%的患者能够重返运动[35]。Weiss 等[36]的一项研究进一步证实了这一点,即在关节镜清理后,投手能够恢复投掷,然而,只有55%的人能够回到相同或更高的伤前运动水平。
此外,一些PTRCTS在单纯关节镜下清理或肩峰成型术后更容易失效。Cordasco 等[37]报告了关节镜下肩峰下减压治疗肌腱撕裂厚度<50%的PTRCTS 总体结果良好,然而,滑囊侧的再撕裂率(29%)明显高于关节侧(3%),因此,对于肌腱撕裂厚度<50%的滑囊侧撕裂患者,单纯关节镜下清理或肩峰成型效果可能欠佳,可以考虑进行肩袖修补。
虽然许多研究都报告了关节镜下单纯清理术良好的临床结果,但单纯行关节镜下清理术或联合肩峰成形并不能阻止PTRCTS进展为全层撕裂[13]。因此,当进行单纯关节镜清理术伴或不伴肩峰成形术时,患者可以改善症状,获得满意的临床结果,然而,尽管进行了手术治疗,但PTRCTS仍有可能进展为全层撕裂。故与保守治疗类似,需系统评估单纯关节镜下清理术伴或不伴肩峰成形术的适应证及撕裂进展的风险,包括年龄、肌腱质量及对运动功能的需求等。
7.2 关节镜下修补术
关节镜下修补术包括转为全层修补和原位修补,原位修补又包括穿肌腱修补、关节内修补以及经骨道修补[38,39]。
7.2.1 转为全层修补
PTRCTS 转为全层修补即将部分撕裂转为全层撕裂进行修补,主要应用于滑囊侧撕裂。该技术的主要优点是彻底去除失活的肩袖组织,并使用标准的肩袖修补技术进行修补,且在术后活动度、力量、疼痛缓解和整体功能方面都有显著改善[40]。Kamath 等[41]报告了转为全层修补后的总体满意率为93%,其中88%的患者在术后11 个月时通过超声检查发现肩袖是完整的。Iyengar 等[42]证明了转为全层修补后UCLA 评分显著提高,82%的患者在术后MRI随访中肩袖是完整的。
转为全层修补具有良好的临床疗效和更好的解剖结构恢复,并具有使用常规肩袖修补技术的优势。然而,从大结节上分离残留的完整肩袖组织因破坏了原本正常的肩袖组织,肩袖愈合后均为瘢痕愈合,其抗拉强度较正常肩袖组织低,这促使越来越多的外科医生探索其它手术方式来修补PTRCTS。
7.2.2 原位修补
原位修补技术具有修补撕裂部分的同时保留了剩余正常肩袖结构完整性的理论优势,包括穿肌腱修补、关节内修补以及经骨道修补,见图2。
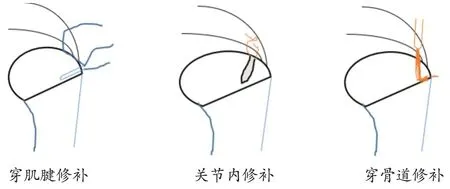
图2 三种原位修补技术模式图
尽管已有很多原位修补技术报道,但穿肌腱修补术仍是目前最常用的技术,且多应用于关节侧PTRCTS。Castricini 等[43]研究表明,术后经过平均33个月的随访,93%的患者使用穿肌腱修补术获得了满意的临床疗效及肩袖组织在大结节的最佳覆盖,且术后MRI随访没有再次撕裂。穿肌腱术修复在运动员中亦表现出良好的疗效,33%~89%的运动员能重返伤前运动水平或更高水平,但是伴随有肩关节不稳定、肩关节上盂唇的前后部损伤(superior labrum anterior and posterior,SLAP)损伤、二头肌腱炎的患者结果较差且无法重返运动[44-46]。
关节内修补技术主要应用于关节侧PTRCTs[47,48],该技术将锚钉在关节内置入,应用缝合勾缝合关节侧撕裂后在关节内打结固定,此技术对术者要求较高,临床不常用。
穿骨道修补技术亦主要应用于关节侧PTRCTs[49],该技术应用一种特制的缝合器械穿过肌腱及大结节,将缝线引出后在大结节处打结固定,该技术有引起大结节骨折的缝线,特别是骨质疏松的患者,目前临床应用报道较少。
此外,针对3种不同类型的PTRCTs 临床缝合方式亦不同。滑囊侧撕裂,根据退变程度,可以分为转为全层修补或原位修补,原位修补时仅修补撕裂滑囊面,保留关节面部分及上关节囊,可以采用单排修补或缝线桥修补;关节侧撕裂可以分为转为全层修补和原位修补,原位修补包括穿腱修补和关节内修补及穿骨道修补;腱内撕裂有将其变为全层的,也有仅打开滑囊侧进行清理后修补的,具体根据肌腱退变情况决定。
然而,不管应用何种原位修补技术,即使在肩关节术后功能评分很高的患者中,一些肩部疼痛症状也可能持续存在。这种残留的疼痛症状是多因素的,有研究将这种症状归因于肩袖滑囊侧与关节侧肩袖表面张力不匹配[50]。因此,有学者应用全关节内技术,将回缩的肩袖组织缝合至大结节,从而达到更解剖的修补[51]。
7.2.3 全层修补与原位修补的比较
许多生物力学研究比较了全层修补与原位修补的疗效,在关节侧PTRCTS 的尸体模型中,Gonzalez-Lomas等[52]证实,在循环载荷下,与全层双排修补相比,原位修补再撕裂率较低,承受的最大负荷较高。同样,在绵羊模型中,Peters等[53]得出了了相同的结果。
虽然穿肌腱法修补较全层修补具有理论和生物力学优势,但临床优势并不明显。在Castagna 等的一项研究中[54],74名患者随机进行全层修补和穿肌腱修补,两组患者的constant评分和VAS评分均有显著改善,但组间无统计学差异。然而,在亚组中,与穿肌腱修补相比,全层修补术后肩袖强度评分显著升高。Shin[55]的研究表明,两种修补技术之间具有类似的临床结果,但与穿肌腱修补相比,全层修补术后肩关节活动度恢复更快,术后3 月时疼痛减轻明显。虽然很多研究报道全层修补的再撕裂率较高,但FranceChi 等[56]研究表明两种修补技术具有类似的再撕裂率。生物力学研究虽然表明穿肌腱法具有优越的机械性能,但临床上经肌腱修复尚未见比全层修复更低的再撕裂率。
8 生物辅助治疗
近些年来,在肩袖疾病的治疗中,利用生物技术(例如干细胞移植、富血小板血浆)的研究越来越多。这些疗法通过增加或改变肩袖环境内的生长因子来促进愈合。虽然此类技术的研究逐渐增多,但很少有临床证据支持常规使用[57]。
细胞疗法在肩袖损伤疾病中的应用报道较少。Wang 等[58]报道了应用自体肌腱干细胞成功修复1 名PTRCTS 的优秀运动员。在另一项研究中,Ellera Gomes 等[59]报道了14 名患者在修补全层肩袖撕裂时,将单个骨髓间充质干细胞注射到肌腱边缘,在12个月的随访中,14 例在MRI 上显示肌腱完整,24 个月时有11例维持了上述结果。
绝大多数与肩袖损伤相关的生物治疗方面的文献,主要集中在富含血小板血浆(platelet riched plasma,PRP)上。虽然一些研究表明了良好的结果[60],但很多研究表明没有显著差异[61]。虽然临床结果似乎没有显著差异,但PRP可能会改善肩袖术后的愈合[62]。
总之,目前看来,几乎没有临床证据支持常规使用PRP 注射治疗肩袖损伤。此外,虽然PRP 的获取较容易,但各种提取、浓缩以及注射技术的不同限制了该技术的应用,这在一定程度上可能是造成使用PRP 结果参差不齐的原因。需要进一步的研究来确定PRP或其他生物辅料的临床有效性。
9 小结
PTRCTS是一种临床常见的疾病,可导致肩部功能障碍。根据撕裂的大小和位置以及患者的个体差异,有许多治疗方法可供选择。在保守治疗失败之后,肌腱撕裂≥50%是手术修补的指征。虽然已经报道许多手术方法,但并没有任何一种技术有绝对的优势。此外,除常规保守与手术治疗之外,还应考虑生物辅助治疗的应用。
