感染相关急性肾损伤的临床特点及预后分析
2022-04-23陈颖聪刘妍妍孙华洁赵煜成丁越越马红珍
陈颖聪 刘妍妍 孙华洁 赵煜成 丁越越 马红珍
急性肾损伤(acute kidney injury,AKI)是指各种原因导致的以短时间内肾功能快速下降为特征的一种临床综合征,是目前临床常见的急危重症之一。研究表明,我国AKI 发病率约为11.6%[1]。临床引起AKI 的病因较为复杂。严重感染是导致AKI 的主要原因之一,其中以腹腔感染及肺部感染较为常见[2]。本研究通过住院病历系统收集2018 年12 月至2020年12 月期间于浙江中医药大学附属第一医院住院治疗的AKI 患者,通过回顾其病历资料,筛选出其中符合感染相关的病例,分析并研究感染相关AKI 患者的主要临床特点及预后情况。
1 资料与方法
1.1 一般资料 观察对象为2018 年12 月至2020年12 月期间于浙江中医药大学附属第一医院住院治疗的AKI 患者,通过回顾病史,筛选出感染相关AKI 病例共71 例。收集患者的临床资料,包括一般情况(姓名、性别、年龄),肾功能情况(肌酐基线值、峰值),基础疾病,预后情况(患者预后及肾功能恢复情况)等。
1.2 纳入及排除标准 纳入标准:(1)符合AKI 诊断[参照2012 年KDIGO(改善全球肾脏病预后组织)指南[3]]:①48h 内血肌酐(Scr)升高超过26.5μmol/L(0.3mg/dL);②确认或推测7d 内Scr 升高超过基线的1.5 倍。(2)有感染证据,并且AKI 的发生与感染之间存在明显的时间联系。排除标准:(1)存在其他可能诱发AKI 的相关因素,包括循环血容量不足(如大出血、腹泻、呕吐、大量出汗、过度利尿等),心脏疾病(如充血性心力衰竭、心肌病、心律失常等),肾中毒(如肾毒性药物、生物毒素、重金属等),尿路梗阻(如尿路结石、血块、前列腺疾病、肿瘤等);(2)已进行透析治疗的CKD 5 期患者;(3)临床资料不完整或缺乏真实性。
1.3 AKI 分期 根据AKI 分期标准(参照2012 年KDIGO 指南[3])分为三期:1 期:Scr 升高超过基线的1.5~1.9 倍,或Scr 升高超过26.5μmol/L;2 期:Scr 升高超过基线的2.0~2.9 倍;3 期:Scr 升高超过基线的3 倍,或Scr>353.6μmol/L,或已进行RRT,或肾小球滤过率(GFR)<35mL/(min·1.73m2)且年龄<18 岁。基线值定义为患者入院时或出现临床表现1 周内的Scr 值(若1 周内未检测Scr,可参考1 年内Scr 指标)[4],或经治疗后肾功能恢复且稳定时Scr 的最高值。
1.4 预后分析 根据出院情况将患者预后主要分为好转出院、死亡及自动出院三类;对其中好转出院患者的肾功能恢复情况进行评估,分为完全恢复(出院时Scr 恢复至发病前正常水平或基线水平)、部分恢复(出院时Scr 较峰值降低超过25%,但仍高于基线水平)、未恢复(出院时Scr 高于基线水平且较峰值降低小于25%,或依赖肾脏替代治疗)[5]。
1.5 统计学方法 应用SPSS 25.0 软件进行统计分析,符合正态分布的定量资料用均数±标准差()表示,采用独立样本t 检验;非正态分布资料用中位数表示,采用秩和检验;分类资料采用χ2检验;采用Lgistic 多因素回归分析影响感染相关AKI 患者预后的主要危险因素,P<0.05 认为差异有统计学意义。
2 结果
2.1 一般资料 本研究共观察AKI 患者323 例,其中纳入的感染相关AKI 患者71 例,年龄22~95 岁,中位年龄68 岁。20~40 岁6 例,41~60 岁15 例,61~80岁32 例,>80 岁18 例。男52 例(73.24%),女19 例(26.76%),男女比例为2.74∶1;感染部位包括肺部感染31 例(43.66%)、泌尿道感染18 例(25.35%)、腹腔感染15 例(21.13%)、皮肤软组织感染1 例(1.41%)、牙周感染1 例(1.41%),导管相关感染3 例(4.23%),不明原因血流感染2 例(12.82%)。合并脓毒症者共38 例;AKI 1 期10 例,2 期26 例,3 期35 例。
2.2 基础疾病情况 71 例患者中,合并高血压29例,糖尿病11 例,冠心病4 例,慢性肝病3 例,恶性肿瘤24 例。
2.3 科室分布 71 例来源于10 个科室,其中以重症医学科(31/87)、肾内科(18/87)及血液内科(10/87)三个科室为主。而在纳入的重症医学科病例中,有15 例是以脓毒血症或感染性休克作为主要诊断从其他科室转入,转出科室分别为肝胆外科(3 例)、骨伤科(2 例)、呼吸内科(1 例)、神经内科(1 例)、胃肠外科(4 例)、血液内科(2 例)、肿瘤科(2 例)。
2.4 预后情况 71 例患者中,好转出院32 例,其中肾内科16 例,重症医学科6 例,血液内科4 例,其余六个科室各1 例;死亡病例20 例(28.16%),19 例患者家属放弃治疗自动出院。在所有好转出院的患者中出院时肾功能完全恢复者仅占59.38%(19/32)。死亡病例包括肺部感染9 例,腹腔感染6 例,泌尿道感染1 例,导管相关感染2 例,不明原因血流感染1例,皮肤软组织感染1 例。其中脓毒血症合并AKI 占85%(17/20)。所有死亡病例 中,AKI 1 期2 例(10%),2 期12 例(60%),3 期6 例(30%)。
2.5 患者预后的独立危险因素 以好转出院和非好转出院(包括死亡及自动出院)作为应变量,将患者年龄分成20~40 分、41~60 分、61~80 分和>80 岁四组,纳入性别、年龄、高血压、糖尿病、冠心病、慢性肝病、恶性肿瘤、脓毒症等作为自变量,进行多因素Logistic 回归分析(见表1),结果显示,脓毒症及恶性肿瘤是影响患者预后的独立危险因素(P<0.05)。将除肺部感染、腹腔感染和泌尿道感染以外的所有感染归为其他感染,对感染部位和患者预后进行χ2检验(见表2),结果提示,不同感染部位的预后差异存在统计学意义(P<0.05)。泌尿道感染合并AKI 患者预后较好。
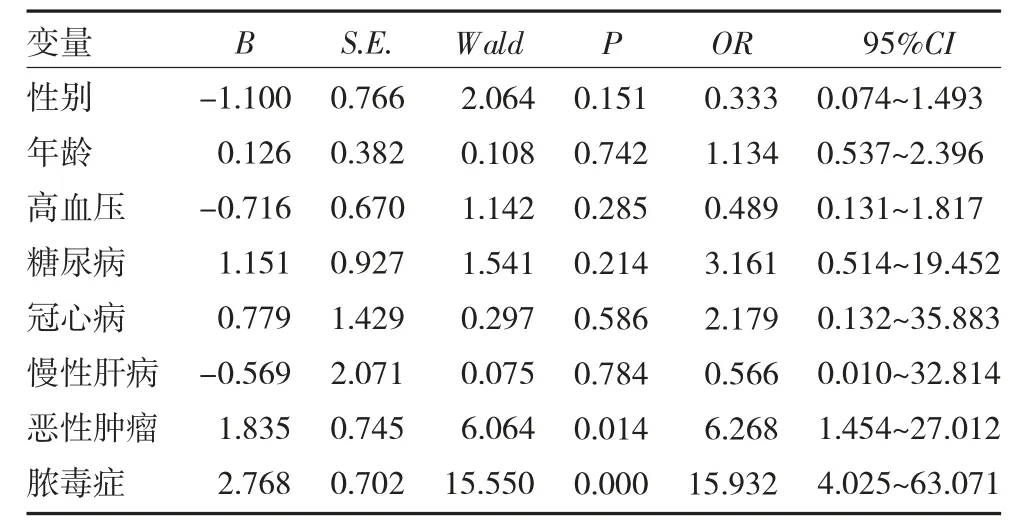
表1 影响患者预后的多因素Logistic 回归分析
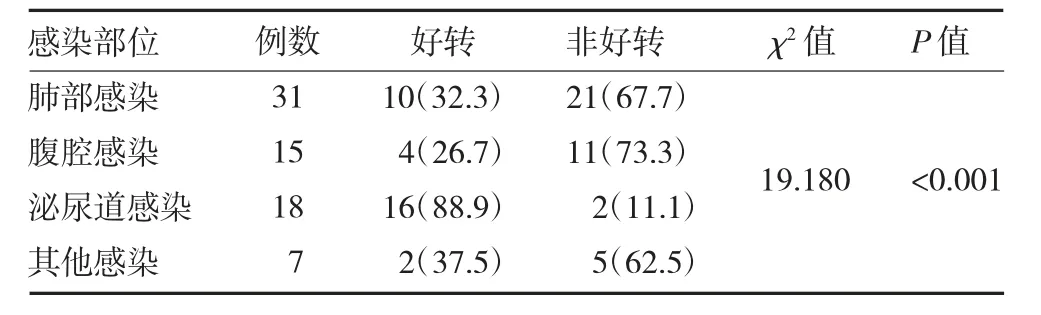
表2 不同感染部位患者预后情况比较[例(%)]
3 讨论
本研究统计了2018 年12 月至2020 年12 月在浙江中医药大学附属第一医院住院治疗的AKI 患者共323 例,其中感染相关AKI 的发病率约为21.98%(71/323),主要感染部位为肺部感染,约占43.66%(31/71)。感染相关AKI 患者的死亡率约28.17%(20/71),在所有死亡患者中AKI Ⅱ~Ⅲ期占比达85.9%。本研究中合并脓毒症者共38 例,其中死亡17 例(44.74%),另有13 例患者家属放弃治疗自动出院。目前国内外已有多项研究表明,脓毒症相关AKI(SAKI)具有较高的发病率和死亡率。欧洲一项纳入24个国家198 个重症监护室的前瞻性队列研究显示,S-AKI 的发病率约为51%,其中以肺部感染最为常见,约占68%,其次为腹部感染(22%)[6]。我国一项队列研究显示,即使在进行肾脏替代治疗(renal replacement therapy,RRT)的AKI 患者中,感染性休克患者的28d 死亡率仍有36.5%[7]。Chua等[8]研究显示,S-AKI 的1 年死亡率约40%。
本研究中老年患者比例明显高于其他年龄段,60 岁以上患者占比达70.5%。这可能与老年患者肾功能储备下降有关。且老年患者常合并有高血压、糖尿病、冠心病、慢性阻塞性肺病等基础疾病,其自身抵抗能力较弱,在遭受打击(如感染、炎症、手术等)时极易诱发AKI。多项研究亦提示年龄是发生AKI的主要危险因素之一[9-10]。本研究中男性患者占比明显高于女性,这与国内外的多项研究结果相似。Neugarten等[11]通过分析一大型国家数据库中住院AKI患者的性别分层发病率后发现,男性患AKI 的概率约为女性的2.2 倍。Hsu等[12]研究亦得出相似结论,男性AKI 的发病率约为女性的1.9 倍。研究表明,女性在AKI 中具有肾脏保护作用,这种保护作用可能与雌激素对AKI 发病机制中细胞过程的影响相关[13]。此外,向青云和熊文[14]研究表明,AKI 合并肺部感染患者中男性比例明显高于女性,而这种结果可能与吸烟相关。
本研究结果显示,脓毒症及恶性肿瘤是影响感染相关AKI 患者预后的独立危险因素。脓毒症是由感染引起的全身炎症反应综合征(SIRS),其常见并发症包括休克、急性肺损伤、代谢性酸中毒、弥漫性血管内凝血等,严重者会出现多器官功能不全,预后极差。当脓毒症患者合并AKI 时,往往提示病情处于比较凶险的阶段,本研究所有脓毒症病例中AKI Ⅱ~Ⅲ期占比达84.8%。研究表明,恶性肿瘤相关AKI 的发生率较高,我国一项横断面调查显示约18.6%的AKI 病例被定性为恶性肿瘤相关AKI[15]。这类AKI 的发生可能与肿瘤本身、肿瘤相关并发症以及治疗药物的不良反应等多种因素相关。对于恶性肿瘤患者,尤其是血液系统恶性肿瘤患者,由于机体的免疫功能明显下降,其对外界病原菌的抵抗能力较弱,容易发生严重感染以及脓毒血症,从而增加了发生AKI 的风险。
AKI 的漏诊率较高使得本研究所纳入病例主要集中在肾内科、血液内科及重症医学科三个科室,从而造成了研究结果的偏倚。后续研究若在现有基础上严格把控诱发因素,继续增大样本量或进行多中心取样,或许可以缩减误差。
综上所述,感染是临床诱发AKI 的主要危险因素之一,感染继发脓毒症患者若合并AKI 则死亡率极高。因此临床应当警惕AKI 的发生,尤其是对于有恶性肿瘤病史的老年患者。对于可能出现或者已经出现轻度AKI(AKI Ⅰ期)的患者,应当注意监测患者尿量及肾功能变化情况,并采取适当的AKI 管理,包括控制感染、改善肾脏灌注、避免使用肾毒性药物等,预防其向AKIⅡ~Ⅲ期进展,从而改善患者预后,减轻患者痛苦。
