两孔法腹腔镜辅助右半结肠癌完整系膜切除术技术要点及短期疗效
2022-04-22胡伟贤王俊江吴德庆吴伍林吕泽坚李勇蔡观福姚学清
胡伟贤,王俊江,吴德庆,吴伍林,吕泽坚,李勇,2,3,蔡观福,姚学清,2,3
1.广东省人民医院(广东省医学科学院)胃肠外科,广州 510080;2.广东省人民医院赣州医院(赣州市立医院)普通外科,赣州 341000;3.南方医科大学第二临床学院,广州 510515
结肠癌是常见恶性肿瘤,右半结肠腺癌占结直肠癌发病总数的41%[1]。自1991 年报道第1例腹腔镜右半结肠切除术以来[2],腹腔镜手术已广泛应用于结肠癌的治疗中。与开腹手术相比,腹腔镜结肠癌根治术具备创伤小、疼痛轻及切口美观等优点,其短期安全性和长期肿瘤学疗效与开腹手术相当[3,4]。随着腹腔镜技术的发展,以减少腹壁创伤的减孔或单孔腹腔镜手术在结直肠癌治疗领域逐渐出现。Bucher 等[5]和Remzi 等[6]在2008 年相继报告了单孔腹腔镜右半结肠切除术。Hohenberger 等[7]在2009 年提出完整结肠系膜切除(complete mesocolic excision,CME)理论,以其更优的肿瘤学疗效,成为右半结肠癌根治手术的新标准。单孔腹腔镜下完整结肠系膜切除的右半结肠癌根治术对手术医生操作要求较高,在同一通道下操作,器械之间的相互干扰无法避免。如在单孔的基础上,通过增加一个辅助操作孔来完成手术,即两孔法腹腔镜手术,可使操作难度大为减低。本研究分享本中心两孔法腹腔镜右半结肠癌CME 根治术的经验体会,探讨手术的短期疗效及技术策略。
1 资料与方法
1.1 一般资料
回顾性分析2019 年3 月至2019 年12 月间广东省人民医院胃肠外科行两孔法腹腔镜右半结肠癌CME根治术治疗的17例患者病历资料。本研究纳入的患者均确诊为右半结肠腺癌,男性12例,女性5例,年龄26~90 岁。
1.2 研究方法
1.2.1 术前准备 气管插管全身麻醉,患者取分腿位,术者站在患者左侧,扶镜手站在患者两腿之间。使用自制的单孔多通道操作装置,一般有2 个通道,分别作为观察孔、主刀操作孔(图1A、B)。经脐做3~4 cm 纵行切口,逐层进入腹腔,置入适配的切口保护套,套入单孔多通道操作装置,建立气腹,维持压力12 mmHg(1 mmHg=0.133 kPa)(图1C)。于左侧锁骨中线肋弓下缘做水平操作孔,置入5 mm 或10 mm 套管(Trocar),作为主操作孔(图1D)。
1.2.2 手术步骤(1)尾侧入路。患者取人字形体位,头低脚高,左倾30°,小肠置于左上腹。术者左手操作钳提起末端回肠系膜,切开小肠系膜根部与后腹膜融合形成的“黄-白交界线”,进入Toldt's 间隙,保留Gerota 筋膜。由外向内侧、尾侧向头侧分离,分离内侧界为显露胃肠系膜上静脉的右侧壁及后壁;分离上界,近端为结肠肝曲,远端为十二指肠球部。(2)中间清扫:辨清肠系膜上动静脉及回结肠动脉的位置,悬吊横结肠系膜。术者左手操作钳提起回结肠血管投影处肠系膜,于SMV 与回结肠静脉交角处切开系膜,解剖回结肠静脉并在其汇入根部找寻SMV 及SMA,分离SMV 及SMA 表面淋巴结及结缔组织。以SMV/SMA 为轴,根部结扎离断其属支(回结肠静/动脉,右结肠静/动脉,中结肠静/动脉),清扫203/213/223 组淋巴结,进一步解剖显露胃-结肠静脉干。在胰腺下缘切开横结肠系膜,显露胃后壁,向外侧分离至十二指肠球部与先前尾侧后方分离相会师。(3)头侧包抄。松解横结肠系膜与肝圆韧带悬吊,切开胃-结肠韧带,根据肿瘤的位置决定胃血管弓内或弓外清扫。肿瘤位于盲肠或升结肠则行标准右半结肠切除术,于胃大弯血管弓外中点至横结肠近端分离大网膜;若肿瘤位于横结肠肝曲或横结肠右半,则行扩大右半结肠切除术,沿大弯侧胃网膜血管弓内、距肿瘤远端10 cm 处横断胃网膜血管弓,沿弓内清扫网膜及淋巴组织至胃网膜右动静脉处,并在根部结扎离断胃网膜右动静脉。(4)体外吻合。经脐切口将标本取出,体外直视下离断肠管并行消化道重建,本研究患者均采用空肠-结肠侧侧吻合。重新建立气腹,冲洗腹腔,检查手术野,于右肝下留置腹腔引流管(见图2)。
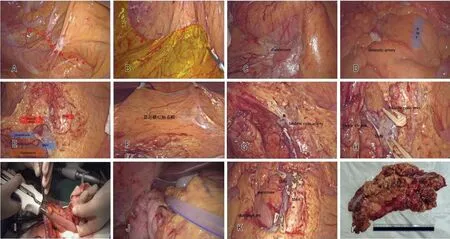
图2 手术关键步骤A:尾侧入路,回-结肠系膜与后腹膜融合“黄白交接线”(箭头与红色虚线处)B:游离平面,Gerota 筋膜(标黄色平面)的上方,沿Toldt's 间隙(红色虚线处)分离C:显露十二指肠降段,沿胰-十二指肠前筋膜向内侧、头侧分离D:寻找SMV 及回结肠动静脉E:清扫203 组淋巴结,在根部结扎回肠动静脉F:悬吊横结肠系膜G:沿SMA 与SMV 清扫213 组、223 组淋巴结,离断右结肠动静脉和中结肠动静脉H:显露Henle's 干,离断相应分支I:体外回肠-横结肠侧侧吻合J:留置腹腔引流管K:CME 及D3 清扫术野L:离体标本Fig.2 The key steps of surgery.A: Caudal approach,merging of meso-colic and posterior peritoneum "yellow-white crossover" (arrow and red dotted line indicated);B: Dissociated the plane,above the Gerota fascia (yellow plane marked),excised along Toldt ’s space (red dotted line);C: The descending segment of the duodenum was exposed and excised medially and cephalically along the pancreas-duodenal anterior fascia;D: SMV and ileocolonic arteries and veins were searched;E:The No.203 groups of lymph nodes were dissected,ligation of ileocolic arteriovenous vein was performed at the root;F: The transverse mesentery was suspended;G:The lymph nodes of group 213 and group 223 were dissected along SMA and SMV,and the right and middle colon arteriovenous veins were disconnected;H:Exposed the trunk of Henle′s and detached the related branches;I:Extracorporeal ileum and transverse colon side-to-side anastomosis;J:Detained abdominal drainage tube;K:CME and D3 dissection for the surgical field;L:Displayed specimen
1.2.3 观察指标 观察记录患者手术时间、术中出血量、淋巴结检出数目、阳性淋巴结检出率、术后首次排气、术后首次进流食与半流食时间、术后并发症发生率、术后住院时间等,并发症采用Clavien Dindo 分级。
1.3 统计学方法
本研究采用SPSS22.0 统计软件进行数据分析。计量资料符合正态分布的用()表示,非正态分布的用中位数(四分位间距)表示。分类变量以%(例)表示。
2 结果
2.1 患者基线资料及术中指标
本研究纳入17例患者,男性70.6%(12例),女性29.4%(5例),中位年龄53 岁,体质指数BMI(21.5 ±2.6)kg/m2。美国麻醉医师协会(ASA)评分I 级76.5%(13例)、II 级23.5%(4例)。美国东部肿瘤协作组织(ECOG)体力状态评分为0 级64.7%(11例)、1 级11.8%(2例)、2 级17.6%(3例)、3 级5.9%(1例)。肿瘤均位于右半结肠,其中位于盲肠17.6%(3例)、升结肠17.6%(3例)、升结肠肝曲41.1%(7例)、横结肠肝曲23.5%(4例)。均顺利完成手术,无出现术中并发症,中转开腹5.9%(1例),余94.1%(16例)无额外增加辅助Trocar。平均手术时间(126.0±27.8)min;平均手术出血量(21.2±14.9)mL。留置腹腔引流管者94.1%(16例)。术毕平均切口长度(5.6±3.1)cm,因肿瘤大于5 cm 而在取出肿瘤标本时延长手术切口者41.1%(7例),见表1。
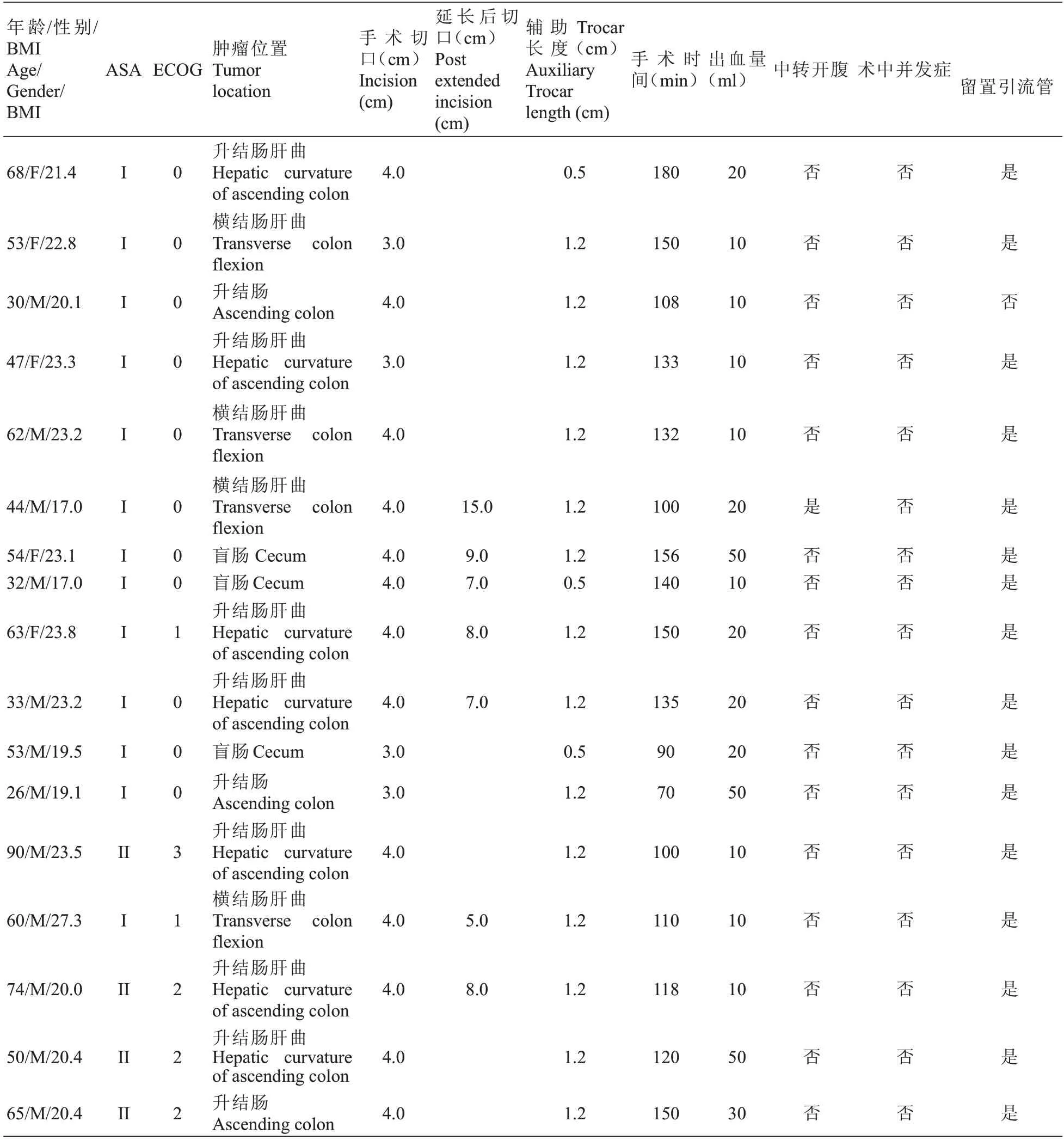
表1 患者临床资料及手术信息Tab.1 Basic clinical data and surgical information of patients
2.2 术后指标及病理体征
术后首次排气为(1.5±0.6)d,首次进流质饮食时间为(1.3±0.6)d,进半流质饮食时间(4.1±2.3)d。术后出现并发症有29.4%(5例),并发症类型Clavien-Dindo 分级1 级17.6%(3例,淋巴漏)、2 级5.9%(1例,腹腔出血),4 级5.9%(1例,肺部感染)。术后病理分期(AJCC cancer staging 8th):0 期11.8%(2例)、I 期23.5%(4例)、II 期11.8%(2例)、III 期52.9%(9例)。肿瘤最大径平均为(5.28±2.94)cm,切除标本平均长度为(28.48±6.95)cm,检获淋巴结平均(33.8±11.2)枚,阳性淋巴结75%分位数为1 枚(0~9 枚),术后平均住院时间为(7.9±4.5)d,见表2。

表2 术后观察指标及病理结果Tab.2 Postoperative observation indicators and clinicopathological data
3 讨论
腹腔镜辅助右半结肠CME 可获得与开腹手术等同的短期及长期治疗效果[3,4,8],而且手术后的疼痛,手术切口的美观程度更优。随着腹腔镜技术水平的提高,结直肠外科医生追求更加微创的治疗模式。2016 年,Watanabe 等[9]通过多中心研究纳入200例结直肠癌患者,单孔(37例)对比传统多孔(30例)腹腔镜结肠切除术,两组短期疗效及清扫淋巴结数量方面无差异。
一般而言右半结肠CME 手术清扫的范围大,血管解剖变异多,技术要求更高,行单孔腹腔镜手术缺少助手提供对抗牵引,术者的操作器械通过同一通道入腹,器械之间的冲突无可避免,更增加了操作难度。为解决单孔腹腔镜右半结肠CME 手术操作的技术瓶颈,笔者在原单孔的基础上,设计在左上腹增加一个5 mm 或10 mm 辅助操作孔作为术者的主要操作孔,使术者双手操作器械有充分的空间,明显变得简易。手术结束后,该辅助穿刺孔可用于放置腹腔引流管,便于观察术后腹腔出血、吻合口漏及淋巴漏等并发症,及时引流术后腹腔渗液,在达到更微创效果的同时,有利于加速患者术后的康复。
腹腔镜下右半结肠癌根治术的手术入路主要有中间入路、尾侧入路等[10,11],孰优孰劣尚无定论。两孔法腹腔镜右半结肠癌CME 根治术的技术难点之一为单人操作,其无法达到传统腹腔镜下由助手与主刀配合形成三角牵拉的组织张力。但随着手术能量平台的进步,正如超声刀的使用,并不需要过多的组织张力,在组织自然状态下充分地凝闭切割即可减少术野渗血。本组病例采用“尾侧入路”,由于结肠起始段与后腹膜形成融合筋膜[12],将末段回肠系膜向头内侧提起,切开系膜与后腹膜融合的“黄-白交界线”,可以较准确地进入toldt's 间隙。沿此无血管间隙,遵循CME 的原则进行翻页式分离,可较轻松地游离至结肠肝曲,内侧界游离至十二指肠-胰头表面,进而转至肠系膜中心,以肠系膜上动静脉(SMA 及SMV)为轴清扫第3 站淋巴结,并根部结扎右半结肠的相应血管。而中结肠动脉根部淋巴结清扫,胃-结肠静脉干(Helen trunk)的处理是右半结肠CME 手术主要的难点。由于横结肠相对游离,缺少助手的对抗牵拉,增加了暴露血管根部进行淋巴结清扫的难度。此时笔者的策略是:将中结肠动脉外壁附着的横结肠系膜缝合悬吊于上腹壁,使中结肠动脉的形态清晰可见,显露空间以便于淋巴结清扫。本组手术病例中未出现Helen 静脉干及SMV 损伤等并发症。
本组病例平均手术时间为(126.0±27.8)min,平均出血量为(21.2±14.9)ml,术后平均住院天数为(7.9±4.5)d。与既往文献报告传统的腹腔镜右半结肠癌手术时间相仿[13]。肿瘤小于5 cm 者10例,手术后平均住院天数为(7.1±4.7)d;肿瘤大于5 cm 者7例,予延长手术切口取出标本,手术后平均住院天数为(9.2±4.6)d,其中1例因肿瘤最大径达12 cm,腹腔镜下无法满意操作而中转开腹。一项纳入17 个研究共1778例的单孔腹腔镜对比传统腹腔镜右半结肠手术的荟萃分析显示,单孔与传统腹腔镜右半结肠手术中转开腹率分别是5.6%(48/861)和3.6%(33/917),两组间差异无统计学意义(OR:1.51;95% CI 0.96~2.38;P=0.08)[14]。本研究病例数较少,不足以进行两孔法与单孔法或传统法手术的中转开腹率比较。2019 年中国医师协会结直肠肿瘤专业委员会单孔腹腔镜专委会发布单孔腹腔镜结直肠手术专家共识,结直肠恶性肿瘤采用单孔腹腔镜手术的适应症为肿瘤小于4 cm,大于5 cm 则不推荐[15]。结合本组病例,当肿瘤大于5 cm,取出肿瘤标本时,必将延长手术切口。此时两孔法降低腹壁创伤的优势不大,术后出现淋巴漏等并发症的机率增加,因此应慎重选择两孔法手术。肿瘤学指标是评价结肠癌手术的重要指标。本组病例大部分为III 期(9例),切除的标本平均长度和平均淋巴结清扫数目相比传统开放右半结肠癌CME 手术[7],及传统五孔法腹腔镜右半结肠癌CME 手术[8,13]无明显差异。本组有5例出现术后并发症,3例淋巴漏,1例因术后第2 d 抗凝治疗出现腹腔出血,另有1例为肿瘤最大径达10 cm,合并IgA 肾病长期服用激素治疗的患者出现肺部感染,转入重症监护病房治疗。所有并发症经保守治疗处理,无再次手术病例。
本研究具有一定的局限性,是单中心的临床观察,缺乏与同时期传统五孔法腹腔镜右半结肠癌CME 手术的数据对比,手术的短期疗效的非劣效性尚待进一步的研究,其长期疗效需开展前瞻性的随机临床试验来验证。
本研究探讨两孔法腹腔镜右半结肠癌CME 根治术的手术策略及技术难点,初步表明两孔法手术是安全、有效的。
