重度烧伤患者并发脓毒症的危险因素分析
2022-04-21孙留涛
孙留涛
烧伤是临床常见的意外性伤害之一, 主要由热力、 化学物质以及电流、 放射线、 激光所致, 其中, 重度烧伤患者烧伤面积多较大, 皮肤屏障功能遭到严重破坏的同时, 机体各器官处于高应激状态, 可造成机体免疫力降低, 进而易发创面及全身感染甚至引发脓毒症[1-2]。 脓毒症作为病原微生物侵入机体引起的全身炎症反应综合征, 可损伤多器官功能, 一旦治疗不及时可导致休克、 凝血功能障碍、 多器官功能衰竭甚至死亡。 流行病学研究资料显示, 烧伤患者并发脓毒症的风险高达40%[3],且脓毒症患者的病死率高达 33%[4]。 了解烧伤患者并发脓毒症的危险因素, 及时予以针对性预防及治疗, 对提高烧伤患者的预后至关重要。 鉴于此,本研究笔者以2017 年1 月至2020 年7 月兰考第一医院收治的138 例重度烧伤患者为研究对象, 对烧伤并发脓毒症的危险因素进行了分析, 以期为此类患者的预防及治疗提供帮助。
1 临床资料
选取2017 年1 月至2020 年7 月兰考第一医院收治的138 例重度烧伤患者作为研究对象。 纳入标准: 符合重度烧伤的诊断标准; 年龄≥18 岁; 对本研究知情同意。 排除标准: 烧伤前合并有严重重要脏器功能障碍性疾病; 合并有恶性肿瘤; 具有免疫抑制剂或激素类药物长期应用史; 烧伤前已并发脓毒症; 合并有精神类疾病或认知功能障碍, 治疗依从性较低; 妊娠期或哺乳期女性。 本研究经兰考第一医院医学伦理委员会批准。
2 方法
2.1 资料收集与分组
收集并统计患者性别、 年龄、 烧伤原因、 烧伤至入院时间、 烧伤面积、 是否合并吸入性损伤与休克以及血浆降钙素原 (procalcitonin, PCT)、 可溶性髓系细胞触发受体-1 (soluble triggering receptor expressed on myeloid cells-1, sTREM-1)、 CD64、 肿瘤坏死因子-α (tumor necrosis factor-α, TNF-α) 水平等资料, 并根据是否并发脓毒症将患者分为脓毒症组和非脓毒症组。
2.2 脓毒症判定标准
同时满足下列1 ~5 条或第6 条即可诊断为脓毒症: (1) 体温38.3 ℃以上或36.0 ℃以下; (2)白细胞计数 >12 ×109/L 或 <4 ×109/L, 血浆 C反应蛋白与血浆PCT 水平增高; (3) 收缩压<90 mmHg、 平均动脉压 <70 mmHg 或收缩压下降>40 mmHg, 混合静脉血氧饱和度>70%, 心脏指数 >3.5 L·min-1·m-2; (4) 凝血功能异常, 肌酐增加≥44.2 μmol/L; (5) 乳酸 >3 mmol/L,毛细血管再充盈时间延长或皮肤出现花斑; (6) 存在感染或疑似感染, 序贯器官衰竭评分 (sequential organ failure assessment, SOFA) ≥2 分[5]。
2.3 统计学处理
采用SPSS 22.0 统计软件对所得数据进行统计学分析, 符合正态分布的计量资料以均数±标准差() 表示, 组间两两比较采用独立样本t检验;计数资料以频数或百分比表示, 组间比较采用卡方检验; 多因素分析采用Logistic 回归分析; 均以P<0.05 为差异具有统计学意义。
3 结果
3.1 重度烧伤患者并发脓毒症的单因素分析
138 例重度烧伤患者中并发脓毒症者59 例(42.75%), 设为脓毒症组; 未并发脓毒症者79 例(57.25%), 设为非脓毒症组。 单因素分析结果显示, 脓毒症组患者烧伤面积明显大于非脓毒症组,合并吸入性损伤与休克以及血浆PCT 水平≥2.0 μg/L者明显多于非脓毒症组, 血浆 sTREM-1、 CD64、TNF-α 水平明显高于非脓毒症组 (P均 <0.05),而性别、 年龄、 烧伤原因、 烧伤至入院时间与非脓毒症组无明显差异 (P均>0.05), 详见表1。
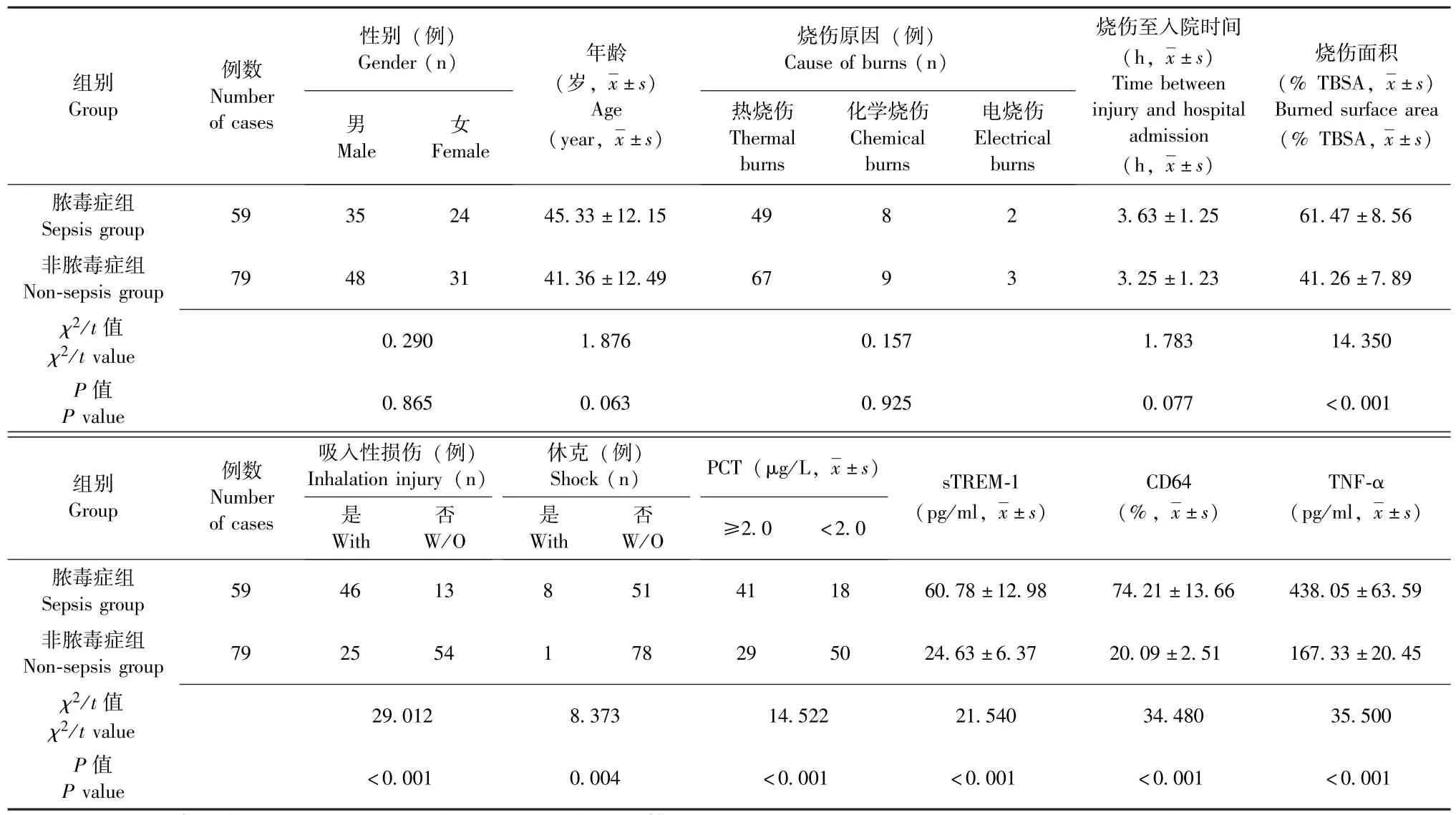
表1 重度烧伤患者并发脓毒症的单因素分析Table 1 Univariate analysis of severely burned patients complicated with sepsis
3.2 重度烧伤患者并发脓毒症的多因素分析
以并发脓毒症为因变量, 烧伤面积 ( >50%TBSA =1、 ≤50% TBSA =0)、 吸入性损伤 (有 =1、 无 =0)、 休克 (有 =1、 无 =0) 以及血浆 PCT(≥2.0 μg/L =1、 <2.0 μg/L =0)、 sTREM-1 (连续变量)、 CD64 (连续变量)、 TNF-α (连续变量)水平为自变量, 进行多因素Logistic 回归分析。 结果显示, 烧伤面积>50% TBSA、 合并吸入性损伤、合并休克、 血浆 PCT 水平≥2.0 μg/L 以及高水平sTREM-1、 CD64、 TNF-α 是重度烧伤患者并发脓毒症的独立危险因素 (P均<0.05), 详见表2。

表2 重度烧伤患者并发脓毒症的多因素Logistic 回归分析Table 2 Multivariate Logistic regression analysis of severely burned patients complicated with sepsis
4 讨论
重度烧伤指烧伤总面积在30% TBSA 以上或Ⅲ度烧伤面积在15% TBSA 以上, 或烧伤总面积不足30% TBSA 但患者存在休克或严重吸入性损伤的烧伤, 此类患者皮肤屏障功能遭到严重破坏, 机体免疫功能明显下降, 创面及全身感染风险较高, 严重者可引发脓毒症而危及患者生命[6]。 据统计, 全世界每年约有1800 万烧伤患者并发脓毒症[7], 严重影响了患者的生命安全。 因此, 如何预防烧伤后脓毒症的发生仍是临床研究的重点。
本研究通过分析重度烧伤并发脓毒症与未并发脓毒症患者的性别、 年龄、 烧伤原因等相关资料发现, 脓毒症组患者烧伤面积明显大于非脓毒症组,合并吸入性损伤及休克、 血浆PCT 水平≥2.0 μg/L者明显多于非脓毒症组, 血浆 sTREM-1、 CD64、TNF-α 水平明显高于非脓毒症组, 进一步经多因素Logistic 回归分析显示, 烧伤面积>50% TBSA、 合并吸入性损伤及休克、 血浆PCT 水平≥2.0 μg/L以及高水平 sTREM-1、 CD64、 TNF-α 是重度烧伤后并发脓毒症的独立危险因素。 机体大面积皮肤组织烧伤导致机体屏障功能遭到破坏, 病原体侵袭感染后激活炎症反应系统是脓毒症发生的主要作用机制, 故随烧伤面积的增加脓毒症发病率也逐渐增加[8]; 烧伤患者一旦合并吸入性损伤, 极易导致气管和支气管黏膜水肿、 充血以及分泌物堵塞等致使呼吸力学改变、 肺组织氧合降低、 气液交换失衡,最终导致通气受阻而引发脓毒症[9]; 重度烧伤患者在免疫-炎症反应、 损伤应激反应以及烧伤毒素等多种因素共同作用下, 早期即可出现全身性病理改变, 一旦合并休克可导致组织缺血缺氧性损害及再灌注损伤, 严重削弱机体防御能力, 增加脓毒症发生风险[10]。 此外, 有研究指出, PCT 作为炎症反应的生物标志物之一, 其水平变化可反映全身炎症反应活跃程度, 正常情况下其水平小于0.5 μg/L,而大于2.0 μg/L时提示存在全身性感染, 脓毒症发生风险较高, 是临床诊断脓毒症的常用辅助指标[11-12], 与脓毒症患者病情严重程度呈显著正相关性, 与本研究结果显示的血浆PCT 水平≥2.0 μg/L是重度烧伤患者并发脓毒症的独立危险因素的结果相似。 随着现代生物技术的不断发展, sTREM-1、CD64、 TNF-α 等生物学指标被广泛应用于临床,且在脓毒症诊断、 病情评估、 预后评估等方面具有重要作用。 相关研究发现, sTREM-1、 CD64、 TNF-α等炎症因子水平升高可加重重度烧伤合并感染患者的炎症级联反应, 致使患者多脏器功能受损, 进而参与脓毒症的发生及发展, 增加脓毒症发生风险[13-15], 与本研究结果显示的 sTREM-1、 CD64、TNF-α 是重度烧伤患者并发脓毒症的独立危险因素的结果相似。
综上所述, 重度烧伤患者并发脓毒症的发生风险较高, 且与烧伤面积、 吸入性损伤、 休克以及血浆 PCT、 sTREM-1、 CD64、 TNF-α 水平密切相关,针对患者具体情况及时做好预防干预措施, 以避免脓毒症的发生尤为必要。
