机械通气在重症急性左心衰治疗中的价值分析
2022-04-15王颖张津婷屈晨天津市泰达医院重症医学科天津300451
王颖 张津婷 屈晨 天津市泰达医院重症医学科 (天津 300451)
内容提要: 目的:分析给予重症急性左心衰患者机械通气的治疗价值。方法:将2019年1月~2020年12月120例重症急性左心衰患者作为观察对象,观察组(n=60)给予有创机械通气治疗,对照组(n=60)采用无创机械通气治疗方法,对比两组生命体征及血气指标等改善情况。结果:观察组治疗后PaCO2、PaO2、SpO2水平优于对照组,P<0.05;观察组治疗后心率(HR)、呼吸频率(RR)、血清脑钠肽(BNP)水平均低于对照组,P<0.05;观察组肺功能指标(PEF、FEV1、FEV1%pre)水平优于对照组,P<0.05;观察组患者治疗后生活质量量表中各维度评分均高于对照组,包括心理维度、生理维度、躯体维度、社会维度,差异有统计学意义,P<0.05。结论:有创机械通气可有效改善重症急性左心衰患者生命体征及血气指标,并且提高患者生活质量,总体效果优于无创机械通气疗法。
重症急性左心衰是重症医学科常见疾病,发病率比较高,且患者病情严重,患者发病后可出现严重症状,降低生活质量。一般来说,重症急性左心衰患者可出现严重呼吸困难表现,不仅会增加临床治疗难度,还会对患者生命安全带来严重威胁。在为患者开展临床治疗过程中,需要结合患者病情,及时对其呼吸衰竭症状进行纠正和改善,从而帮助患者度过病情危险期。目前,对于合并呼吸衰竭的重症急性左心衰患者,临床主要采用有创和无创两种机械通气方法,可及时有效地对患者低氧血症进行纠正,从而稳定患者病情,在急诊抢救中发挥重要应用优势。本研究对上述两种机械通气治疗的临床效果进行对比,为此选取2019年1月~2020年12月所在医院收治的120例重症急性左心衰患者作为观察对象,并进行对比分析说明,报道内容如下。
1.资料与方法
1.1 临床资料
将120例呼吸重症急性左心衰患者作为本次研究的观察样本,所选患者均有法定监护人陪伴,且对诊疗情况知情同意。纳入标准[1]:(1)诊断明确;(2)无治疗禁忌;(3)凝血机制正常;(4)符合机械通气治疗标准。排除标准:(1)合并严重精神障碍;(2)合并全身性严重感染症状;(3)合并恶性肿瘤;(4)无法耐受机械通气治疗;(5)合并严重昏迷及意识障碍;(6)合并腹膜反常呼吸;(7)PaO2<50mmHg且pH值<7.2。本研究分组依据为机械通气治疗方法,观察组纳入60例患者,男性31例,女性29例,年龄45~75岁,平均(61.79±3.61)岁。另外60例患者作为对照组,男性32例,女性28例,年龄45~76岁,平均(61.45±3.60)岁。两组患者无中途退出状况,两组一般资料可对比分析,P>0.05。
1.2 方法
两组入院确诊病情后,均给予对症支持性治疗,快速实施血管扩张、强心及利尿等处理,必要时为患者行镇静治疗,维持水电解质平衡。观察组患者给予有创机械通气疗法,采用阿曲库铵对患者自主呼吸进行有效控制,采用PHILIPS公司提供的V60型号呼吸机。正确连接呼吸机,结合病情,吸入2~5min的纯氧后,对患者实施插管,选择AC模式,调整呼吸机参数:①呼吸比1:2;②呼吸频率:12~16次/min;③呼吸末正压:6~10cmH2O。初始机械通气30min将给氧浓度控制在>80%,根据患者病情变化,逐渐向下调整。观察患者自主呼吸恢复后,将通气模式调整为SIMV模式。机械通气治疗时,采用丙泊酚维持性给药,根据患者病情及呼吸改善情况,分别撤除呼吸机、插管。对照组患者予以无创机械通气,选择自主或定时模式,主要参数:①频率:12~18次/min;②氧浓度:40%~80%内;③呼气压:4~14cmH2O内;④吸气压:6~17cmH2O内;⑤通气正压:5~10cmH2O内。根据患者实际病情,适当对各参数进行合理调整。观察患者入喉烦躁表现,每隔6h静脉注射吗啡1次。两组机械通气治疗期间,严密监测患者血压、呼吸、血气指标变化情况,维持患者生命体征指标在合理范围之内。
1.3 观察指标与判定标准
对比两组治疗前后动脉血气指标变化情况,包括PaCO2、PaO2、SpO2;对比治疗前后生命体征指标,包括HR、RR;对比治疗前后BNP水平,做好统计记录。与此同时,对两组患者治疗前后肺通气功能进行对比,指标包括PEF、FEV1、FEV1%pre水平;对两组患者治疗前后生活质量评分进行对比,采用SF-36量表,包括四个维度,分别为心理、生理、躯体、社会,满分100分,分数越高表示生活质量越高[2]。
1.4 统计学分析
利用SPSS24.0软件进行数据分析,t检验计量资料,用±s表示,χ2检验计数资料,用[n(%)]表示,P<0.05说明两组差异较为明显。
2.结果
2.1 动脉血气指标比较
通气治疗前,两组PaCO2、PaO2、SpO2水平对比结果为P>0.05;治疗后观察组PaO2、SpO2水平上升幅度大于对照组,PaCO2水平下降程度高于对照组,P<0.05,见表1。
表1.治疗前后两组动脉血气指标水平变化情况(±s,n=60)
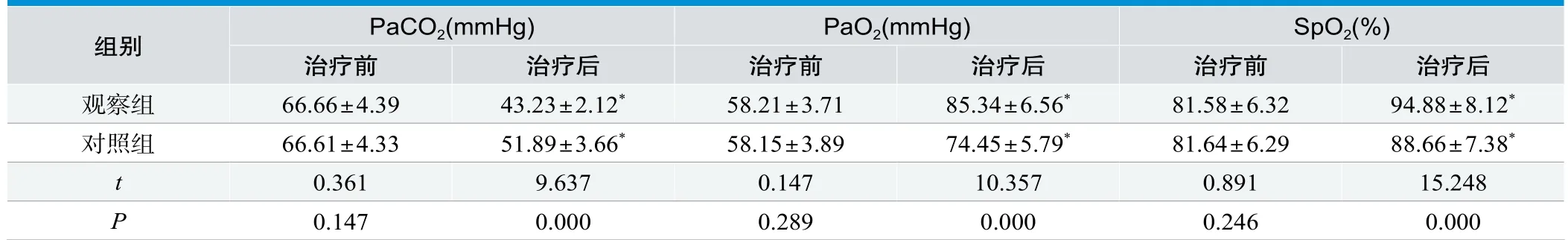
表1.治疗前后两组动脉血气指标水平变化情况(±s,n=60)
注:与同组治疗前比较,*P<0.05
组别 PaCO2(mmHg) PaO2(mmHg) SpO2(%)治疗前 治疗后 治疗前 治疗后 治疗前 治疗后观察组 66.66±4.39 43.23±2.12* 58.21±3.71 85.34±6.56* 81.58±6.32 94.88±8.12*对照组 66.61±4.33 51.89±3.66* 58.15±3.89 74.45±5.79* 81.64±6.29 88.66±7.38*t 0.361 9.637 0.147 10.357 0.891 15.248 P 0.147 0.000 0.289 0.000 0.246 0.000
2.2 两组患者生命体征指标的比较
观察组治疗前心率(HR)、呼吸频率(RR)、血清脑钠肽(BNP)水平对比结果为P>0.05;治疗结束后两组患者上述指标均有所改善,但是与对照组患者相比,观察组HR、RR、BNP优于对照组,P<0.05,见表2。
表2.两组患者治疗前后生命体征相关指标的比较(±s,n=60)
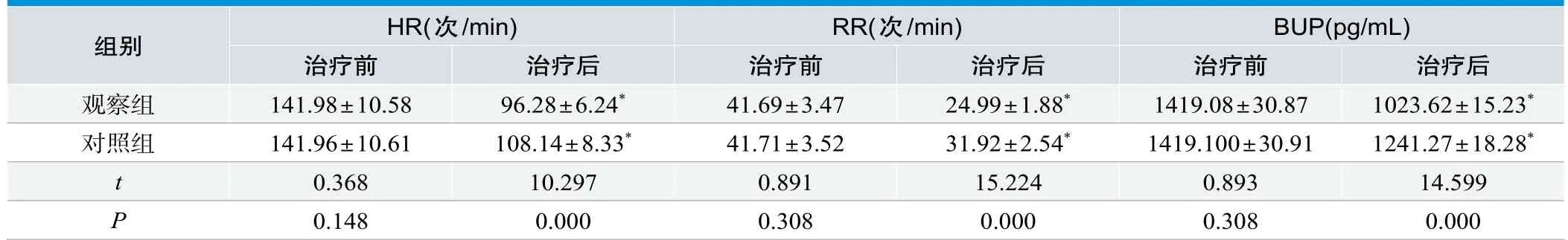
表2.两组患者治疗前后生命体征相关指标的比较(±s,n=60)
注:与同组治疗前比较,*P<0.05
组别 HR(次/min) RR(次/min) BUP(pg/mL)治疗前 治疗后 治疗前 治疗后 治疗前 治疗后观察组 141.98±10.58 96.28±6.24* 41.69±3.47 24.99±1.88* 1419.08±30.87 1023.62±15.23*对照组 141.96±10.61 108.14±8.33* 41.71±3.52 31.92±2.54* 1419.100±30.91 1241.27±18.28*t 0.368 10.297 0.891 15.224 0.893 14.599 P 0.148 0.000 0.308 0.000 0.308 0.000
2.3 两组肺通气功能水平比较
治疗前两组PEF、FEV1、FEV1%pre水平无明显差异,P>0.05;治疗后,两组上述指标水平均有所上升,PEF、FEV1%pre水平与同组治疗前比较P<0.05;观察组治疗后PEF、FEV1、FEV1%pre水平上升更为显著,与对照组相比,P<0.05,见表3。
表3.治疗前后两组肺通气功能相关指标水平变化情况比较(±s,n=60)

表3.治疗前后两组肺通气功能相关指标水平变化情况比较(±s,n=60)
注:与同组治疗前比较,*P<0.05
组别 PEF(mL/s) FEV1(L) FEV1%pre(%)治疗前 治疗后 治疗前 治疗后 治疗前 治疗后观察组 214.98±9.58 306.28±15.89* 1.12±0.15 2.99±0.88* 49.08±3.87 66.62±5.23*对照组 214.96±9.61 278.14±12.77* 1.18±0.09 1.92±0.54* 49.10±3.91 57.27±4.28*t 0.368 10.297 0.891 15.224 0.893 14.599 P 0.148 0.000 0.308 0.000 0.308 0.000
2.4 两组生活质量的对比
在SF-36生活质量量表中心理状态、生理状况、躯体功能、社会功能评分对比上,两组治疗前对比差异无统计学意义(P>0.05);治疗结束后观察组上述评分均高于对照组,两组差异有统计学意义(P<0.05),见表4。
表4.两组患者干预前后生理领域各维度评分的对比(n=60,±s)
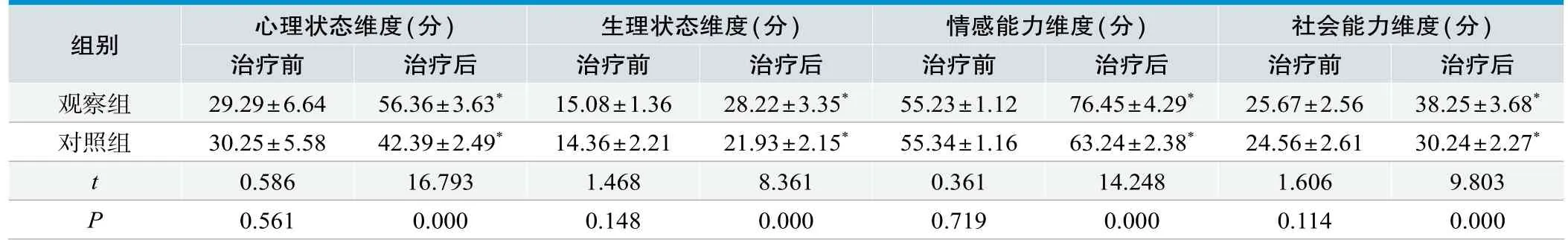
表4.两组患者干预前后生理领域各维度评分的对比(n=60,±s)
注:与同组治疗前相比,*P<0.05
组别 心理状态维度(分) 生理状态维度(分) 情感能力维度(分) 社会能力维度(分)治疗前 治疗后 治疗前 治疗后 治疗前 治疗后 治疗前 治疗后观察组 29.29±6.64 56.36±3.63* 15.08±1.36 28.22±3.35* 55.23±1.12 76.45±4.29* 25.67±2.56 38.25±3.68*对照组 30.25±5.58 42.39±2.49* 14.36±2.21 21.93±2.15* 55.34±1.16 63.24±2.38* 24.56±2.61 30.24±2.27*t 0.586 16.793 1.468 8.361 0.361 14.248 1.606 9.803 P 0.561 0.000 0.148 0.000 0.719 0.000 0.114 0.000
3.讨论
急性左心衰高发,当患者发病时,其心排血量明显减少,导致外周组织器官出现灌注不足表现,容易造成末梢循环受到严重阻碍,并且出现脏器功能衰竭[3]。大量研究[4,5]证实,对于重症急性左心衰患者而言,其左心室舒张末压明显上升,大量液体会随之渗入到肺间质中,甚至是肺泡内,加重患者呼吸困难症状,并且产生低氧血症。无论是有创机械通气,还是无创机械通气,其目的主要是利用正压通气对患者呼吸阻力进行改善,进而减轻肺水肿,降低损伤程度[6]。与此同时,通过机械通气,增加气体之间的交换面积,有效减少呼吸肌耗氧量,使呼吸肌疲劳症状得到快速缓解。有学者[7]认为,有创机械通气通过搭建人工气道,采用肌松类药物控制患者自主呼吸,再行机械通气治疗,可明显降低呼吸肌耗氧量,同时避免患者中枢神经系统过度兴奋而加重机体压力。本研究对比有创和无创机械通气疗法的效果,结果显示,与无创机械通气相比,有创机械通气能够改善动脉血气指标和生命体征指标,且患者血清脑钠肽水平明显下降,效果优于无创机械通气疗法,与文献[8]报道结果一致,说明有创机械通气疗法具有显著应用优势。与此同时,有创机械通气治疗患者肺功能改善情况优于无创机械通气治疗患者。普遍认为,呼吸衰竭症状出现后,患者肺通气功能严重受损,使其心肺功能无法发挥正常作用,诱发严重的低氧血症[9]。患者卧床治疗期间,有一定意识和认知功能,身体受到限制后,会出现严重疼痛,引发睡眠障碍,并且患者多出现多种负面情绪,对治疗顺利实施带来较大影响。而有创机械通气治疗可避免上述情况,从而更好地改善患者肺功能。此外,采用有创机械通气治疗的患者,其治疗后生活质量各项评分均明显高于无创机械通气治疗的患者,这是因为有创机械通气治疗方法能够切实改善患者病情,从而促进生活质量的提高。从本研究所得结果上看,无创机械通气在生命体征指标、动脉血气指标改善上虽然作用不如有创通气,但是对于改善急性重症左心衰患者病情仍有一定使用价值,对于拒绝使用有创通气治疗的患者,可选择无创机械通气方法,但是需要加强病情观察,如果无创通气治疗60min以上患者生命体征及血气指标无显著改善,应考虑为其行气管插管,建立人工气道,实施有创通气治疗。
综上所述,给予重症急性左心衰患者有创机械通气,总体应用效果优于无创机械通气。
