基于脉图非小细胞肺癌疗效评价应用研究
2022-04-11刘海丹许家佗周昌乐屠立平胡晓娟
刘海丹, 许家佗, 周昌乐, 崔 骥, 屠立平, 胡晓娟
1.上海中医药大学基础医学院,上海 201203;2.厦门大学信息学院,福建 厦门 361005;3.上海中医药大学上海中医健康服务协同创新中心,上海 201203
肺癌是发生于肺部的恶性肿瘤病变。肺癌化疗对全身各个系统都有一定的损伤,其中,对脾胃功能的损伤最为严重[1]。靶向药物多为克伐有毒之品,服用之后也会伤及脾胃[2]。中医药在肺癌的治疗方面具有很大的互补优势[3],对化疗和靶向药物治疗的临床不良反应有很好的缓解作用[4-5]。中西医结合治疗肺癌逐渐成为大势所趋,但中医在疗效评价与研究中多为主观描述,缺乏客观的评价标准,因此,将能够客观反映脉象信息的脉图参数引入中西医结合肺癌诊断与疗效评价体系,对于全面客观进行肺癌的中西医结合诊断与疗效评价具有重要意义。本研究针对非小细胞肺癌患者的脉图参数,结合现代医学指标,对患者进行跟踪随访,观察分析患者在非小细胞肺癌发生发展和治疗过程中脉图参数的变化趋势,进一步研究脉图参数在非小细胞肺癌疗效评价中的价值,为建立融入脉诊信息的中西医结合肺癌诊断与疗效评价体系提供技术支持。现报道如下。
1 资料与方法
1.1 一般资料 采集自2016年10月至2017年11月于上海中医药大学附属曙光医院体检中心进行体检的250例健康志愿者(健康组)的脉图数据,每人采样1次。健康组中,男性140例,女性110例;平均年龄(34.36±7.61)岁。采集同期于上海中医药大学附属中西医结合岳阳医院肿瘤科门诊及住院部治疗的247例非小细胞肺癌术后患者(肺癌组)的脉图数据,平均每人采样8次。肺癌组中,男性94例,女性153例;平均年龄(58.48±10.08)岁;鳞状细胞癌35例,腺癌194例,其他类型(包括腺鳞癌和大细胞癌)18例;TNM分期原位癌21例,Ⅰ期116例,Ⅱ期18例,Ⅲ期25例,Ⅳ期67例;60~75岁138例,其中,原位癌5例,Ⅰ期60例,Ⅱ期13例,Ⅲ期19例,Ⅳ期41例;持续跟踪靶向药物治疗、化疗均为21例。由于采样地点为中西医结合型医院,所有患者均服用中药。研究对象均签署知情同意书。本研究经医院伦理委员会批准。
1.2 诊断标准 肺癌组患者符合2014年美国国立综合癌症网络(National Comprehensive Cancer Network,NCCN)制定的临床实践指南中非小细胞肺癌的诊断标准[6]。TNM分期标准参照国际抗癌协会(Union for International Cancer Control,UICC)2009年颁布的TNM分期标准(第7版)[7]。
1.3 纳入与排除标准
1.3.1 纳入标准 (1)健康组纳入标准:根据疾病的临床诊断标准,无任何慢性疾病诊断,3个月内无任何急性疾病诊断且未接受任何治疗。(2)肺癌组纳入标准:诊断明确;年龄25~75岁;性别不限。(3)化疗纳入标准:第1次采样前3个月内未进行过化疗。(4)靶向药物治疗纳入标准:第1次采样前3个月内未进行靶向药物治疗。
1.3.2 排除标准 不符合纳入标准的患者;肺癌合并有心血管疾病等对脉图有较大影响的患者;合并其他癌症的患者;妊娠期或哺乳期妇女;由于主客观原因不能配合研究工作的患者。化疗排除标准:从第1次采样前3个月到最后1次采样前进行过手术、放射干预、靶向干预等其他非中医药的抗肿瘤干预;采样次数<6次;前3次采样中缺失任意2次;以上3点,满足其中之一者剔除。靶向药物治疗排除标准:从第1次采样前3个月到最后1次采样前进行过手术、放射干预、化疗等其他非中医药的抗肿瘤干预;在开始使用靶向药后到最后1次采样前中断使用靶向药;采样次数<4次;以上3点,满足其中之一者剔除。
1.4 脉图数据采集与处理方法
1.4.1 采集方法 使用PDA-I型单点脉诊仪对患者进行左手“关”部的脉图采集,采集前要求患者静坐或静卧至少5 min,采集过程要求患者坐位或仰卧位,同时保持不动、不说话、全身放松、正常呼吸。
1.4.2 主要参数 对脉图提取参数h1、h3、h4、h5、t、t1、t4、t5、h1/t1、h3/h1、h4/h1、t1/t、t4/t5、w/t。其中,h1~h5主要表示幅值高度,h1表示主波幅值,h3表示重搏前波幅值,h3/h1表示重搏前波幅值与主波幅值的比值,h4表示降中峡幅度,h4/h1表示降中峡幅度与主波幅度的比值,h5表示重搏波幅度,h5/h1表示重搏波幅度与主波幅度的比值;t是一个完整的脉搏周期,t1是脉图起点到主波峰点(h1)的时值,t4是脉图起点到降中峡(h4)之间的时值,t5是降中峡(h4)到脉图终止点之间的时值;w是主波上1/3处的宽度。见图1。参数具体内容参照费兆馥[8]著《现代中医脉诊学》。
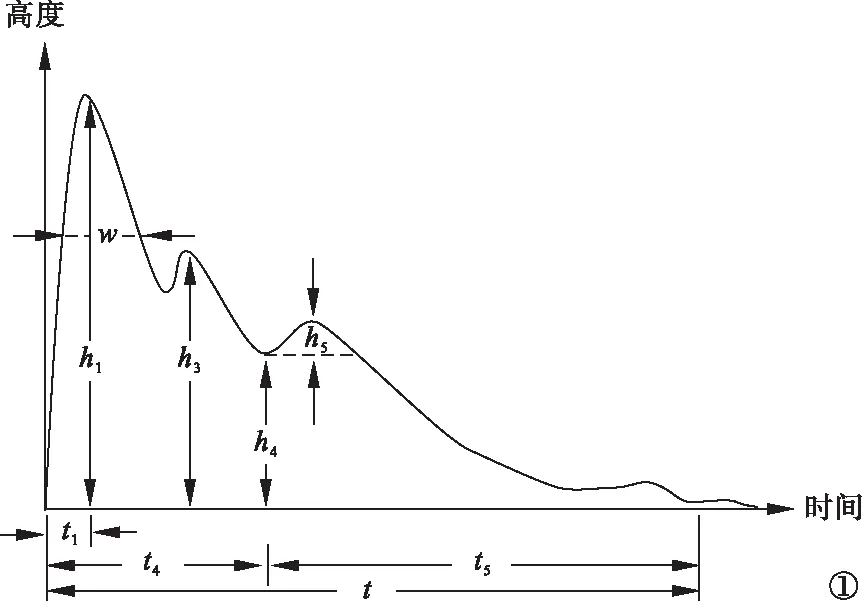
图1 脉图主要测量参数示意图
1.4.3 分析方法 采用软件SPSS 18.0对患者的脉图参数进行正态分布检验及方差齐次性分析,符合正态分布及方差齐次性的参数进行方差分析和t检验,不符合的进行秩和检验,取P<0.05为有统计学意义。采用软件SPSS 18.0通过Logistic回归分析筛选纳入指标并绘制受试者工作特征(receiver operator characteristic,ROC)曲线。采用R语言编程软件(R 3.4.0)编程绘制折线、拟合直线、拟合曲线并分析。直线的一般形式为Y=cost+aX,一元多项式曲线方程为Y=cost+aX+bX2+cX3+……。在建立拟合模型过程中,根据数据的复杂度和对拟合线精确度的要求,分别构建直线方程、二次方程、三次方程的模型。计算每个模型的赤池信息量准则(Akaike information criterion,AIC)。AIC是衡量统计模型拟合优良性的标准之一,可以权衡所估计模型的复杂度和此模型拟合数据的优良性。AIC越小,模型越优良,本研究取上述四种模型中AIC最小的模型为最优。若某脉图参数的AIC最小模型为直线,则在对应坐标系中作出拟合直线及AIC第2小的拟合曲线,并分析直线拟合模型;若脉图参数的AIC最小模型为曲线,则在对应坐标系中作出拟合直线及AIC最小模型曲线,并分析直线拟合模型和该曲线拟合图形。
2 结果
2.1 两组脉图参数比较 本研究中,腺鳞癌和大细胞癌患者为18例,因例数较少,只进行鳞状细胞癌和腺癌患者脉图参数的比较。肺癌组(鳞状细胞癌+腺癌)h1、h3、t1、t4、t5、h1/t1、t1/t、t4/t5、w/t大于健康组,h5、t、h4/h1小于健康组,差异有统计学意义(P<0.05)。见表1。
表1 两组脉图参数比较
2.2 60~75岁肺癌组患者不同TNM分期脉图参数比较 为了尽可能排除年龄对脉图参数的影响,选取60~75岁患者138例进行同年龄段不同TNM分期的脉图参数比较。其中,原位癌5例,因例数过少而不纳入统计分析。Ⅰ期60例,平均年龄(66.03±4.15)岁;Ⅱ期13例,平均年龄(63.38±3.33)岁;Ⅲ期19例,平均年龄(65.00±3.97)岁;Ⅳ期41例,平均年龄(65.76±3.16)岁。Ⅱ期和Ⅲ期例数较少且处于病情进展相邻阶段,因此,将Ⅱ期和Ⅲ期患者合并为一组进行比较,共32例。随着肺癌分期升高,h1、h3、h5、h1/t1表现出先升后降的变化趋势,t1/t表现出逐渐上升的趋势。见表2。
表2 60~75岁肺癌组患者不同TNM分期脉图参数比较
2.3 化疗脉图参数变化趋势 第1次采样时间为开始化疗前半个月,第2、3、4、5次采样时间为化疗后的第1~4周,每周采样1次。第6次及以后的采样,每间隔半个月进行1次。总共采样9次。持续跟踪化疗21例,其中,男性14例,女性7例,平均年龄(66.05±9.24)岁。对于化疗患者的脉图参数变化趋势,h3、h5、t4/t5的曲线拟合效果较好,其他参数的直线拟合效果较好。随着化疗的进行及化疗结束后时间的延长,h5呈现先下降后上升的变化趋势,其他参数基本趋于水平;h1、h5、h1/t1在化疗时(第2次采样)出现下降趋势,化疗后1周(第3次采样)上升,w/t、h3/h1、h4/h1则相反。见表3,图2。

图2 化疗对脉图参数的影响(黑色折线为均值折线图,红色直线为拟合直线,蓝色曲线为拟合曲线,其他折线为每例患者脉图参数多次采集的折线图)
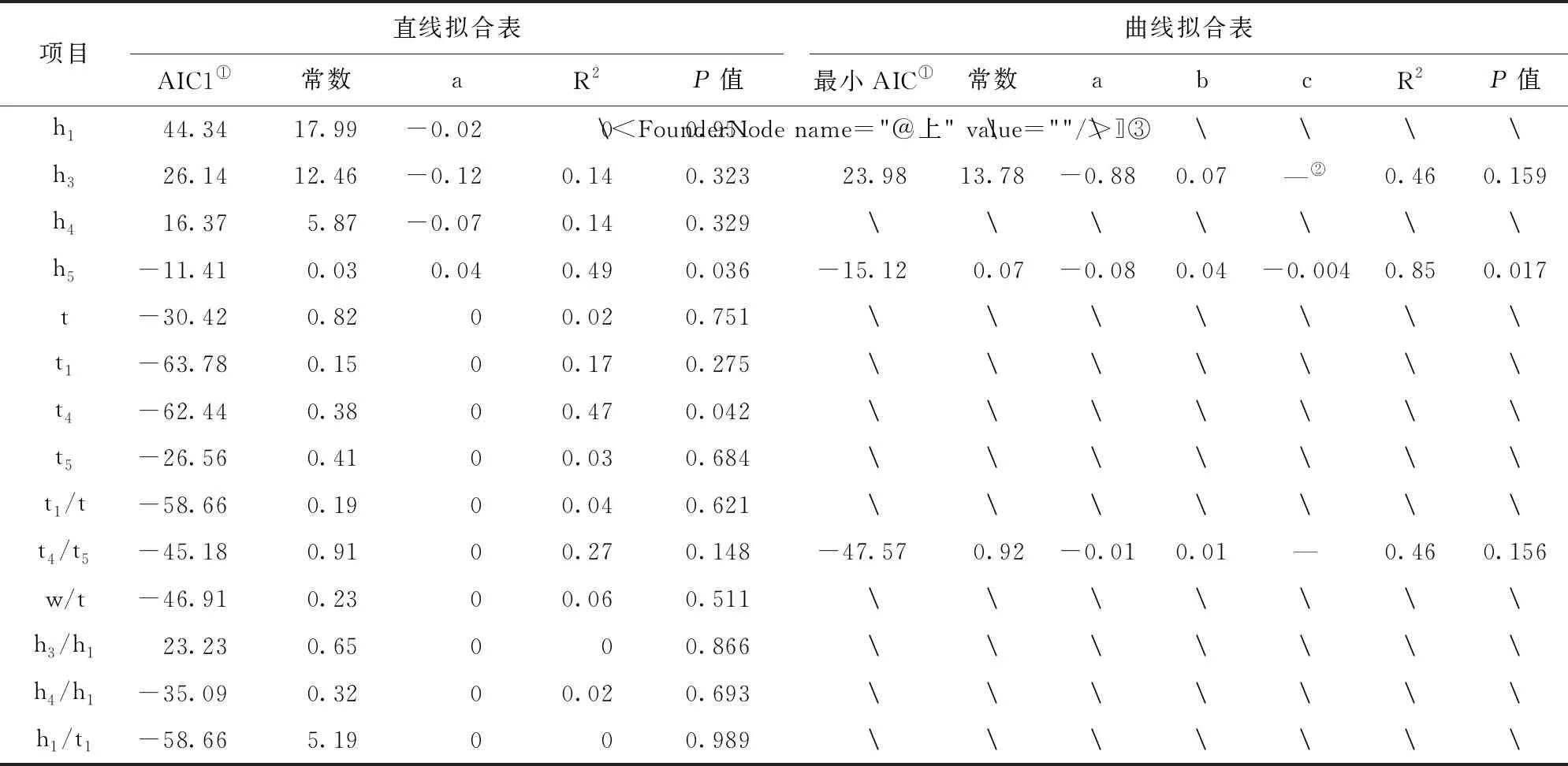
表3 化疗对脉图参数影响的直线拟合表和曲线拟合表
2.4 靶向药物治疗脉图参数变化趋势 第1次采样时间为开始进行靶向治疗前半个月,第2次及以后采样时间为开始进行靶向治疗后,之后每间隔半个月采样1次,直到靶向治疗3个月。总共采样7次。持续跟踪靶向药物治疗21例,其中,男性9例,女性12例,平均年龄(63.90±7.35)岁。对于靶向药物治疗的脉图参数变化趋势,h5、t、t1、t4、t5、t1/t、t4/t5的直线拟合效果较好,其他参数则是曲线拟合效果好。随着靶向药物治疗时间的延长,h1、h3、h4呈上升趋势,h5呈下降趋势,其他参数基本趋于水平;在治疗1.5个月(第4次采样)时,h1、h3、h4、h5、t、t1、t4、t5、h1/t1、t4/t5出现明显上下波动。见表4,图3。

表4 靶向药物治疗对脉图参数影响的直线拟合表和曲线拟合表
2.5 脉图参数ROC曲线分析 性别和年龄对脉图影响较大,因此,控制性别和年龄,对脉图参数进行二元Logistic分析,剔除具有多重共线性的指标。性别、年龄、h1比值比>1是肺癌的危险性因素(P<0.05),其值越大,肺癌的可能性越高;h4、h5比值比<1,是保护性因素(P<0.05),其值越大,肺癌的可能性越低。见表5。脉图对非小细胞肺癌的预测敏感度为0.79,特异性为0.90,约登指数为0.70,曲线下面积为0.91(P<0.05)。见图4。
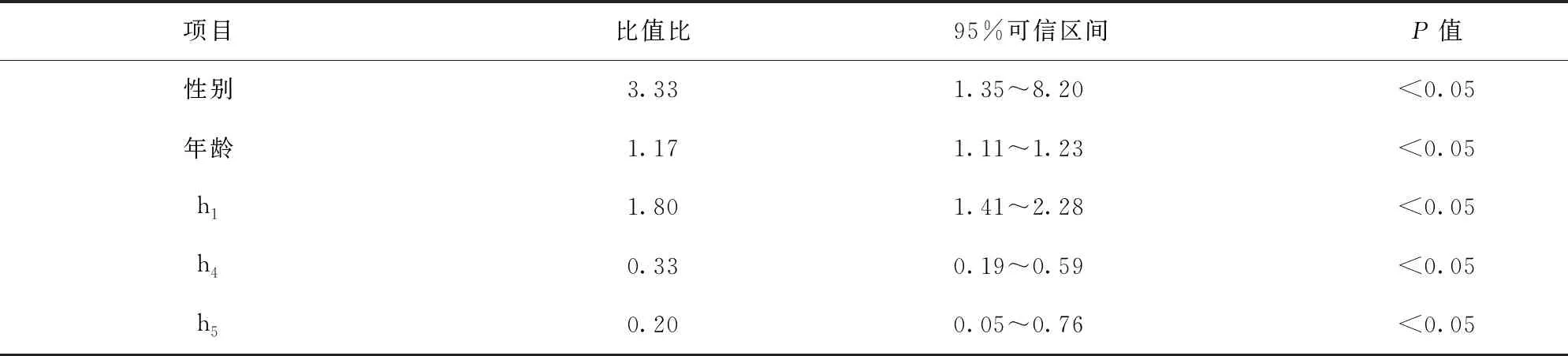
表5 脉图参数二元Logistic分析
3 讨论
本研究结果显示:(1)肺癌组h1、h3、t1、t4、t5、h1/t1、t1/t、t4/t5、w/t大于健康组,h5、t、h4/h1小于健康组,差异有统计学意义(P<0.05)。这提示,肺癌组的左心室收缩功能下降、心率加快、外周阻力增加,与健康组比较,肺癌组的脉象可能更倾向于弦脉、虚脉、数脉或3种脉象的相兼脉。其中,h1大于健康组的结论与李毅[9]的研究结果相反。这与两个研究的入组条件不同有关。影响h1的入组条件有手术、服用中药,以及Ⅳ期患者的比例。叶艳等[10]研究发现,肝癌手术前后h1的变化无明显统计学差异。崔骥等[11]研究报道,对亚健康状态的大学生进行中药干预后,气郁组、阴虚组、气虚组、血虚组的h1皆明显升高。在本研究中,Ⅳ期患者h1为(16.00±3.46),低于Ⅰ期的(17.09±2.82)和Ⅱ期+Ⅲ期的(17.79±3.66),差异有统计学意义(P<0.05)。即Ⅳ期患者所占比例越大,h1均值越低。在李毅[9]的研究中,入组患者皆未经手术治疗,且未服用中药,Ⅳ期患者占比约67%,因此,结果中肺癌组h1明显小于健康组;而本研究入组患者皆为肺癌术后且长期服用中药,Ⅳ期患者占比仅为27%左右,因此,结果中肺癌组h1大于健康组。(2)在肺癌由Ⅰ期到Ⅱ期、Ⅲ期再到Ⅳ期的过程中,h1、h3、h5、h1/t1表现出先升后降的变化趋势,t1/t表现出逐渐上升的趋势。这预示着,肺癌患者的脉象随着病情的进展先转变为弦脉、实脉或其相兼脉象,之后逐渐虚弱下来,充分体现了肿瘤发生发展过程中邪渐盛在前、正渐虚在后的转变过程。与既往多项研究[12-14]结果一致。(3)随着化疗的进行及化疗结束后时间的延长,h5呈现先下降后上升的变化趋势,其他参数基本趋于水平;h1、h5、h1/t1在化疗时出现下降趋势,化疗后1周上升,w/t、h3/h1、h4/h1则相反。这说明,在化疗期间,受化疗药物影响,患者左心室射血功能下降,动脉弹性下降,外周阻力增加,循环系统负荷增大,身体负荷增大;化疗后,患者左心室射血功能亢进,动脉弹性恢复,外周阻力下降;结束化疗后,患者身体状态逐渐向化疗前的状态“回返”,但由于原有平衡被破坏,身体机能出现“回返过度”的情况,在化疗半个月后,患者的脉图参数找到新的平衡,身体状态逐渐恢复平稳。这表明,化疗干预对患者的整体状态来说,是一个打破原有平衡,然后重新建立平衡的过程。(4)随着靶向药物治疗时间的延长,h1、h3、h4呈上升趋势,h5呈下降趋势,其他参数基本趋于水平;在治疗1.5个月时,h1、h3、h4、h5、t、t1、t4、t5、h1/t1、t4/t5出现明显上下波动。这说明,在靶向药物治疗初期,患者左心室收缩力略有增强,但动脉血管壁张力逐渐升高,外周阻力逐渐增加,大动脉顺应性逐渐降低;治疗1.5个月后,患者服用的靶向药物对身体的影响开始表现出来,从而导致脉象出现波动,临床上,靶向药物服用日久的患者多有溃疡、皮疹、颧红、舌红少苔等阴虚证表现[15],脉象细数。(5)性别、年龄、h1是肺癌的危险性因素(P<0.05),h4、h5是保护性因素(P<0.05);脉图对非小细胞肺癌的预测敏感度为0.79,特异性为0.90,约登指数为0.70,曲线下面积为0.91(P<0.05)。有学者在对肺癌患者组和健康组脉图参数差异的研究中发现,年龄、性别对脉图参数有着重要影响[16-17]。因此,在本研究进行Logistic回归分析时,将年龄和性别进行了控制。
本研究不足之处在于,肺癌组和健康组的年龄差异明显,而年龄又是脉图参数的敏感指标,因此,后期可以扩大健康者样本量,提高入组年龄下限,以降低年龄对脉图参数的影响,进一步研究基于脉图参数的肺癌患者的患病趋势。
综上所述,非小细胞肺癌患者的左心室收缩功能下降、心率加快、外周阻力增加,其脉象随着病情的进展先变强后变弱,体现了肿瘤发生发展过程中先邪盛后正虚的转变过程。在化疗期间,患者左心室射血功能下降,动脉弹性下降,外周阻力增加;化疗1周后左心室射血功能亢进,动脉弹性恢复,外周阻力下降。靶向药物治疗初期,患者左心室收缩力增强,动脉血管壁张力升高,外周阻力增加,大动脉顺应性降低。综合年龄、性别和脉图参数h1、h4、h5的预测结果对非小细胞肺癌的敏感度和特异性都较高。
