高危早产儿神经智能发育异常早发现早干预的临床研究
2022-04-08岑丽婷陈少丽何志勋
乔 萍 林 才 岑丽婷 陈少丽 何志勋 梁 力
(广东肇庆市第一人民医院新生儿科 广东 肇庆 526040)
伴随医疗技术的进步,关于临床救治工作的效率大大提升。以NICU医疗技术为例,成功提高了早产儿的存活率。但是,极早产儿又有别于早产儿,其脏器发育极度不成熟,机体代偿能力差,神经系统伤残情况明显,例如患儿有明显的精神运动发育障碍表现,影响患儿自身的情况下,增加了社会和家庭的负担。所以,为了提高早产儿的生存质量,国家卫计委发布了【2017】9号文:《国家卫生计生委办公厅关于印发早产儿保健规范的通知》,文中详细指出各级医疗单位都应对早产儿做出相应的规范管理。本研究采用对高危早产儿出院后进行规范专案管理,密切跟踪随访,并对可疑异常者进行早期干预,现将研究结果报告如下:
1 资料与方法
1.1 研究对象
选择我院2017年7月至2019年7月我院收治的按医嘱出院的高危早产儿169例(胎龄小于32周133例,体重小于1500g的131例,其中体重小于1000g的7例,IVH的158例,其中IVH的3期12例、PVH的7例,脑实质出血16例,早发败血症38例,新生儿高胆红素血症140例,曾有创机械通气109例)。
根据依从性情况分为两组,配合行早期康复治疗者设为观察组(n=87),胎龄小于32周68例,体重小于1500g的67例,体重小于1000g4例,颅内出血27例,早发败血症20例,高胆红素血症69例,曾有创机械通气56例;不配合行早期康复者设为对照组(n=82),胎龄小于32周65例,体重小于1500的64例,体重小于1000g的3例,颅内出26例,早发败血症8例,高胆红素血症71例,曾有创机械通气53例。两组胎龄、出生体重、脑损伤类型等方面资料比较后,均衡具有后续研究意义(P>0.05)。见表1。
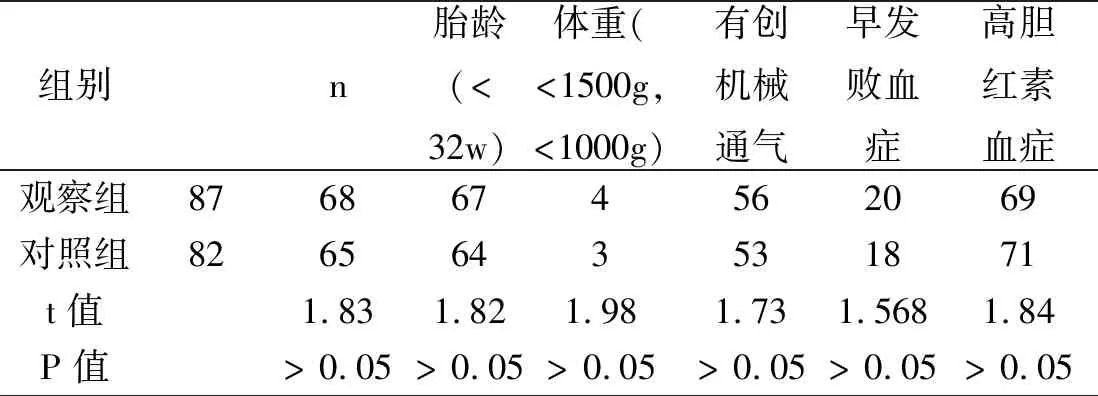
表1 两组早产儿一般情况、高危病史、喂养方式等比较(例)
1.2 研究方法:
1.2.1神经智能发育异常早期发现方法:采用对出院后早产儿进行专案管理,为每个高危早产儿建立专案管理档案。密切跟踪随访,随访时应用早产儿生长曲线图、新生儿行为神经评分表、0-1岁小儿神经运动检查记录表、0-3岁儿童心理行为发育问题预警征象表、丹佛小儿智能发育筛查量表对高危早产儿进行及时筛查跟踪。从出院后1周开始进行监测,随访频次根据患儿实际临床情况由每周1次渐渐增加为每2周1次、每4周1次、每8周1次。在体检中,需要做好脑损伤儿的筛选工作,多数的正常/基本正常者都能够进行家庭康复指导与随访调查工作,以了解受试者的情况。对发现异常或可疑异常者,及时请儿康医师会诊,制定早期康复计划,进行早期康复干预治疗。追踪到2岁~3岁,应用格塞尔发育量表对每位筛查异常或可疑异常的高危早产儿进行诊断性评定。
1.2.2神经智能发育异常诊断:
(1)中枢性协调障碍(CCD)即婴儿脑损伤综合征。分析疾病的诊断标准,主要依靠3个条件,即中枢性运动功能障碍、肌张力改变、异常姿势。
(2)精神运动、中枢性运动功能落后,肌张力、姿势情况均与常人无异。
(3)脑性瘫痪(CP)::中国脑性瘫痪康复指南(2015)的诊断标准。
1.2.3神经智能发育异常早期干预方法:
以神经发育疗法(运动功能训练、儿童康复训练、智力训练等)为主,配合水疗、针灸、推拿按摩、低频脉冲电疗。对肌张力、姿势等异常的脑损伤、早期脑瘫婴幼儿进行综合康复训练,例如运动发育推拿,并根据监测结果及时调整康复训练方案。部分头颅MRI提示PVL、脑干听觉诱发电位持续异常者给予脑代谢活性药物(如鼠神经生长因子、单唾液酸四己糖神经节苷脂),每月1O天为1个疗程,共5~6个疗程。
1.3 统计学分析
组间观察指标进行统计处理,计算机分析。计量资料t检验,P<0.05情况下,比较指标差异有统计学意义。
2 结果
2.1 两组早产儿纠正月龄6个前神经运动筛查异常表现分布情况如表2。提示两组早产儿早期神经智能发育异常表现无明显统计学差异(P>0.05)。

表2 两组早产儿纠正月龄6个前神经运动发育情况比较(例)
2.2 两组早产儿纠正月龄6个月至1岁时姿势异常、肌张力异常、动作落后、脑干听觉诱发电位异常发生率明显低于对照组,差异均有统计学意义(P<0.05),见表3。
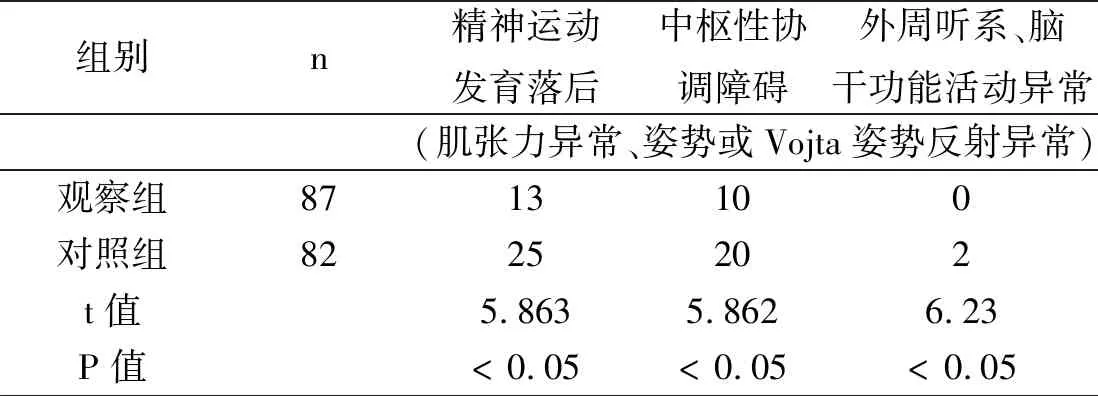
表3 两组早产儿纠正月龄6个月至1岁时神经运动异常表现情况对比(例)
2.3 两组早产儿2~3岁时神经学预后结果
2~3 岁时对照组脑性瘫痪、语言障碍、智力障碍情况明显,经统计学分析,对照组高于观察组 (P<0.01),详细数据结果进行分析,见表4。
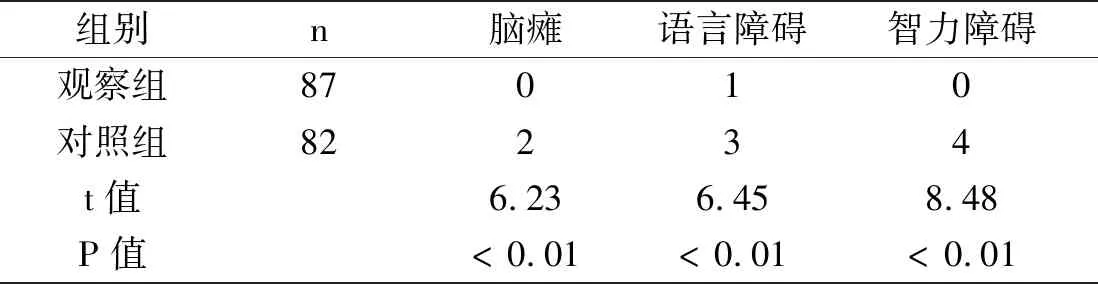
表4 两组早产儿2~3岁时神经学预后结果比较(例)
3 讨论
极早产儿,由于其脑血管、各器官功能发育极度不成熟,救治过程中极易发生脑损伤,包括:1.脑白质损伤;2.非脑实质出血:PVH-IVH、SAH、脉络丛出血;3:其他部位损伤:脑实质、小脑、脑干出血等。脑白质损伤是早产儿脑损伤的主要形式,白质损伤的同时也会涉及灰质的损失,常导致脑瘫、智力障碍、言语障碍、癫痫发作、行为异常和感知觉异常,是导致早产儿伤残的主要原因。有报道显示,极低出生体重儿脑瘫的风险明显高于正常体重新生儿[1]。早产儿脑损伤部位以白质少突胶质细胞损伤为主,有研究显示,丰富环境(干预)可以诱导内源性神经干细胞的增值和分化,可以促进髓鞘形成。这给进行早期康复干预提供了有积极意义的理论基础。早产儿早期干预协作组研究证实,对早产儿出生后就开始干预的话,脑瘫发生率会明显减少[2]。早产儿、婴幼儿的大脑是未成熟脑,未成熟脑脑损伤可塑性最强[3、4],环境的影响可改变神经元的大小、脑结构总体重量、突触的总体数目和结构,包括轴突的绕行投射和树突的不寻常分叉,从而增加神经元之间的连接和神经通路[5]。正是基于这种可塑性强的生物基础,早产儿脑损伤在早期给予积极的康复干预,有望能得到较好的预后。
早产儿脑损伤情况下,若未及时进行干预,可直接影响早产儿的生存与生活质量。结合临床工作经验,关于脑损伤早产儿主要以对症支持治疗为主,缺乏特效的治疗手段。但是,若予以患儿早期康复治疗,助于降低脑损伤后遗症风险,提升了早产儿的生活质量[6]。于早产儿1~4个月阶段进行物理运动,此阶段患儿发育并不是非常的落后,越早干预,越可以有效预防患儿的肌肉挛缩、关节变形,成功提高了患儿的大脑可塑性,促进患儿运动能力以及认知功能恢复,康复效果理想[7]。1岁内婴儿是神经发育的关键期,姿势和运动模式发育尚未成熟,且具有可塑性,在脑损伤后异常姿势和运动尚未固定化之前开始神经发育治疗,对高危儿进行早期干预,有利于修复神经损伤、减轻异常姿势、肌张力和反射,促进正常运动发育和认知语言发育,从而降低脑性瘫痪和认知语言障碍的发生率。
本研究采用对出院后早产儿进行专案管理,定期对高危早产儿进行生长发育评价、神经行为运动发育评价、0-3岁儿童心理行为发育问题预警征象表、丹佛小儿智能发育筛查,指导正确的喂养及功能训练,对早期发现可疑脑损伤后遗症者,需要尽早进行综合康复治疗,有效改善患儿的神经功能缺损情况,最大限度的减少神经系统后遗症。研究结果显示:观察组与对照组在胎龄、出生体重、性别、脑损伤类型等高危因素无明显差异(P>0.05),纠正胎龄6个月前两组早产儿神经运动发育情况无明显差异(P>0.05),纠正胎龄6个月后精神运动发育情况观察组明显强于对照组,纠正胎龄2岁后,对照组脑性瘫痪、语言障碍、智力障碍等发生率均明显低于对照组,差异均有统计学意义(P<0.01)。研究提示虽然高危早产儿脑损伤较难完全避免,脑瘫、智能低下发生率很高,但通过对出院后早产儿进行严密的随访及喂养、康复指导,及时做好神经智能发育异常的早期发现与早期干预,其预后可明显改善。提示早期综合康复干预模式能明显改善高危早产儿智能和运动发育水平,可降低小儿脑性瘫痪等神经伤残发生率。故对早产儿进行规范出院后专案管理意义重大。
