体位护理对肺炎新生儿痰液排出及住院时间的影响①
2022-03-31兰海利姜艳丽连金利
兰海利,姜艳丽,连金利
(郑州市第一人民医院新生儿科,河南 郑州 450000)
新生儿肺炎是儿科常见疾病,因肺炎患儿呼吸系统尚未发育完全,发生肺炎后患儿可能会出现换气功能障碍情况,严重可能会引发窒息、心力衰竭等并发症,且相关研究显示,新生儿肺炎致死率约15%左右,威胁患儿生命安全[1,2]。目前,肺炎新生儿治疗主要以机械通气、控制感染等为主,虽有一定干预效果,但因新生儿对药物代谢能力不佳,临床干预效果受限[3]。因此,寻求有效护理干预措施,对提高临床干预效果,促进患儿转归尤为必要。有研究显示,相较常规仰卧位,俯卧位更利于提高肺炎新生肺通气功能,增加肺氧合指数,且在常规护理干预期间适当变更患儿体位利于促进呼吸道分泌物排出,缩短患儿康复时间[4,5]。但目前体位护理在肺炎患儿中的应用效果研究较少。本研究旨在探讨体位护理对肺炎患儿痰液排出时间及住院时间的影响,为未来临床拟定肺炎新生儿干预计划提供参考。现报道如下。
1 资料与方法
1.1 一般资料
收集本院2018-04~2019-02行常规护理干预的43例肺炎患儿临床资料,纳为A组;另收集本院2019-03~2019-12行体位护理的46例肺炎患儿临床资料,纳为B组。A组男22例,女21例;日龄8~25d,平均(16.53±3.25)d;病程3~5d,平均(4.51±0.12)d;体质量2.4~4.9kg,平均(3.61±0.42)kg;其中顺产19例,剖宫产24例。B组男24例,女22例;日龄8~26d,平均(16.85±3.27)d;病程3~5d,平均(4.46±0.11)d;体质量2.4~4.8kg,平均(3.66±0.44)kg;其中顺产20例,剖宫产26例。比较两组上述基线资料(P>0.05),有可对比性。
1.2 纳入标准与排除标准
(1)纳入标准:①符合《实用新生儿学(第4版)》[6]中新生儿肺炎相关诊断标准;②均经X线片检查提示肺纹理增强,且可见点片状阴影;③实验室检查提示血氧饱和度(SpO2)<90%;④影像学检查、病例资料等均完整。(2)排除标准:①合并心、肝、肾等重要脏器病变;②合并先天性心脏病;③合并其他呼吸系统疾病;④合并感染性疾病;⑤接受机械通气治疗。
1.3 方法
两组患儿入院后均置暖箱中监测生命体征,密切观察患儿病情变化,对症实施抗感染、纠正水电解质紊乱、雾化等治疗,在治疗前做好基础护理、并发症预防等。A组在治疗期间行常规护理,B组在治疗期间行体位护理。
1.3.1 常规护理:取患儿仰卧位,将头部偏向一侧,并将暖箱床头适当摇高15°~30°;间隔2h为患儿翻身1次,并按时喂奶,喂奶结束后护理人员需一只手紧托患儿腰背,使其呈坐立位,另一只手轻叩患儿背部,促进其吮吸时吞入的空气排出,预防患儿吐奶、呛咳等。
1.3.2 体位护理:先将暖床抬高30°左右,取患儿头高脚低斜坡位,并将其头部偏向一侧,然后将患儿双上肢向上微屈置于头部两侧,双下肢微屈往外展,注意需在患儿臀部垫置软枕,上肢上举、下肢外展姿势保持30min后,转变为仰卧位或患儿自由体位;间隔3h后再取患儿左侧卧位,将其四肢中线调整为屈曲位,分别在患儿头部、背部、臀部垫置小软枕,保持头低脚高30°、背部与臀部倾斜度30°,姿势维持30min后,转变为仰卧位或患儿自由体位;间隔3h后再取患儿右侧卧位,姿势调整与维持方法、时间均与左侧卧位相同;间隔3h后取患儿头低脚高俯卧位,分别于其臀部、背部垫置软毛巾,保持臀部、背部倾斜15°,姿势维持30min后,转变为仰卧位或患儿自由体位;每次变更体位之前需取患儿俯卧位轻叩其背部5min左右,叩背时于患儿面部放置一次性薄膜手套新生儿复苏气囊面罩,按支气管走向由内往外、自上而下叩击患儿背部,叩击抬手距其背部约3~5cm,叩击速度约100~120次/min;体位变换期间,护理人员需密切观察患儿肢体反应、面部表情等,便于调整体位变换动作及力度。
1.4 评价指标
(1)临床指标:统计并比较两组痰液排出时间、肺湿啰音消失时间、住院时间。(2)生命体征参数:于干预前、干预7d,采用血氧监测仪[力新仪器(上海)有限公司,型号:CMS50D]监测两组血氧饱和度(Oxygen saturation,SpO2)、心率(heartbeat,HR)等指标,采用呼吸频率传感器(广州奥松电子有限公司,型号:AFN3000)监测两组呼吸频率(Respiratory rate,RR)。(3)智力指数:两组干预结束后均接受为期1年的康复随访,于干预前、随访1年,采用贝利婴幼儿发展量表(BSID)[7]智力量表评估两组智力指数,量表包括163个条目,总分为163分,得分越高提示智力发育情况越好。(4)并发症:统计随访1年内肺不张(经X线检查可见肺组织透亮度降低,均匀密度增高等)、呼吸衰竭(静息状态下动脉血氧分压<60mmHg,或同时伴有动脉血二氧化碳分压>50mmHg)、支气管扩张(经X线检查可见肺组织纹理增粗、增多,且排列紊乱)等并发症发生情况。
1.5 统计学方法
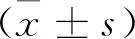
2 结果
2.1 痰液排出时间、肺湿啰音消失时间、住院时间
B组痰液排出时间、肺湿啰音消失时间、住院时间均短于A组,差异有统计学意义(P<0.05)。见表1。

表1 两组痰液排出时间、肺湿啰音消失时间、住院时间比较
2.2 生命体征参数
两组干预前HR、SpO2、RR水平比较差异无统计学意义(P>0.05);两组干预7d HR、RR水平较干预前降低,SpO2水平较干预前升高,且B组HR、RR水平低于A组,SpO2水平高于A组,差异有统计学意义(P<0.05)。见表2。
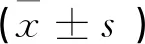
表2 两组生命体征参数比较
2.3 智力指数
两组干预前BSID中智力量表评分比较差异无统计学意义(P>0.05);两组随访1年BSID中智力量表评分均较干预前升高,且B组BSID中智力量表评分高于A组,差异有统计学意义(P<0.05)。见表3。
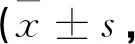
表3 两组智力指数比较分)
2.4 并发症
B组并发症总发生率低于A组,差异有统计学意义(P<0.05)。见表4。

表4 两组并发症比较[n(%)]
3 讨论
新生儿呼吸系统尚处于发育阶段,气管管腔较短小,纤毛清除细菌能力差,且机体抵抗力低下,容易受细菌入侵引发新生儿肺炎[8]。新生儿患肺炎时,肺部气体交换面积减少,且受病原体入侵影响,可能会出现缺氧、呼吸衰竭、昏迷等症状,威胁生命安全[9]。有研究表明,为肺炎新生儿实施科学、完善护理干预,利于提高患儿肺功能,改善预后[10]。
传统肺炎患儿护理多取仰卧位,该体位虽利于氧疗的顺利进行、查看患儿呼吸情况,但肺炎新生儿呈仰卧位时,气道处于水平或斜坡位,痰液无法有效排出,且长时间痰液可能会堵塞气道,加重病情[11,12]。且动物实验研究显示,仰卧位时容易造成分泌物、胃内容物留置气道内,影响患儿肺通气[13]。体位护理是一种新型护理模式,该护理模式是根据治疗目的、病患舒适度等,调整病患在卧床上姿势并不断变换,以辅助提高临床干预效果[14]。柯欢等[15]研究显示,于肺炎患儿常规护理期间转变患儿体位,利于促进患儿肺部痰液排出,缩短住院时间。本研究采用体位护理干预肺炎患儿,结果显示,B组痰液排出时间、肺湿啰音消失时间、住院时间均短于A组,提示体位护理利于促进患儿痰液排出,缩短湿啰音消失及住院时间,与上述研究结果较接近。分析原因可能为,定时为肺炎患儿转换体位利于支气管内分泌物转移至大气道,同时配合叩背动作,利于促进黏附在肺泡、支气管内的分泌物脱落,继而促进痰液排出,改善肺部通气情况,加速肺湿啰音、咳嗽等症状消失,缩短患儿住院时间[16]。HR、SpO2、RR是反映肺炎患儿生命体征常用参数,其中SpO2是指血液中氧气含量,其水平降低可能会出现能量供应不足、呼吸急促等症状,而HR、RR降低可能会出现心力衰竭症状[17,18]。本研究结果显示,干预7d,B组HR、RR水平低于A组,SpO2水平高于A组,提示体位护理可有效改善肺炎患儿生命体征。分析原因可能为,肺炎患儿病变处多在肺底部、肺后叶部等,有研究显示取俯卧位通气,可减肺后叶充血水肿,继而增加肺血流量,提高肺血氧饱和度,继而改善肺炎患儿生命体征[19]。
本研究还发现,随访1年,B组BSID中智力量表评分高于A组,提示体位护理还可提高肺炎患儿智力指数。分析原因可能为,护理人员帮助肺炎患儿转变体位及叩背过程中,会与患儿皮肤长时间接触,而有研究显示,皮肤是机体最大传感器,长期接触可将外界性刺激传输至中枢神经系统,继而促进患儿脑神经元细胞生长,改善智力发育[20,21]。在并发症发生方面,B组并发症总发生率低于A组,提示体位护理利于减少肺炎患儿并发症。分析原因可能与取患儿侧卧位利于提高纵膈肌力量、促进纵膈肌收缩有关,这利于改善肺炎患儿肺通气功能,减少肺不张、支气管扩张等并发症发生[22]。
综上所述,肺炎新生儿采用体位护理较常规护理更利于促进痰液排出,缩短肺湿啰音消失时间及住院时间,改善生命指征参数,患儿干预1年后治疗智力指数提高,并发症减少,值得临床推广应用。
