协同护理在髋关节置换术患者中的应用
2022-03-31陈丹微陈惠虹
陈丹微,陈 香,陈惠虹
(普宁市人民医院 广东普宁515300)
髋关节置换术为股骨颈骨折、股骨头缺血坏死、髋关节强直、类风湿关节炎等疾病的主要治疗方法,主要通过人工关节假体置换全部或部分病损髋关节,进而促进髋关节运动功能的改善和恢复。但髋关节置换术患者术后易出现假体松动、静脉血栓形成、感染等并发症,加之患者生活自理能力下降、自我效能低、关节功能及康复锻炼效果差,不利于其术后康复训练。因此,围术期予以患者有效的护理干预,对改善患者预后至关重要。而常规护理干预注重疾病发展情况,缺乏对患者的个性化指导及干预,大多数患者自我护理能力较差。协同护理是一种由2个或多个学科共同参与的新型护理模式,可为患者及家属提供更全面的护理服务,激发患者主动性并提高其自理能力,进而改善预后,现已被逐渐应用到多种手术患者的临床干预中[1-2]。本研究旨在分析协同护理对髋关节置换术患者髋关节功能、自我护理能力等的影响。现报告如下。
1 资料与方法
1.1 临床资料 选取2020年1月1日~2021年1月31日我院行髋关节置换术治疗的68例患者作为研究对象。纳入标准:①符合《骨科手术学》[3]中股骨颈骨折、股骨头缺血坏死、髋关节强直、类风湿关节炎相关诊断,存在髋关节置换术指征者;②首次行髋关节置换术治疗者;③无神经或精神方面疾病,可配合护理干预者。排除标准:①合并其他部位创伤或骨折者;②合并肿瘤、脑血管疾病、免疫系统疾病、肝肾衰竭、凝血功能障碍等重大疾病者;③术前贫血者。随机分为观察组和对照组各34例。观察组男18例、女16例,年龄31~78(56.41±3.86)岁;疾病类型:股骨颈骨折13例,股骨头缺血坏死17例,髋关节强直3例,类风湿关节炎1例。对照组男19例、女15例,年龄32~79(57.03±3.81)岁;疾病类型:股骨颈骨折12例,股骨头缺血坏死19例,髋关节强直2例,类风湿关节炎1例。两组一般资料比较差异无统计学意义(P>0.05)。本研究经医院伦理委员会审核通过,患者及家属均知情同意。
1.2 方法
1.2.1 对照组 实施常规护理干预。对患者进行常规的生命体征监护,健康教育(包括康复锻炼方法、饮食指导、正确用药、禁忌动作、注意事项等),镇痛、吸氧处理等。
1.2.2 观察组 在对照组基础上实施协同护理干预。①协同护理团队:建立由骨科医生、康复医生、护士、营养师、质量监督员等组成的团队,定期对团队成员进行髋关节置换术围术期护理的专业化、系统化培训。护理措施遵循个性化,患者入组后,针对个体情况(心理、营养、自护水平、髋关节功能等)制订符合患者的健康处方;护理期间一旦出现任何异常,需及时根据患者个人情况予以干预;协调人员做好各协作部门的工作,质量监督员全程控制及反馈,后动态调整协同干预方案。②术前协同干预:患者入组后,护士对其进行协同健康教育,首先看望并了解患者情况,将疾病知识及术后康复计划制成宣传单发放给患者,告知患者及家属协同护理的重要性,耐心讲解手术相关注意事项、解答患者疑惑,取得其认可和配合。同时做好术前各项准备工作,加强与患者的沟通、交流,了解其心理状态后及时疏导其负性情绪。③术中协同干预:器械护士提前洗手上台,清点手术器械、摆放好外来器械,协助骨科医生铺设消毒巾;巡回护士于患者入室后,再次对患者进行健康教育,做好心理护理,密切监测患者生命体征,术中注意手术环境的管理,控制手术室人数。④术后协同干预:将患者送至病房后,密切观察其各项生命体征,包括下肢感觉等,同时做好体位、导尿管、引流管、切口的相关护理。康复治疗师评估患者病情后,制订早期的康复训练方案,包括侧股肌、臀肌锻炼(术后第1天);患肢悬吊运动(术后第2天);确认假体无松动或脱位后,可行膝关节、髋关节小范围活动(术后第3天);术后第4天可开始加大活动幅度。营养师根据患者恢复情况,制订饮食计划(不可进食凉性、辛辣食物,以清淡、高蛋白食物为主)。护理人员于术后第2天根据患者情况加强与患者的沟通,及时了解其病情变化并调整健康处方,制订有针对性的个性化干预处方(包括治疗思路、护理重点问题、营养及心理需求、康复要点等)。患者住院期间,协同护理团队举办1次答疑讲座,患者及家属均参与,对髋关节置换术后护理技能、康复训练、并发症预防等进行指导,为出院后患者护理及功能恢复奠定基础。⑤出院后协同干预:协同护理团队对患者进行电话随访,回院复查时进行面对面交流以了解患者术后康复情况,调整并制订下一步干预处方。
1.3 观察指标 ①比较两组髋关节功能:干预前后采用Harris评分表评估两组髋关节功能,总分为100分,包括畸形(4分)、活动范围(5分)、步态(11分)、行走距离(11分)、行走辅助器(11分)、日常活动功能(14分)、疼痛程度(44分),得分越高表明髋关节功能越好。②比较两组自我护理能力:干预前后采用自我护理能力测定量表(ESCA)评估两组自我护理能力,总分为172分,包括自我概念(32分)、自我责任(24分)、自我护理能力(48)、健康知识(68分),得分越高表明患者自我护理能力越佳。③比较两组心理状况:干预前后采用焦虑自评量表(SAS)、抑郁自评量表(SDS)评估两组心理患者状况,两量表均包括20个条目,每条0~4分,得分0~80分,评分越高表明患者心理状况越差。④比较两组并发症发生情况:主要包括便秘、感染、尿潴留、肌萎缩、假体松动、静脉血栓形成、坠积性肺炎、人工关节脱位、假体周围骨折等。

2 结果
2.1 两组干预前后Harris评分比较 见表1。

表1 两组干预前后Harris评分比较(分,
2.2 两组干预前后ESCA评分比较 见表2。

表2 两组干预前后ESCA评分比较(分,
2.3 两组干预前后SAS、SDS评分比较 见表3。

表3 两组干预前后SAS、SDS评分比较(分,
2.4 两组并发症发生情况比较 见表4。
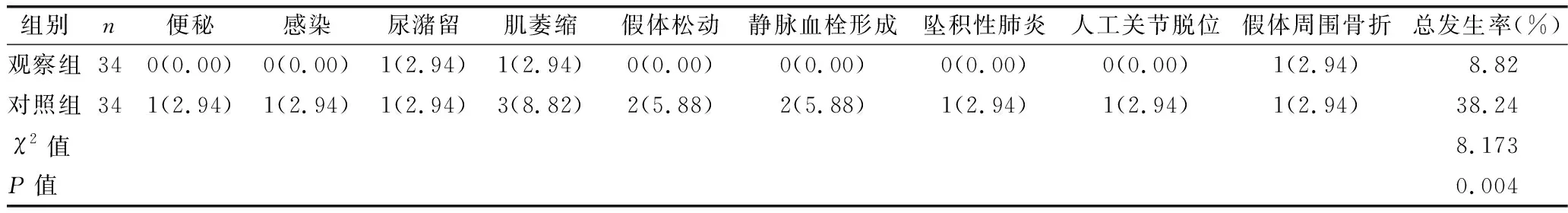
表4 两组并发症发生情况比较[例(%)]
3 讨论
髋关节置换术可通过人造关节替换功能丧失、疼痛关节,改善患者髋关节功能,而髋关节置换术患者多为中老年人,加之手术创伤较大,大多数患者术后康复效果欠佳,需在手术治疗期间予以有效的护理干预以改善患者负性情绪,降低术后并发症发生率,促进其髋关节功能恢复,改善患者生存状况[4]。目前,常规护理干预多针对患者展开,对患者家属及患者自我护理能力的指导较少,针对性较差。近年来,随着护理模式不断发展,接受外科手术治疗患者的术后护理已不单独从家庭或医护某一方面展开,本研究通过建立由骨科医生、康复医生、护士、营养师、质量监督员等组成的协同护理团队对髋关节置换术患者进行干预,取得了较好的效果[5-8]。
协同护理强化了患者、家属、医生、护士间的协同作用,可通过观察、评估患者病情,同时快速、合理的解决各种事件,有助于确保髋关节置换术患者住院及随访期间获得更为专业、优良的护理服务[9-10]。此外,协同护理中的协同健康教育可提高患者自我护理意识与积极性,转被动为主动,有助于开发患者潜力,加之与患者进行沟通、交流及针对性干预,及时疏导患者负性情绪,改善患者心理状态,提高其自我护理能力。康复治疗师根据病情所制订的早期康复训练方案,可通过循序渐进的功能锻炼,改善患者下肢血液循环,促进患者髋关节功能恢复;亦可进一步缓解患者焦虑、抑郁等不良情绪[11-12]。本研究结果显示,观察组Harris评分、ESCA评分均高于对照组(P<0.01),SAS、SDS评分及并发症发生率均低于对照组(P<0.01),进一步说明协同护理干预可有效改善髋关节置换术患者髋关节功能、自我护理能力及心理状况,降低并发症发生率。
