认知行为治疗联合SSRI对冠状动脉粥样硬化性心脏病合并焦虑障碍患者心率变异性和血管内皮细胞功能影响的临床研究
2022-03-31柯道正张香侠葛义俊黄晓琴
柯道正,张香侠,葛义俊,蒋 品,黄晓琴
冠状动脉粥样硬化性心脏病(coronary heart disease, CHD)简称冠心病,是严重威胁人类健康的常见疾病,已逐步成为威胁我国人民健康和生命的“第一杀手”。研究[1-3]显示焦虑障碍在CHD中高发,Shah et al[4]的研究也揭示了焦虑是CHD事件和心源性死亡的独立危险因子,且与CHD不良预后有关。流行病学调查[5]发现,CHD人群中焦虑症状患病率为16.7%,急性冠脉综合征患者焦虑的发生率为35.2%~57.1%。如何有效地预防和治疗CHD患者的焦虑障碍已成为全社会关注的焦点。药物治疗和心理干预对心脏神经症患者的临床症状有显著的改善作用,但相关病理机制仍不清楚。该研究通过观察CHD合并焦虑障碍患者的心率变异性、内皮细胞功能及炎症因子水平,以探讨认知行为治疗(cognitive behavior therapy, CBT)联合5-羟色胺再摄取抑制剂(selective serotonin reuptake inhibitors, SSRI)对各项指标改善情况,并探索CHD合并焦虑障碍的可能发病机制,为改善其临床症状提供新思路。
1 材料与方法
1.1 病例资料收集2018年10月—2020年4月安徽医科大学第一附属医院心内科就诊的CHD合并焦虑障碍患者。入组标准:① 冠状动脉造影结果示:左主干、前降支、回旋支及右冠状动脉或其主要分支的血管至少一支管腔狭窄≥50%,确定CHD诊断;②汉密尔顿焦虑量表(Hamilton Anxiety Scale, HAMA)评分>7分;③ 年龄35~65岁,性别不限;④ 受教育9年及以上;⑤ 非糖尿病及合并其他心脏疾病患者;⑥ 非吸烟及过量饮酒者;⑦ 有足够的视听水平,无理解障碍。排除标准:① 存在其他心脏疾病如先天性心脏病、风湿性心脏病、高血压性心脏病、老年瓣膜病、心肌疾病、肺源性心脏病等;② 心功能≥Ⅲ级,心律失常;③ 存在神经系统疾病如脑血管疾病、帕金森病、多发性硬化、多系统萎缩、痴呆等;④ 患有影响研究的其他内科疾病如甲状腺功能亢进症、贫血、糖尿病、慢性肝肾功能不全等;⑤ 焦虑合并有脑部器质性疾病、癫痫、精神病等或正在服用抗焦虑药物者;⑥ 近2周有急性感染者;⑦ 近期家庭及工作等有急性应激变化者;⑧ 检查不合作、无法完成实验者。
最终纳入90例CHD合并焦虑障碍患者,根据治疗方法不同随机均分为观察组(CBT联合SSRI治疗)和对照组(SSRI治疗)。所有受试者均签署知情同意书。
1.2 研究方法
1.2.1一般资料 收集患者性别、年龄、体质量指数(body mass index,BMI)、合并基础疾病、血糖、三酰甘油等评估一般情况。用17项汉密尔顿抑郁量表(Hamilton Depression Scale 17-item version, HAMD-17)、HAMA评价焦虑抑郁程度。
1.2.2CBT治疗 CBT治疗方法参考文献[6],具体如下:① 健康教育:使用鼓励、劝导、倾听的方式与患者交流,向患者宣讲CHD、焦虑症的发病机制,帮助患者了解疾病的发生发展,降低患者由于病情而导致的恐惧紧张心理,向患者讲解疾病的影响因素及治疗方法,帮助患者养成良好的生活习惯,树立治愈疾病的信心;② 运动疗法:根据运动平板试验结果为患者制定合理的运动方案,患者每日进行力所能及的有氧运动,如慢跑、快走等,从而提高患者的体力及耐力;③ 建立良好医患关系基础:戒烟、戒酒、控制体质量、调脂降糖,重视并强化表彰积极面,淡化并忽视、疏导消极面;④ 冥想与渐进式放松训练:安静环境中练习打坐冥想,同时嘱患者平卧位,平静呼吸,先学会放松,然后根据渐进式放松训练的音乐进行放松训练;⑤ 纠正错误行为:纠正不良行为和生活方式,强调改变错误认知,激发积极情感行为,特别是生活方式改变,促进良好心态树立,消除消极认知与情绪体验,建立良好就医行为,通过行为矫正,生物反馈来提高其生活质量。CBT共治疗12次,每次45~60 min。第1~2次建立治疗关系,收集信息和制定计划阶段,第3~6次进行认知矫正、放松训练,第7~10次认知重建,循序渐进暴露训练,第11~12次巩固疗效防止复发阶段。CBT治疗周期为6个月,第1~2个月,每周1次,第3~4个月每2周1次,第5~6个月,每6周1次。
1.2.3实验室检查 采取早晨空腹肘静脉血10 ml,离心5 min,转速3 000 r/min,取上清液存入-20 ℃冰箱保持。采用酶联免疫吸附试验(enzyme linked immunosorbent assay, ELISA)测定受试者的一氧化氮(nitric oxide, NO)、内皮素-1(endothelin-1, ET-1)、肿瘤坏死因子-α(tumor necrosis factor-alpha, TNF-α)水平,评估血管内皮细胞功能,白细胞介素-6(interleukin-6, IL-6)和血管性血友病因子(von willebrand factor, vWF)评估炎症反应情况。具体试验步骤严格参照试剂盒操作流程进行。
1.2.4心率变异性相关指标检查 采用美国博利屋公司提供的8800型三通道动态心电图检查系统评估,告知患者检测前夜睡眠充足,检测前24 h避免激烈的运动、体位变化及情绪波动,检测前禁酒12 h、禁烟8 h、不喝咖啡及刺激饮品。检测指标包括全部窦性心搏RR间期(standard diviation of NN intervals, SDNN)、正常RR间期的标准差(standard deviation of the mean of all 5 minutes segments of normal RR intervals, SDANN)、相邻RR间期差值的均方根(root mean square successive difference between adjacent normal RR intervals, RMSSD)、相邻RR间期差值>50 ms的个数占总窦性心搏个数的百分比(percent of difference between adjacent normal RR intervals that was longer than or equal to 50 ms, PNN50)。
1.2.5常规用药 CHD二级预防抗血小板聚集、调脂、血管紧张素转换酶抑制剂等。观察组给予CBT联合SSRI治疗,对照组给予单纯SSRI治疗。
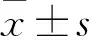
2 结果
2.1 临床基线资料比较观察组和对照组的性别、年龄、高血压病史、糖尿病病史、BMI、血糖、三酰甘油、HAMD-17评分、HAMA评分差异均无统计学意义(P>0.05),具有可比性。见表1。
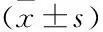
表1 两组患者的一般资料、量表评分比较
2.2 两组患者治疗前后量表评分比较两组患者治疗后HAMD-17、HAMA评分均较治疗前降低,观察组治疗后的HAMD-17、HAMA评分低于对照组(P<0.05)。见表2。
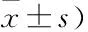
表2 两组患者治疗前后量表评分比较(分,
2.3 两组患者治疗前后血液指标比较两组患者治疗后ET-1、IL-6、TNF-α和vWF均较治疗前降低,而NO升高(P<0.05)。治疗前,两组血液指标比较差异无统计学意义(P>0.05);治疗后,观察组ET-1、vWF低于对照组,而NO高于对照组(P<0.05)。见表3。
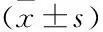
表3 两组CHD合并焦虑障碍患者治疗前后血液指标比较
2.4 两组患者治疗前后心率变异性指标比较观察组治疗后的SNDD、RMSSD、SDANN和PNN50较治疗前升高(P<0.05),而对照组患者的各项指标也均有升高趋势,但差异无统计学意义(P>0.05)。治疗前,两组心率变异性指标比较差异无统计学意义(P>0.05);治疗后,观察组的SNDD和RMSSD高于对照组(P<0.05)。见表4。
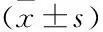
表4 两组患者治疗前后心率变异性指标比较
3 讨论
随着生活方式转变和人口老龄化,CHD的发病率持续上升,其中焦虑障碍与CHD的共病问题更加突出。焦虑障碍不仅是CHD的危险因素,与CHD的发生、发展有密切关系,也是预后不良的危险因子。Mohan et al[7]发现焦虑障碍可能影响患者治疗的依从性,加重CHD病情,形成恶性循环,降低患者的健康水平和生活质量。现有研究[8-9]显示焦虑障碍可能通过内分泌机制、炎症反应、增加血小板活性,促进动脉粥样硬化形成。此外,研究[10]显示心率变异性下降也可能是焦虑障碍与动脉硬化形成的联系途径之一。长期焦虑障碍可能通过上述机制加速血管内皮损伤,促进动脉粥样硬化和血栓形成,导致心肌供血不足及血管收缩和舒张功能障碍,加重CHD的病程。
目前对CHD的治疗已达成共识,当CHD合并焦虑障碍时,焦虑障碍与CHD相互影响,增加治疗难度。目前针对CHD的焦虑障碍治疗仍是以药物为主。大多数CHD患者由于害怕疾病本身而导致焦虑障碍,仅仅依靠药物治疗不能达到理想疗效。本研究采用CBT联合SSRI治疗CHD合并焦虑障碍患者,结果显示治疗后观察组HAMD、HAMA评分低于对照组,提示CBT可以改善CHD患者的焦虑情况。CBT可以通过强调让患者意识到紧张、压力和担忧在疾病中的作用,以及生活中控制压力和焦虑的方法,以达到控制这种预期的焦虑障碍[11-12]。
庄洪波 等[13]研究认为长期焦虑障碍可能加速CHD患者的血管内皮损伤和促进炎症水平升高,促进动脉粥样硬化过程和血栓形成,导致心肌供血不足及血管收缩和舒张功能障碍,加重CHD的程度。本研究对CHD合并焦虑障碍患者的内皮细胞功能和炎症因子水平分析比较,发现两组治疗后ET-1、IL-6、TNF-α和vWF均较治疗前降低,而NO升高。ET-1、NO、vWF是由血管内皮细胞分泌,其值升高或降低提示血管内皮细胞功能障碍,可导致血栓形成及脂质沉着,脂质氧化,最终产生动脉粥样斑块[14];IL-6、TNF-α是评估炎症反应的指标,其值升高提示存在炎症反应,可导致血管内皮细胞损伤,易于粥样斑块形成[15-16]。其中观察组治疗后ET-1、vWF低于对照组,而NO高于对照组,表明CBT联合SSRI治疗改善血管内皮细胞功能更显著。
张焱 等[17]研究显示与单纯CHD患者比较,合并焦虑障碍的CHD患者RMSSD、PNN50下降更明显,谢芳 等[18]也发现伴有焦虑症状的心血管疾病患者与对照组比较,心率变异性指标显著下降。心率变异性指标是评估自主神经功能的敏感指标,其值降低提示自主神经功能受损。本研究结果显示,与SSRI治疗组比较,CBT联合SSRI治疗组SNDD、RMSSD升高更明显(P<0.05)。这种联合治疗模式在临床上具有推广意义。
综上所述,本研究发现,CHD合并焦虑障碍患者存在炎症反应和自主神经功能降低。CBT联合SSRI治疗能改善CHD患者的焦虑症状,并改善自主神经功能和血管内皮细胞功能。
