周围型肺癌肺内炎性肿块患者影像学特点及CT诊断鉴别分析
2022-03-30黄立萍徐朱烽
黄立萍 张 勇 徐朱烽 郭 坤
南京市溧水区人民医院影像科(江苏 南京 211200)
周围型肺癌早期体积小,支气管镜不易窥见,出现明显临床症状时多已处于肺癌晚期[1]。肺内炎性肿块包括肿块、分叶状机化性肺炎、慢性肺脓肿及炎性假瘤等,临床诊断鉴别能力较低,需通过影像学进行病情分析[2]。CT检查在肺部疾病诊断中应用广泛,可较为清晰地观察到病灶部位肿块的边缘、大小和性质,但实际临床应用中不典型炎性肿块易与周围型肺癌混淆,不仅会延误患者治疗,还会影响对患者预后和康复效果的评估[3-4]。随着CT技术不断发展和进步,多层螺旋CT检查可获得更加清晰的影像学图像和精准的诊断结果[5]。本研究旨在分析周围型肺癌与肺内炎性肿块患者影像学特点及CT诊断鉴别价值,为临床诊断鉴别和治疗肺部疾病提供更多合理的诊疗依据。
1 资料与方法
1.1 一般资料 选择2015年1月至2018年12期间我院收治的40例周围型肺癌患者,另选择40例肺内炎性肿块患者进行回顾性分析,患者均有明确手术病理佐证及完整胸部CT影像学资料,入组前未行针对性治疗,不合并肺结核等其他可能影响结果诊断的疾病。40例周围型肺癌患者中男性28例,女性12例,年龄45~78岁,平均年龄(56.52±8.20)岁,病程2~18个月,平均病程(12.25±4.27)个月,其中咳嗽咯痰14例,痰中带血9例,胸痛7例,气短3例,5例无临床症状体检偶然发现;40例肺内炎性肿块患者中男性25例,女性15例,年龄44~78岁,平均年龄(58.20±10.08)岁,病程1~17个月,平均病程(11.83±3.96)个月,其中炎性假瘤13例,慢性肺脓肿18例,慢性肺炎9例,咳嗽咯痰17例,痰中带血13例,胸痛7例,3例为体检偶然检出。两组患者的性别、年龄、病程及临床表现等资料比较无显著差异(P>0.05)。
1.2 检查方法 仪器选择Lightspeed16、optima ct670和iCT256多层螺旋CT,从肺尖扫描到肋膈角(囊括全部肺),扫描参数:管电压100kV、管电流120mA、螺距5mm、层厚5mm、层距5mm。部分病灶平时后直接穿刺活检;部分注射碘海醇,注射总量75mL,注射速率3.5mL/s,采用监测法,一般注射25~30s后开始增强扫描,记录扫描结果。
1.3 观察方法 采用影像诊断报告审核双签制度,由住院或主治医师写好报告后,由主治或副主任医师或是主任签核,观察两组影像学征象,包括病灶密度、边缘情况、有无胸膜“凹陷”征、“空泡”征、支气管受侵及淋巴结增大。根据病变形态将肿块分为典型和不典型,前者病灶长、短径及所含层数径线之和无明显差距,病灶具有光滑边缘,无突起;后者病灶长、短径及所含层数径线之和有明显差距,病灶不具光滑边缘,有明显棘状突起。
1.4 统计学分析 应用SPSS 19.0软件处理数据,计数资料以%表示,行χ2或Fish精确概率法检验。以P<0.05为差异有统计学意义。
2 结 果
2.1 CT影像学特点比较 周围型肺癌患者CT影像密度均匀、边缘清晰,可见分叶、“毛刺”征及胸膜“凹陷”征、“空泡”征,而肺内炎性肿块患者CT影像病灶内密度多不均匀,可见钙化及多发空洞、边缘模糊,二者比较差异有统计学意义(P<0.05),见表1。
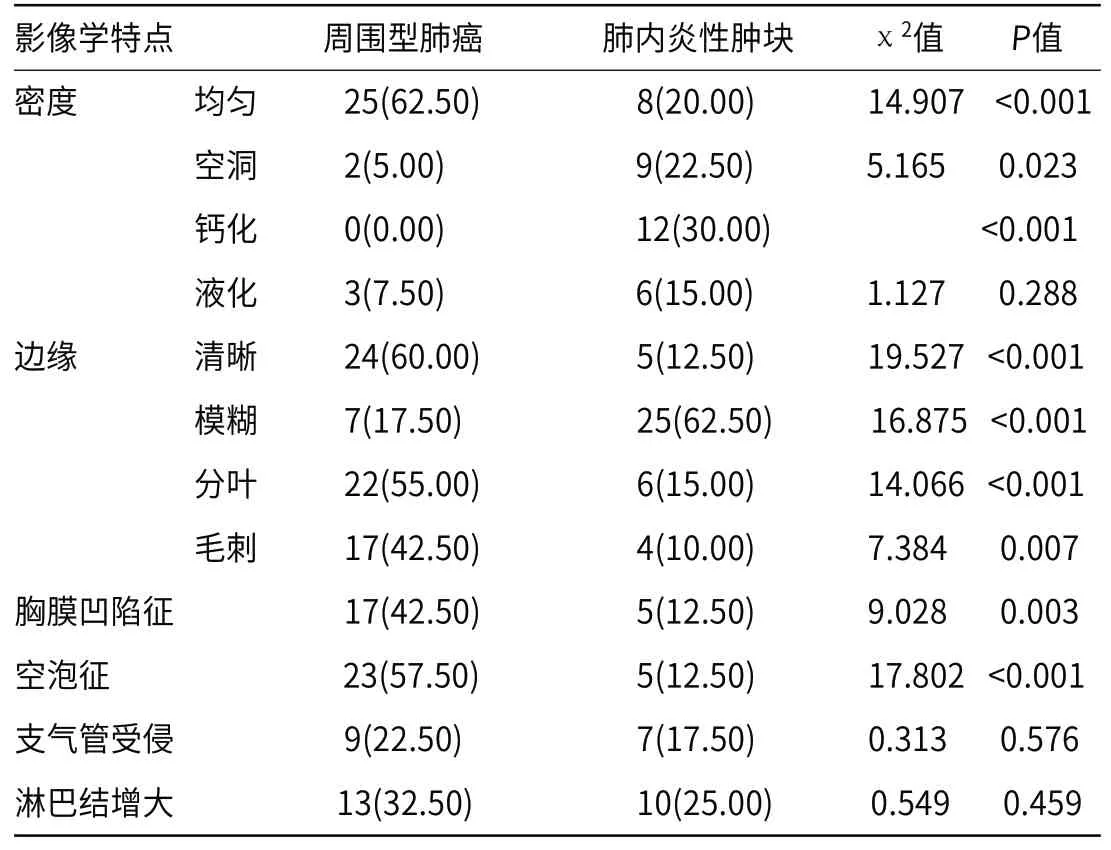
表1 周围型肺癌与肺内炎性肿块患者的CT影像学特点比较[n(%)]
2.2 不典型及典型肿块在周围型肺癌与肺内炎性肿块诊断中的结果 肺内炎性肿块中,不典型肿块占65.00%(26/40),典型肿块占35.00%(14/40);周围型肺癌中,不典型肿块占27.50%(11/40),典型肿块占72.50%(29/40)。以病变形态分类为标准,对肺内炎性肿块诊断的敏感度、特异度和准确度分别为72.50%(29/40)、65.00%(26/40)、68.75%(55/80),见表2。
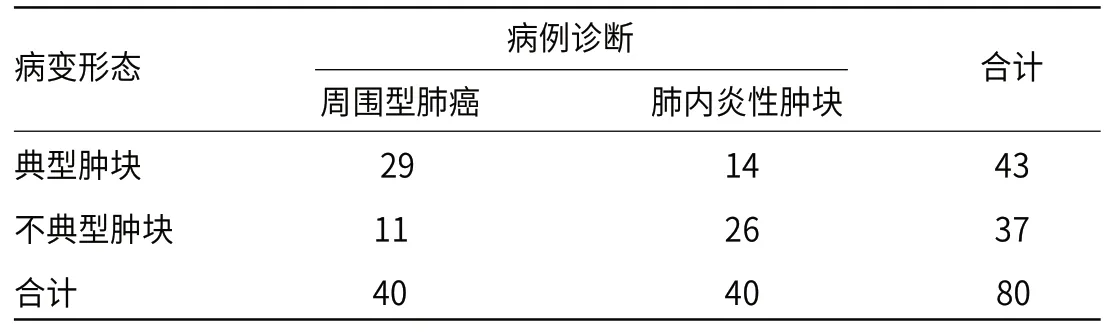
表2 不典型及典型肿块在周围型肺癌与肺内炎性肿块诊断中的结果(例)
2.3 结合形态、征象及病史进行肿块定性诊断的结果 以病变形态分类为基础,结合征象及病史进行修正,即不典型肿块中有≥2个炎性肿块常见征象者诊断为良性病变,典型肿块中有≥2个恶性肿瘤常见征象者诊断为恶性病变,修正后对肺内炎性肿块诊断的敏感度、特异度和准确度分别为85.00%(34/40)、77.50%(31/40)、81.25%(65/80),见表3。

表3 结合形态、征象及病史进行肿块定性诊断的结果(例)
2.4 典型病例分析 典型病例影像分析结果见图1~图3。
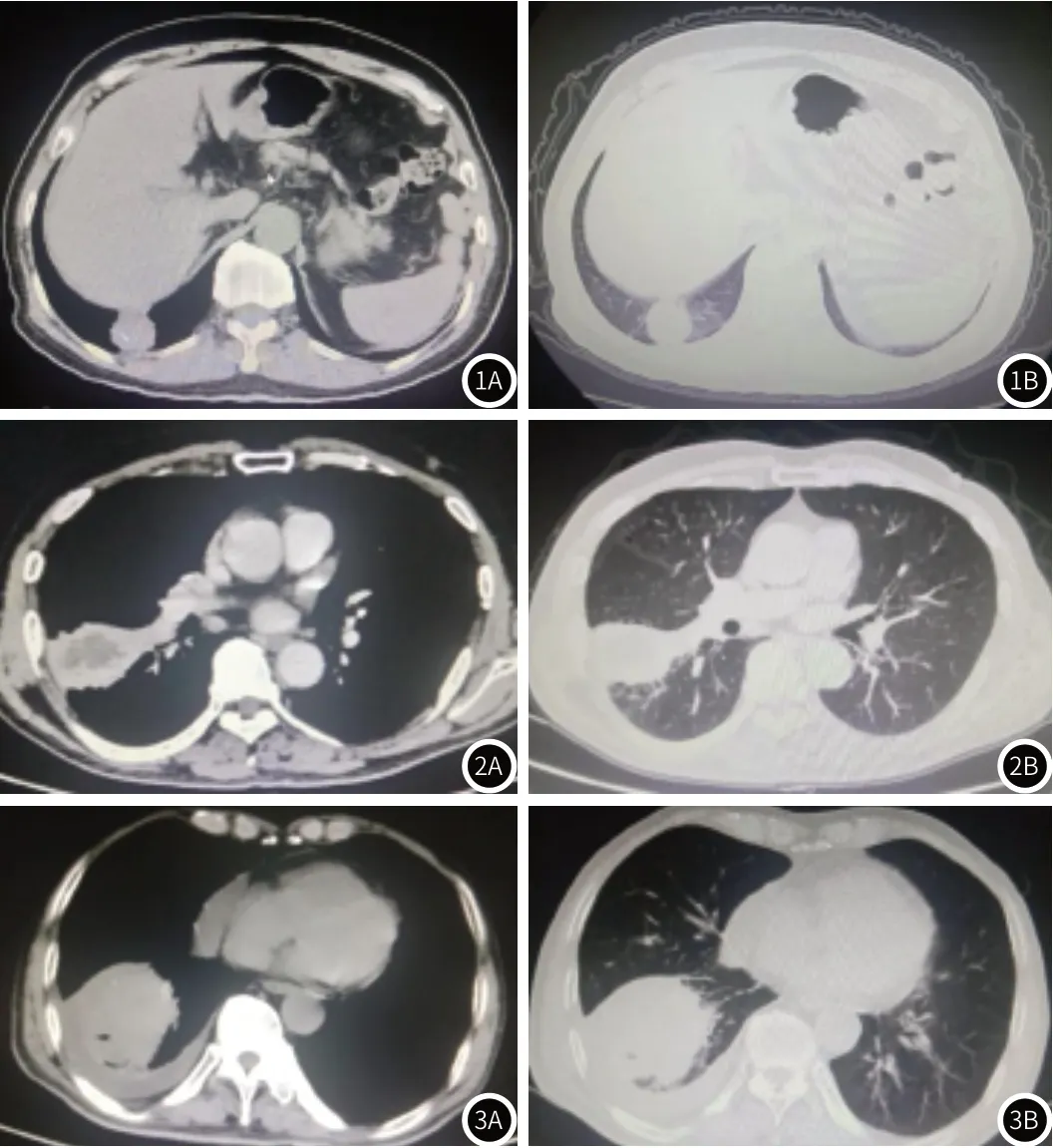
图1 男,74岁,典型肿块,病变位于右肺下叶基底段,大小3.2cm×3cm,类圆形,边缘可见少许片絮影,内见斑点样钙化,术后病理证实为炎性假瘤。图2 男,68岁,不典型肿块,病变位于右肺上叶后段,大小6.2cm×4.0cm,内缘模糊,可见胸膜牵拉,术后病理证实为慢性肺脓肿。图3 男,78岁,典型肿块,病变位于右肺下叶,大小5.2cm×4.8cm,外缘尚光滑清晰,内缘不规则,可见积气影及钙化影,术后病理证实为鳞癌。
3 讨 论
周围型肺癌是一种肺部疾病,由肺部细胞自身变异造成,局限在胸、肩某一部位,临床症状表现为咳嗽、咳痰、发热等[6]。肺内炎性肿块常见于慢性肺炎、慢性肺脓肿、炎性假瘤等疾病中,临床症状表现同样表现为咳嗽、咳痰、发热等,易与周围型肺癌混淆,给临床诊断鉴别带来较大的困难[7]。肺内炎性肿块患者经抗感染治疗后肿块可明显缩小或消失,多数可痊愈[8];周围型肺癌患者需要尽早进行手术治疗,延长患者生存期[9]。目前临床诊断鉴别这两种疾病的方法分为实验室诊断和医学影像诊断,实验室诊断主要包括痰脱落细胞学检查、经皮穿刺细胞学检查及血清肿瘤标志物检测等,应用局限性较多,经皮穿刺细胞学检查需要较精细的设备,血清肿瘤标志物检测特异度较低,需结合其他检查联合诊断[10-11]。
多层螺旋CT是目前临床常用的无创检查方式, 能够得到多层图像数据,并经计算机处理显现,可清晰显示病灶大小及病灶情况,对患者无特殊要求,使用范围广泛,可在短时间内得到检查结果,尽早评估患者病情,指导后续治疗方案的制定[12-13]。本研究对比二者的CT影像学特点发现,周围型肺癌密度均匀、边缘清晰,可见“分叶”、“毛刺”征及胸膜“凹陷”征、“空泡”征,而肺内炎性肿块病灶内密度多不均匀,可见钙化及多发空洞、边缘模糊,二者比较差异有统计学意义。良性病变多为不典型肿块,肿块直径均匀且<2cm,呈类圆形结构,与周围胸膜、支气管及血管束均不接触,特殊类型的炎症如结核钙化较多;周围型肺癌密度均匀,直径多>3cm,胸膜“凹陷”征形成,病变周围可见广泛性胸膜增厚表现,以“深分叶”、“细短毛刺”等在恶性病变诊断里至关重要[14]。随病变区变化分叶也随之而变,如小肺癌随肿瘤增大,空泡充填形成密实结节,“分叶”征逐渐不明显,肺癌通常以浸润性生长为特征,当病变在终末支气管被阻塞或压迫时,可表现为阻塞性炎症或肺不张[15]。以病变形态分类为标准,肺内炎性肿块诊断的敏感度、特异度和准确度分别为72.50%、65.00%、68.75%;以病变形态分类为基础,进行修正后对肺内炎性肿块诊断的敏感度、特异度和准确度分别为85.00%、77.50%、81.25%,表明以病变形态分类为基础,诊断效果更佳。在临床病例诊断鉴别中,可从CT检查所反映的病灶形态、大小、密度、边缘及周围肺部等影像学特点和病史等综合判断,或可更好地区分这两种疾病的性质,指导临床诊疗方案的合理制定。
综上所述,CT检查诊断周围型肺癌与肺内炎性肿块的影像学特点虽较为相似,但根据病灶密度、边缘及“毛刺”征、“分叶”、胸膜“凹陷”征、“空泡”征等征象可以较好地区分这两种疾病,作为临床诊断鉴别的重要影像学资料,结合征象及临床病史可提高诊断效能。
